ການເພີ່ມຂື້ນຂອງການເຮັດວຽກຂອງຮ່າງກາຍຂອງແມ່ຍິງໃນລະຫວ່າງການຖືພາມັກຈະເປັນສາເຫດຂອງອາການທາງລົບຂອງແຕ່ລະຄົນ.
ພະຍາດ ໃໝ່ໆ ອາດຈະເກີດຂື້ນເຊິ່ງບໍ່ເຄີຍປາກົດກ່ອນການຖືພາ.
ອີງຕາມແມ່ຍິງ, ໂຣກເບົາຫວານທີ່ເກີດຂື້ນເລື້ອຍໆເຮັດໃຫ້ເກີດບັນຫາຫຼາຍຢ່າງ, ມີ ຄຳ ຖາມທີ່ກ່ຽວຂ້ອງເລື້ອຍໆກັບພະຍາດ.
ໃນກໍລະນີທີ່ບໍ່ມີຄວາມເອົາໃຈໃສ່ທີ່ ເໝາະ ສົມຕໍ່ສະຖານະການ, ພະຍາດບໍ່ໄດ້ຜ່ານໄປໂດຍບໍ່ມີຮ່ອງຮອຍທັງ ສຳ ລັບເດັກນ້ອຍແລະແມ່ທີ່ຄາດຫວັງ. ບົດຂຽນຈະຊີ້ໃຫ້ເຫັນຂໍ້ມູນທີ່ມີຜົນຕໍ່ການທົບທວນຄືນໂຣກເບົາຫວານໃນທ້ອງໃນຜູ້ຍິງທີ່ເຄີຍເປັນໂຣກນີ້. ຂໍ້ມູນດັ່ງກ່າວຈະຊີ້ແຈງເຖິງບັນຫາສັບສົນທີ່ເປັນໄປໄດ້ຂອງພະຍາດວິທະຍາແລະໃຫ້ ຄຳ ແນະ ນຳ ທີ່ດີທີ່ສຸດ ສຳ ລັບການແກ້ໄຂບັນຫາ.
ໂລກເບົາຫວານໃນກໍລະນີທົ່ວໄປ
ພະຍາດຂອງລະບົບ endocrine ຂອງຮ່າງກາຍທີ່ກ່ຽວຂ້ອງກັບພະຍາດທາງເດີນອາຫານທາດແປ້ງທາດແປ້ງເອີ້ນວ່າພະຍາດເບົາຫວານ mellitus. ການເຮັດວຽກຂອງພະຍາດ pancreatic ທີ່ບໍ່ຖືກຕ້ອງໃນເວລາທີ່ຄວາມລັບຂອງ insulin ຮໍໂມນເຮັດໃຫ້ເກີດຜົນສະທ້ອນທາງລົບໃນຮູບແບບຂອງການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດຂອງມະນຸດ.
 ເຫດຜົນຕົ້ນຕໍ:
ເຫດຜົນຕົ້ນຕໍ:
- ການຫຼຸດລົງຂອງປະລິມານຂອງຈຸລັງ in ໃນຈຸລິນຊີທີ່ຜະລິດອິນຊູລິນ;
- ຫຼັກສູດທີ່ບໍ່ຖືກຕ້ອງຂອງຂະບວນການປ່ຽນຮໍໂມນ;
- ນ້ ຳ ຕານຫຼາຍເກີນໄປທີ່ເຂົ້າສູ່ຮ່າງກາຍ. ກະຕຸກບໍ່ຮັບມືກັບການຜະລິດ ຈຳ ນວນທີ່ຕ້ອງການຂອງອິນຊູລິນ;
- ການຜະລິດຮໍໂມນອື່ນໆທີ່ຜິດປົກກະຕິສູງສົ່ງຜົນກະທົບຕໍ່ອິນຊູລິນ.
receptors Glycoprotein ໃນທາງທີ່ພິເສດສົ່ງຜົນກະທົບຕໍ່ການເຜົາຜະຫລານຂອງທາດແປ້ງ. ນອກເຫນືອໄປຈາກທາດແປ້ງທາດແປ້ງ, ຍັງມີຄວາມຜິດປົກກະຕິໃນການເຜົາຜະຫລານທາດໂປຼຕີນ, ແຮ່ທາດ, ເກືອ, ນໍ້າ. ໂລກເບົາຫວານ ກຳ ລັງກາຍເປັນພະຍາດຂອງມະນຸດສະ ໄໝ ໃໝ່.
ພະຍາດວິທະຍາຖືກ ນຳ ສະ ເໜີ ໃນຫຼາຍຮູບແບບ:

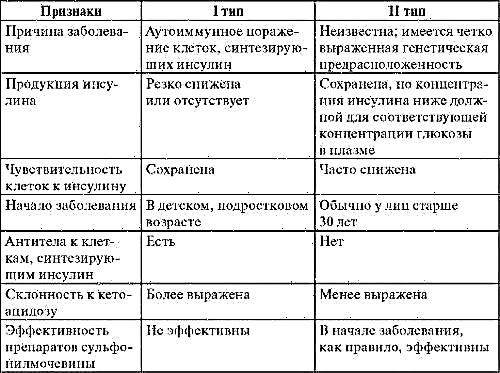
- ປະເພດ ທຳ ອິດຂອງພະຍາດແມ່ນກ່ຽວຂ້ອງກັບຄວາມລັບຂອງ insulin ບໍ່ພຽງພໍ. ໂຣກຜີວ ໜັງ ທີ່ຖືກກະທົບບໍ່ໄດ້ຜະລິດຮໍໂມນທີ່ຖືກຕ້ອງ;
- ໃນຮູບແບບທີສອງຂອງພະຍາດ, ຈຸລັງຂອງຮ່າງກາຍບໍ່ມີຄວາມອ່ອນໄຫວຕໍ່ກັບອິນຊູລິນ. ດ້ວຍເຫດນັ້ນ, ຮໍໂມນນີ້ບໍ່ສາມາດແຈກຢາຍນ້ ຳ ຕານເຂົ້າໄປໃນເນື້ອເຍື່ອ;
- ໂລກເບົາຫວານທີ່ເກີດຂື້ນໃນໄລຍະເວລາຂອງການມີລູກ (ທ່າທາງ). ມັນໄດ້ຖືກເອີ້ນວ່າ mellitus ພະຍາດເບົາຫວານໃນ gestational.
ປັດໃຈຕົ້ນຕໍໃນລັກສະນະຂອງພະຍາດ
ໂດຍປົກກະຕິການທາລຸນ້ ຳ ຕານໃນຫຼາຍກໍລະນີ ນຳ ໄປສູ່ຜົນໄດ້ຮັບທາງລົບໃນຮູບແບບຂອງຄວາມສົມບູນ, ການຫຼຸດລົງຂອງພູມຕ້ານທານ.ພຽງແຕ່ຫຼັງຈາກນັ້ນ, ເມື່ອມີບາງປັດໃຈເກີດຂື້ນ, ໂຣກເບົາຫວານສາມາດເກີດຂື້ນໄດ້.
ຂະບວນການໂຣກເບົາຫວານໃນແມ່ຍິງທີ່ຖືພາເດັກແມ່ນແຕກຕ່າງກັນບາງຢ່າງ. ແຮ່ມົດລູກຈະຜະລິດຮໍໂມນທີ່ເຮັດ ໜ້າ ທີ່ກົງກັນຂ້າມກັບການເຮັດວຽກຂອງອິນຊູລິນ.
ປະຕິກິລິຍາທີ່ບໍ່ຖືກຕ້ອງກັບນໍ້າຕານໃນເນື້ອເຍື່ອຂອງແມ່ຍິງຖືພາອາດຈະເປັນຜົນມາຈາກການເພີ່ມຂື້ນຂອງກະດູກສັນຫຼັງ. ມັນແມ່ນການຖືພາທີ່ປ່ຽນແປງຜົນສະທ້ອນຂອງການໂຫຼດເກີນຂອງມັນ.
ອະໄວຍະວະທີ່ເປັນຕົວອ່ອນໄດ້ສັງເຄາະ progesterone, lactogen, estrogens ແລະ cortisol, ເຊິ່ງຕໍ່ມາສະກັດກັ້ນການເຮັດວຽກຂອງອິນຊູລິນ. ພາຍໃຕ້ປັດໃຈທີ່ແນ່ນອນ, ຄວາມເຂັ້ມຂຸ້ນຂອງຢາຕ້ານອິນຊູລິນເພີ່ມຂື້ນໃນເວລາການຖືພາ 18 ອາທິດ. ຕາມກົດລະບຽບ, ພະຍາດເບົາຫວານ manifests ຕົວຂອງມັນເອງໂດຍ 24-28 ອາທິດຂອງການ gestation.
ໃນບາງກໍລະນີ, ມັນມີພຽງແຕ່ຄວາມອ່ອນແອຂອງທາດນ້ ຳ ຕານ, ບາງຄັ້ງການຂາດອິນຊູລິນກໍ່ຖືກສັງເກດເຫັນ. ການສຶກສາທີ່ທັນສະ ໄໝ ໄດ້ຢືນຢັນວ່າເນື້ອເຍື່ອຂອງໂຣກ pancreatic ບໍ່ໄດ້ຮັບຜົນກະທົບຈາກໂຣກເບົາຫວານໃນທ່າທາງ.
ຜົນກະທົບທາງລົບຂອງພະຍາດ
 ດ້ວຍການລ່ວງລະເມີດຂອງອາຫານຫວານ, ເປັນການ ກຳ ຈັດເຊື້ອພັນທຸ ກຳ, ການ ນຳ ້ ໜັກ ເກີນຂອງກະຕຸກ, ພະຍາດເບົາຫວານເກີດຂື້ນໃນໄລຍະເວລາຂອງການມີເພດ ສຳ ພັນ.
ດ້ວຍການລ່ວງລະເມີດຂອງອາຫານຫວານ, ເປັນການ ກຳ ຈັດເຊື້ອພັນທຸ ກຳ, ການ ນຳ ້ ໜັກ ເກີນຂອງກະຕຸກ, ພະຍາດເບົາຫວານເກີດຂື້ນໃນໄລຍະເວລາຂອງການມີເພດ ສຳ ພັນ.
ໃນກໍລະນີຫຼາຍທີ່ສຸດ, ພະຍາດດັ່ງກ່າວສະແດງອອກຈາກຕົວເອງໃນອາທິດທີ 28 ຂອງການມີທ້ອງ.
ການສະແດງອອກຢ່າງຮ້າຍແຮງຂອງພະຍາດສາມາດສົ່ງຜົນກະທົບຕໍ່ເດັກຢ່າງຮ້າຍແຮງ.
ໃນບາງກໍລະນີ, ພະຍາດຈະຫາຍໄປຫຼັງຈາກເກີດໂດຍຕົວຂອງມັນເອງໂດຍບໍ່ມີຜົນສະທ້ອນໃດໆ. ໃນເວລາທີ່ນໍ້າຕານໃນເລືອດສູງເກີດຂື້ນໃນໄລຍະການອອກ ກຳ ລັງກາຍ, ໜ້າ ທີ່ຕົ້ນຕໍຂອງແມ່ຍິງແມ່ນຫຼຸດຜ່ອນປັດໃຈທີ່ເຮັດໃຫ້ເກີດພະຍາດເບົາຫວານໂດຍການປັບອາຫານ. ຊີວິດທີ່ມີສຸຂະພາບດີຈະຊ່ວຍປັບປຸງສະພາບຂອງແມ່ບໍ່ພຽງແຕ່ແມ່ເທົ່ານັ້ນ, ແຕ່ຍັງໃຫ້ເດັກນ້ອຍ ນຳ ອີກ.
ຜົນກະທົບທີ່ເປັນໄປໄດ້ຂອງພະຍາດເບົາຫວານໃນລະຫວ່າງການທ້ອງ:

- ຄວາມຜິດກະຕິທາງດ້ານ pathological ຂອງຂະບວນການຂອງການສ້າງຕັ້ງຂອງ fetal;
- ຄວາມເປັນໄປໄດ້ຂອງການຫຼຸລູກໃນໄຕມາດ ທຳ ອິດຂອງການຖືພາ;
- ເກີດກ່ອນ ກຳ ນົດ.
ຮູບລັກສະນະຂອງໂລກເບົາຫວານໃນຕອນເລີ່ມຕົ້ນຂອງການຖືພາສາມາດສົ່ງຜົນກະທົບຕໍ່ການສ້າງສະ ໝອງ, ເສັ້ນເລືອດ, ແລະລະບົບປະສາດຂອງລູກໃນທ້ອງທີ່ ເໝາະ ສົມ.
ຕໍ່ມາ, ນ້ ຳ ຕານຜິດປົກກະຕິສາມາດ ນຳ ໄປສູ່ການເຕີບໃຫຍ່ຂອງໄວເດັກຜິດປົກກະຕິ. ທາດນ້ ຳ ຕານທີ່ເຂົ້າໄປໃນຮ່າງກາຍຂອງເດັກໃນປະລິມານຫຼາຍບໍ່ມີເວລາທີ່ຈະໄດ້ຮັບການປຸງແຕ່ງໂດຍກະຕຸກ. ນ້ ຳ ຕານທີ່ບໍ່ໄດ້ລະລາຍຈະຖືກປ່ຽນເປັນໄຂມັນ, ຝາກໄວ້ໃນຮ່າງກາຍຂອງມັນ.
ໃນອະນາຄົດ, ສິ່ງນີ້ຈະສົ່ງຜົນກະທົບທາງລົບຕໍ່ສະພາບຮ່າງກາຍແລະສຸຂະພາບຂອງເດັກ. ເຮັດໃຫ້ເຄຍຊີນກັບການໄດ້ຮັບປະລິມານນ້ ຳ ຕານເພີ່ມຂື້ນ, ເດັກເກີດ ໃໝ່ ຈະຂາດນ້ ຳ ຕານ, ເຊິ່ງສາມາດ ນຳ ໄປສູ່ພະຍາດເບົາຫວານໃນຮ່າງກາຍ.
ພະຍາດດັ່ງກ່າວສາມາດຖືກສ້າງຕັ້ງຂື້ນເປັນຜົນມາຈາກການກວດຫາໂຣກ ultrasound. ໂດຍໄດ້ຄົ້ນພົບໂຣກເບົາຫວານໃນທ້ອງເກີດມາພ້ອມດ້ວຍການຊີ້ບອກທີ່ ເໝາະ ສົມ, ທ່ານ ໝໍ ສາມາດປະຕິບັດການເກີດລູກກ່ອນການອອກ ກຳ ລັງກາຍ.
ລັກສະນະເດັ່ນຂອງພະຍາດເບົາຫວານໃນເດັກ:

- ນ້ ຳ ໜັກ ຂອງຮ່າງກາຍຜິດປົກກະຕິ (ມະຫາພາກ) - ຫຼາຍກ່ວາ 4 ກກ;
- ການລະເມີດຂະ ໜາດ ຂອງຮ່າງກາຍຂອງເດັກ;
- ການສ້າງຕັບແລະ ໝາກ ໄຂ່ຫຼັງຜິດປົກກະຕິ;
- inactivity ຂອງ fetus ແລະຄວາມລົ້ມເຫຼວຂອງລະບົບຫາຍໃຈ;
- ເນື້ອໃນເພີ່ມຂື້ນຂອງເນື້ອເຍື່ອ adipose ຂອງເດັກນ້ອຍ.
ຜົນສະທ້ອນອັນຕະລາຍ ສຳ ລັບແມ່ແລະລູກທີ່ຄາດຫວັງ:
- ຈໍານວນທີ່ສໍາຄັນຂອງນ້ໍາ amniotic;
- ມີຄວາມສ່ຽງຕໍ່ການຈ່ອຍຜອມຂອງເດັກ;
- ນ້ ຳ ຕານເພີ່ມຂື້ນເຮັດໃຫ້ການພັດທະນາການຕິດເຊື້ອແບັກທີເຣຍ;
- ຄວາມສ່ຽງຕໍ່ການບາດເຈັບໃນໄລຍະເກີດລູກເນື່ອງຈາກມີລູກໃນທ້ອງໃຫຍ່;
- intoxication ກັບອົງການຈັດຕັ້ງ acetone ສ້າງຕັ້ງຂຶ້ນໃນຕັບ;
- hypoxia fetal ແລະ preeclampsia ຂອງອະໄວຍະວະພາຍໃນ.
ກຸ່ມສ່ຽງ
ແມ່ຍິງແຕ່ລະຄົນໃນໄລຍະເວລາການອອກ ກຳ ລັງກາຍສາມາດ ກຳ ນົດໄດ້ຢ່າງອິດສະຫຼະວ່າການກະ ທຳ ທີ່ບໍ່ຖືກຕ້ອງຈະເຮັດໃຫ້ລະດັບນ້ ຳ ຕານໃນເລືອດເພີ່ມຂື້ນ. ການປຶກສາຫາລືທີ່ ຈຳ ເປັນກັບທ່ານ ໝໍ ຈະອະທິບາຍລາຍລະອຽດກ່ຽວກັບຂັ້ນຕອນການປັບໂພຊະນາການແລະວິຖີຊີວິດໃນເວລາຖືພາເຊິ່ງມັນສົ່ງຜົນກະທົບທາງລົບຕໍ່ສຸຂະພາບຂອງແມ່ທີ່ຄາດຫວັງ.
ໂດຍປົກກະຕິແລ້ວ, ການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດໃນເວລາທີ່ທ່າທາງແມ່ນເກີດຂື້ນໃນກໍລະນີຂອງ:

- ໂລກອ້ວນ
- ອາຍຸສູງສຸດຂອງແມ່ຍິງຫຼັງຈາກ 30;
- ນໍ້າ ໜັກ ເພີ່ມຂື້ນຕັ້ງແຕ່ 20 ປີເຖິງຖືພາ;
- ຍາດພີ່ນ້ອງໃກ້ຊິດທີ່ເປັນໂລກເບົາຫວານ;
- ຄວາມບໍ່ສົມດຸນຂອງຮໍໂມນ, ການຜິດປົກກະຕິຂອງຮວຍໄຂ່;
- ້ໍາຕານສູງຂື້ນເລັກນ້ອຍກ່ອນທີ່ຈະຖືພາ;
- ຄວາມຜິດປົກກະຕິຂອງລະບົບ endocrine;
- ໂລກເບົາຫວານໃນການຖືພາໃນໄລຍະຖືພາທີ່ຜ່ານມາ.
ດັ່ງນັ້ນ, ຖ້າວ່າແມ່ຍິງສວຍໃຊ້ຜະລິດຕະພັນທີ່ບໍ່ຕ້ອງການໃນລະຫວ່າງການຖືພາ, ມີຜົນກະທົບທາງພັນທຸ ກຳ ຕໍ່ພະຍາດເບົາຫວານ, ລາວຈະມີຄວາມສ່ຽງ.
ອາການຕ່າງໆ
ເພື່ອການບັນເທົາທຸກຢ່າງທັນເວລາກ່ຽວກັບຜົນສະທ້ອນທີ່ເປັນໄປໄດ້ຂອງພະຍາດ, ທ່ານຕ້ອງພິຈາລະນາຢ່າງລະມັດລະວັງກ່ຽວກັບອາການທີ່ເປັນໄປໄດ້ເຊິ່ງເປັນສັນຍານສະພາບຂອງໂລກເບົາຫວານຂອງຜູ້ຍິງ.
ໃນໄລຍະເວລາທັງ ໝົດ ຂອງການຖືພາ, ພະນັກງານແພດໄດ້ຕິດຕາມສະພາບຂອງແມ່ຍິງຖືພາໂດຍການ ດຳ ເນີນການກວດຫ້ອງທົດລອງ. ປົກກະຕິແລ້ວ, ອາການຂອງໂລກເບົາຫວານຕໍ່ກັບພື້ນຫລັງທົ່ວໄປຂອງໄລຍະເວລາຂອງການທ່າທາງແມ່ນເບິ່ງບໍ່ເຫັນ.
ອາການບາງຢ່າງຂອງໂຣກເບົາຫວານໃນການຖືພາສາມາດກວດພົບໄດ້:

- ຄວາມຢາກອາຫານຢ່າງເປັນລະບົບໂດຍບໍ່ມີເຫດຜົນໂດຍສະເພາະ;
- ຖ່າຍເບົາເລື້ອຍໆ;
- jumps ໃນຄວາມດັນເລືອດສູງຂຶ້ນ;
- ຄວາມຢາກອາຫານເພີ່ມຂື້ນຫຼືການຂາດມັນ;
- veil ໃນຕາ;
- ອາການຄັນໃນຕຸ່ມ.
ອາການຕ່າງໆອາດຈະມີຢູ່ຍ້ອນເຫດຜົນອື່ນໆ. ແຕ່ຍ້ອນຄວາມຮ້າຍແຮງຂອງພະຍາດດັ່ງກ່າວ, ການປຶກສາຊ່ຽວຊານຈະເປັນສິ່ງ ຈຳ ເປັນເພື່ອປ້ອງກັນພະຍາດດັ່ງກ່າວ.
ຖ້າຕົວຊີ້ວັດບໍ່ດີ, ນີ້ບໍ່ແມ່ນເຫດຜົນທີ່ເຮັດໃຫ້ຕົກໃຈ. ພຽງແຕ່ການທົດສອບຊ້ ຳ ແລ້ວຊ້ ຳ ທີ່ຈະແຈ້ງຮູບພາບ. ນອກເຫນືອຈາກອາການຂອງພະຍາດ, ຜົນທີ່ບໍ່ດີສາມາດໄດ້ຮັບຜົນກະທົບຈາກຄວາມເຄັ່ງຕຶງທີ່ປະສົບໃນມື້ກ່ອນຫຼືໂດຍການກິນຂະ ໜົມ ຫວານ, ການອອກ ກຳ ລັງກາຍເປັນ ຈຳ ນວນຫຼວງຫຼາຍ. ດັ່ງນັ້ນ, ກ່ອນທີ່ຈະ ທຳ ການວິນິດໄສຂັ້ນສຸດທ້າຍ, ທ່ານ ໝໍ ສັ່ງໃຫ້ມີການວິເຄາະຄັ້ງທີສອງ.
ວິທີການປິ່ນປົວ
ຄວາມ ໝາຍ ຂອງການຮັກສາຄືການ ກຳ ຈັດປັດໃຈລົບທີ່ມີຜົນຕໍ່ການເລີ່ມຕົ້ນຂອງໂລກເບົາຫວານ. ການຄວບຄຸມເລືອດຢ່າງສະ ໝໍ່າ ສະ ເໝີ ແລະການປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ຂອງທ່ານ ໝໍ, ການກວດກາເປັນປະ ຈຳ ຈະກາຍເປັນກຸນແຈ ສຳ ລັບການປິ່ນປົວທີ່ປະສົບຜົນ ສຳ ເລັດ.
ຄຳ ແນະ ນຳ ສຳ ລັບແມ່ຍິງທີ່ເປັນໂລກເບົາຫວານໃນໄລຍະເວລາທີ່ມີທ້ອງ:

- ກວດເລືອດຢ່າງຕໍ່ເນື່ອງໃນລະຫວ່າງກາງເວັນໂດຍໃຊ້ glucometer. ນ້ ຳ ຕານໃນເລືອດໃນຕອນເຊົ້າເທິງກະເພາະອາຫານຫວ່າງ, ກ່ອນອາຫານແລະຫລັງ 1.5 ຊົ່ວໂມງ;
- ການກວດສອບ acetone ປັດສະວະ. ການມີ ໜ້າ ຂອງພະອົງກ່າວເຖິງພະຍາດເບົາຫວານທີ່ບໍ່ໄດ້ຮັບການປິ່ນປົວ;
- ການວັດແທກຢ່າງເປັນລະບົບຂອງຄວາມດັນເລືອດ;
- ຄວບຄຸມນໍ້າ ໜັກ ແລະສານອາຫານທີ່ ເໝາະ ສົມ.
ຖ້າມີໂຣກເບົາຫວານ, ແລະມັນມີຢູ່ໃນຮູບແບບຮຸນແຮງ, ການປິ່ນປົວດ້ວຍການສັກຢາອິນຊູລິນແມ່ນຖືກ ກຳ ນົດ. ຮູບແບບການຮັກສາເມັດໃນກໍລະນີດັ່ງກ່າວແມ່ນບໍ່ພຽງພໍ.
ໂພຊະນາການທີ່ ເໝາະ ສົມແລະອອກ ກຳ ລັງກາຍຢ່າງພຽງພໍ
 ການຮັກສາໂຣກເບົາຫວານທີ່ປະສົບຜົນ ສຳ ເລັດຮຽກຮ້ອງໃຫ້ມີການຄວບຄຸມການໄດ້ຮັບທາດແປ້ງງ່າຍໆເຂົ້າໄປໃນຮ່າງກາຍ. ເມື່ອຢູ່ໃນກະເພາະອາຫານແລ້ວ, ພວກມັນຈະດູດຊືມໄດ້ໄວ, ເຮັດໃຫ້ນ້ ຳ ຕານໃນເລືອດໂດດລົງ.
ການຮັກສາໂຣກເບົາຫວານທີ່ປະສົບຜົນ ສຳ ເລັດຮຽກຮ້ອງໃຫ້ມີການຄວບຄຸມການໄດ້ຮັບທາດແປ້ງງ່າຍໆເຂົ້າໄປໃນຮ່າງກາຍ. ເມື່ອຢູ່ໃນກະເພາະອາຫານແລ້ວ, ພວກມັນຈະດູດຊືມໄດ້ໄວ, ເຮັດໃຫ້ນ້ ຳ ຕານໃນເລືອດໂດດລົງ.
ຜັກສະຫລັດແລະຜັກດິບທີ່ມີເນື້ອໃນໃຍອາຫານສູງຈະບໍ່ເຮັດໃຫ້ທາດແປ້ງທາດແປ້ງໄວເກີນໄປ.
ທ່ານຈໍາເປັນຕ້ອງກິນຫຼາຍໆຄັ້ງຕໍ່ມື້ໃນສ່ວນນ້ອຍໆ. ຂະ ໜາດ ຮັບໃຊ້ຄວນແຈກຢາຍໃຫ້ຖືກຕ້ອງຕະຫຼອດມື້. ໃນກໍລະນີນີ້, ມັນເປັນສິ່ງຈໍາເປັນທີ່ຈະຄວບຄຸມການໄດ້ຮັບໄຂມັນທີ່ເປັນອັນຕະລາຍ, ເພື່ອຍົກເວັ້ນອາຫານເຄັມ.
ທ່ານ ຈຳ ເປັນຕ້ອງໃຫ້ຄວາມມັກແກ່ນົກຊະນິດ ໜຶ່ງ ທີ່ຖືກ ທຳ ລາຍຈາກຜິວ ໜັງ, ຊີ້ນສັດທີ່ມີໄຂມັນຕ່ ຳ, ປີ້ງຫລື ໜື້ງ. ທ່ານບໍ່ສາມາດ ຈຳ ກັດການບໍລິໂພກນ້ ຳ ບໍລິສຸດໂດຍບໍ່ໄດ້ຮັບ ຄຳ ແນະ ນຳ ຈາກທ່ານ ໝໍ.
ຄາບອາຫານສ່ວນໃຫຍ່ຄວນປະກອບດ້ວຍຜັກດິບ, ຜະລິດຕະພັນນົມ. ຄົນເຮົາບໍ່ສາມາດກ່າວເຖິງຜະລິດຕະພັນທີ່ມີປະໂຫຍດເຊັ່ນ: buckwheat. ມັນແມ່ນດ້ວຍຄວາມຊ່ວຍເຫລືອຂອງອາຫານທີ່ບັນຈຸເສັ້ນໃຍ ທຳ ມະຊາດເຊິ່ງຮູບພາບທາງຄລີນິກຂອງພະຍາດສາມາດປັບປຸງໄດ້.

Buckwheat ຊ່ວຍເຮັດໃຫ້ລະດັບນ້ ຳ ຕານໃນເລືອດເປັນປົກກະຕິ
ຄຸນລັກສະນະທີ່ເປັນປະໂຫຍດຂອງເສັ້ນໃຍອາຫານຫຼຸດອັດຕາການດູດຊຶມທາດແປ້ງ, ເຊິ່ງມີຜົນດີຕໍ່ນ້ ຳ ຕານໃນເລືອດ. ດ້ວຍເຫດນັ້ນ, ກະຕຸກແລະອະໄວຍະວະອື່ນໆຂອງແມ່ຍິງ ກຳ ລັງເຮັດວຽກທີ່ດີທີ່ສຸດ.
ປັດໄຈທີສອງທີ່ມີຜົນດີຕໍ່ນ້ ຳ ຕານໃນເລືອດແມ່ນການອອກ ກຳ ລັງກາຍ. ມັນເປັນປະໂຫຍດທີ່ຈະເຂົ້າຮ່ວມກຸ່ມສຸຂະພາບແມ່ທີ່ພິເສດ. ມັນຈະເປັນປະໂຫຍດທີ່ຈະຍ່າງໄປຢ່າງງຽບໆໃນອາກາດສົດ. ການກິນເຂົ້າປ່າໃນຄອບຄົວຢູ່ໃນປ່າຈະບໍ່ພຽງແຕ່ອີ່ມຕົວໃນຮ່າງກາຍດ້ວຍອົກຊີເຈນເທົ່ານັ້ນ, ແຕ່ຍັງຊ່ວຍບັນເທົາຄວາມຄຽດ, ບັນເທົາຄວາມກັງວົນໃຈ, ແລະປັບປຸງຄຸນນະພາບຂອງການນອນ.
ພະຍາດເບົາຫວານຫຼັງເກີດໃນທ້ອງ
ຖ້າຫາກວ່າໃນໄລຍະເວລາການອອກ ກຳ ລັງກາຍເປັນໂຣກເບົາຫວານໄດ້ຖືກກວດພົບ, ຫຼັງຈາກນັ້ນຜູ້ຊ່ຽວຊານໃນຊ່ວງໄລຍະການອອກແຮງງານຕ້ອງຕິດຕາມກວດກາລະດັບນ້ ຳ ຕານໃນເລືອດຂອງແມ່ຍິງໃນການອອກແຮງງານແລະສະພາບຂອງລູກໃນທ້ອງ.ການຕັດສິນໃຈໃຫ້ມີການຜ່າຕັດຜ່າຕັດແມ່ນເກີດຂື້ນເມື່ອມີອາການສັບສົນເກີດຂື້ນ.
ໃນໄລຍະຫຼັງການເກີດລູກ, ການຕິດຕາມກວດການ້ ຳ ຕານຍັງສືບຕໍ່ປະຕິບັດບໍ່ພຽງແຕ່ຢູ່ໃນແມ່ເທົ່ານັ້ນ, ແຕ່ຍັງຢູ່ໃນເດັກ ນຳ ອີກ. ຖ້າ ຈຳ ເປັນ, ເດັກເກີດ ໃໝ່ ຈະຖືກສັກດ້ວຍວິທີແກ້ໄຂທາດນ້ ຳ ຕານຜ່ານເສັ້ນເລືອດ.
ຮູບລັກສະນະຂອງການອອກ ກຳ ລັງກາຍເພີ່ມຄວາມສ່ຽງໃນການພັດທະນາໂລກເບົາຫວານປະເພດ 2 ໃນຊ່ວງຫຼັງເກີດ. ສະນັ້ນ, ມັນ ຈຳ ເປັນທີ່ຈະ ກຳ ຈັດປັດໃຈທັງ ໝົດ ທີ່ອາດຈະມີຜົນກະທົບຕໍ່ການເກີດຂື້ນຂອງພະຍາດດັ່ງກ່າວ. ການຕິດຕາມກວດກາຢ່າງຕໍ່ເນື່ອງຂອງດັດຊະນີ glycemic ຂອງຜະລິດຕະພັນໃນບາງກໍລະນີກໍ່ໃຫ້ເກີດຄວາມບໍ່ສະດວກ.
ແຕ່ພະຍາດທີ່ຮ້າຍແຮງດັ່ງກ່າວຮຽກຮ້ອງໃຫ້ມີການເອົາໃຈໃສ່ຕົວເອງຢ່າງຕໍ່ເນື່ອງ. ໂຣກເບົາຫວານປະເພດ 2 ສາມາດເຂົ້າໄປໃນຮູບແບບທີ່ເສື່ອມໂຊມ, ເຊິ່ງມີຜົນສະທ້ອນທາງລົບ. ການສັກຢາອິນຊູລິນຢ່າງຕໍ່ເນື່ອງມີຜົນກະທົບຕໍ່ຄຸນນະພາບຊີວິດ.
ວິດີໂອທີ່ກ່ຽວຂ້ອງ
ສິ່ງທີ່ທ່ານ ຈຳ ເປັນຕ້ອງຮູ້ກ່ຽວກັບໂຣກເບົາຫວານໃນທ້ອງ:
ເຖິງຢ່າງໃດກໍ່ຕາມ, ຄວາມຕື່ນຕົກໃຈເມື່ອເຮັດການບົ່ງມະຕິບໍ່ຄຸ້ມຄ່າ. ພະຍາດເບົາຫວານໃນທ້ອງບໍ່ແມ່ນປະໂຫຍກ. ການທົບທວນຄືນກ່ຽວກັບມັນໂດຍແມ່ຍິງຜູ້ທີ່ເປັນໂຣກນີ້ຊີ້ໃຫ້ເຫັນວ່າການຄວບຄຸມຢ່າງສົມບູນກ່ຽວກັບໂພຊະນາການແລະການອອກ ກຳ ລັງກາຍແມ່ນມີຄວາມ ຈຳ ເປັນ.
ການປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ຂອງຜູ້ຊ່ຽວຊານຢ່າງເຕັມທີ່ໃນລະຫວ່າງການຖືພາຈະເພີ່ມໂອກາດທີ່ຈະສິ້ນສຸດພະຍາດແລະຈະບໍ່ສົ່ງຜົນກະທົບຕໍ່ສຸຂະພາບຂອງເດັກ. ຕໍ່ມາ, ດ້ວຍການປະຕິບັດເງື່ອນໄຂທີ່ ຈຳ ເປັນໂດຍບໍ່ມີເງື່ອນໄຂ, ພະຍາດເບົາຫວານຈະບໍ່ກັບມາອີກ.