ການເກີດລູກໃນໂລກເບົາຫວານແມ່ນຂັ້ນຕອນ ໜຶ່ງ ທີ່ພົບເລື້ອຍໃນການປະຕິບັດດ້ານການແພດ. ໃນໂລກ, ມີແມ່ຍິງ 2-3 ຄົນຕໍ່ແມ່ຍິງຖືພາ 100 ຄົນທີ່ມີພະຍາດກ່ຽວກັບທາດແປ້ງກ່ຽວກັບທາດແປ້ງ. ເນື່ອງຈາກໂລກພະຍາດນີ້ເຮັດໃຫ້ເກີດບັນຫາສັບສົນຫຼາຍຢ່າງແລະສາມາດສົ່ງຜົນກະທົບຕໍ່ສຸຂະພາບຂອງແມ່ແລະລູກໃນທ້ອງ, ພ້ອມທັງ ນຳ ໄປສູ່ການເສຍຊີວິດຂອງພວກເຂົາ, ແມ່ຍິງຖືພາໃນຊ່ວງໄລຍະເວລາທັງ ໝົດ ຂອງການເກີດ (ທ່າທາງ) ແມ່ນຢູ່ພາຍໃຕ້ການຄວບຄຸມຢ່າງໃກ້ຊິດໂດຍນັກຊ່ຽວຊານດ້ານ gynecologist ແລະ endocrinologist.
ປະເພດຂອງພະຍາດເບົາຫວານໃນລະຫວ່າງການຖືພາ
ໃນໂລກເບົາຫວານ (DM), ເນື້ອໃນຂອງນ້ ຳ ຕານໃນເລືອດຈະເພີ່ມຂື້ນ. ປະກົດການນີ້ເອີ້ນວ່າ hyperglycemia, ມັນເກີດຂື້ນຍ້ອນຜົນຂອງການເຮັດວຽກຜິດປົກກະຕິຂອງກະດູກສັນຫຼັງ, ໃນນັ້ນການຜະລິດຮໍໂມນອິນຊູລິນແມ່ນຖືກລົບກວນ. hyperglycemia ມີຜົນກະທົບຢ່າງຮ້າຍແຮງຕໍ່ອະໄວຍະວະແລະເນື້ອເຍື່ອ, ກະຕຸ້ນການເຜົາຜະຫລານອາຫານ. ໂຣກເບົາຫວານສາມາດເກີດຂື້ນໃນແມ່ຍິງດົນກ່ອນທີ່ຈະຖືພາ. ໃນກໍລະນີນີ້, ໂຣກເບົາຫວານຕໍ່ໄປນີ້ຈະເກີດຂື້ນໃນແມ່ທີ່ຄາດຫວັງ:
- ໂຣກເບົາຫວານປະເພດ 1 (ທີ່ຂື້ນກັບອິນຊູລິນ). ມັນເກີດຂື້ນໃນເດັກຍິງໃນໄວເດັກ. ຈຸລັງຂອງຕັບຂອງນາງບໍ່ສາມາດຜະລິດອິນຊູລິນໃນປະລິມານທີ່ ເໝາະ ສົມ, ແລະເພື່ອຈະຢູ່ລອດ, ມັນ ຈຳ ເປັນຕ້ອງຕື່ມສານຂາດຮໍໂມນເພດນີ້ທຸກໆມື້ໂດຍການສັກເຂົ້າໄປໃນກະເພາະອາຫານ, scapula, ຂາຫຼືແຂນ.
- ໂຣກເບົາຫວານປະເພດ 2 (ຜູ້ທີ່ບໍ່ຂື້ນກັບອິນຊູລິນ). ປັດໄຈທີ່ກໍ່ໃຫ້ເກີດມັນແມ່ນການ ກຳ ຈັດເຊື້ອພັນທຸ ກຳ ແລະໂລກອ້ວນ. ພະຍາດເບົາຫວານດັ່ງກ່າວເກີດຂື້ນໃນແມ່ຍິງພາຍຫຼັງທີ່ມີອາຍຸ 30 ປີ, ສະນັ້ນຄົນທີ່ເປັນໂລກເບົາຫວານແລະເລື່ອນການຖືພາເຖິງ 32-38 ປີ, ມີພະຍາດນີ້ແລ້ວເມື່ອພວກເຂົາເອົາລູກຄົນ ທຳ ອິດ. ດ້ວຍພະຍາດທາງວິທະຍາສາດນີ້, ຈຳ ນວນອິນຊູລິນພຽງພໍຈະຖືກຜະລິດ, ແຕ່ວ່າການປະຕິ ສຳ ພັນຂອງມັນກັບເນື້ອເຍື່ອຖືກ ທຳ ລາຍ, ເຊິ່ງ ນຳ ໄປສູ່ການມີທາດນ້ ຳ ຕານຫຼາຍເກີນໄປໃນກະແສເລືອດ.
ການເກີດລູກໃນໂລກເບົາຫວານແມ່ນຂັ້ນຕອນ ໜຶ່ງ ທີ່ພົບເລື້ອຍໃນການປະຕິບັດດ້ານການແພດ.
ໃນ 3-5% ຂອງແມ່ຍິງ, ພະຍາດຈະພັດທະນາໃນໄລຍະເວລາຂອງການມີເພດ ສຳ ພັນ. ພະຍາດພະຍາດຊະນິດນີ້ເອີ້ນວ່າໂຣກໂຣກເບົາຫວານ mellitus ຫຼື GDM.
ໂລກເບົາຫວານໃນທ້ອງ
ຮູບແບບຂອງພະຍາດນີ້ແມ່ນບໍ່ພຽງແຕ່ກັບແມ່ຍິງຖືພາເທົ່ານັ້ນ. ມັນເກີດຂື້ນໃນຊ່ວງເວລາ 23-28 ອາທິດຂອງ ຄຳ ສັບແລະມີສ່ວນກ່ຽວຂ້ອງກັບການຜະລິດແຮ່ຂອງຮໍໂມນທີ່ຕ້ອງການໂດຍລູກໃນທ້ອງ. ຖ້າຮໍໂມນເຫລົ່ານີ້ຂັດຂວາງການເຮັດວຽກຂອງອິນຊູລິນ, ຫຼັງຈາກນັ້ນປະລິມານນ້ ຳ ຕານໃນເລືອດຂອງແມ່ທີ່ມີຄວາມຄາດຫວັງຈະເພີ່ມຂື້ນ, ແລະໂລກເບົາຫວານກໍ່ຈະພັດທະນາ.
ຫຼັງຈາກເກີດ, ຄຸນຄ່າຂອງນ້ ຳ ຕານໃນເລືອດຈະກັບຄືນສູ່ສະພາບປົກກະຕິແລະພະຍາດຈະຫາຍໄປ, ແຕ່ມັກຈະປະກົດຕົວ ໃໝ່ ໃນໄລຍະຖືພາຕໍ່ໄປ. GDM ເພີ່ມຄວາມສ່ຽງຕໍ່ການພັດທະນາໃນອະນາຄົດໃນແມ່ຍິງຫຼືເດັກນ້ອຍທີ່ເປັນໂລກເບົາຫວານປະເພດ 2.

ໂລກເບົາຫວານໃນກະເພາະອາຫານເກີດຂື້ນໃນອາທິດ 23-28 ຂອງ ຄຳ ສັບແລະມີສ່ວນກ່ຽວຂ້ອງກັບການຜະລິດແຮ່ຂອງຮໍໂມນທີ່ເດັກຕ້ອງການ.
ຮູບແບບຂອງພະຍາດມີຜົນກະທົບຕໍ່ຄວາມສາມາດໃນການເກີດລູກບໍ?
ການຖືພາແຕ່ລະຂັ້ນມີຄວາມແຕກຕ່າງກັນ, ເພາະວ່າ ມັນໄດ້ຮັບອິດທິພົນຈາກປັດໃຈຕ່າງໆເຊັ່ນ: ອາຍຸແລະສະພາບສຸຂະພາບຂອງແມ່, ລັກສະນະກຽວກັບຮ່າງກາຍຂອງນາງ, ສະພາບຂອງລູກໃນທ້ອງ, ທັງເຊື້ອພະຍາດກໍ່ມີ.
ຊີວິດທີ່ເປັນໂລກເບົາຫວານໃນແມ່ຍິງຖືພາແມ່ນມີຄວາມຫຍຸ້ງຍາກ, ແລະລາວມັກຈະບໍ່ສາມາດແຈ້ງໃຫ້ເດັກຮູ້ກ່ອນອາຍຸການສິ້ນສຸດຂອງລາວ. ດ້ວຍຮູບແບບທີ່ບໍ່ຂື້ນກັບອິນຊູລິນຫຼືບໍ່ແມ່ນອິນຊູລິນຂອງພະຍາດ, 20-30% ຂອງແມ່ຍິງອາດຈະປະສົບການຫຼຸລູກໃນເວລາ 20-27 ອາທິດຂອງການມີເພດ ສຳ ພັນ. ໃນແມ່ຍິງຖືພາອື່ນໆ, ລວມທັງ ແລະຜູ້ທີ່ທົນທຸກຈາກພະຍາດທາງກາຍຍະພາບອາດຈະປະສົບກັບການເກີດກ່ອນ ກຳ ນົດ. ຖ້າແມ່ທີ່ຄາດຫວັງໄດ້ຮັບການສັງເກດຈາກຜູ້ຊ່ຽວຊານຢ່າງຕໍ່ເນື່ອງແລະປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ທັງ ໝົດ ຂອງພວກເຂົາ, ນາງກໍ່ສາມາດຊ່ວຍຊີວິດເດັກໄດ້.
ດ້ວຍການຂາດສານອິນຊູລິນໃນຮ່າງກາຍຂອງເພດຍິງ, ລູກໃນທ້ອງອາດຈະຕາຍຫຼັງຈາກຖືພາ 38-39 ອາທິດ, ສະນັ້ນ, ຖ້າການເກີດລູກກ່ອນ ກຳ ນົດໂດຍ ທຳ ມະຊາດບໍ່ໄດ້ເກີດຂື້ນກ່ອນເວລານັ້ນ, ມັນຈະເກີດມາຈາກການປອມຢູ່ໃນທ່າທາງ 36-38 ອາທິດ.
ການ contraindications ຕົ້ນຕໍສໍາລັບການຖືພາແລະການເກີດລູກ
ຖ້າວ່າແມ່ຍິງທີ່ເປັນໂຣກເບົາຫວານມີແຜນຈະມີລູກ, ລາວຕ້ອງປຶກສາທ່ານ ໝໍ ລ່ວງ ໜ້າ ແລະປຶກສາກັບລາວກ່ຽວກັບບັນຫານີ້. ມີ contraindications ຫຼາຍກັບແນວຄວາມຄິດ:
- ພະຍາດທີ່ຮ້າຍແຮງຂອງພະຍາດທີ່ສັບສົນຍ້ອນໂຣກ retinopathy (ຄວາມເສຍຫາຍຂອງເສັ້ນເລືອດໃນສາຍຕາ) ຫຼືໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະເລັງ (ຄວາມເສຍຫາຍຕໍ່ເສັ້ນປະສາດຂອງຫລອດເລືອດແດງ, ຫຼອດແລະ glomeruli).
- ການລວມກັນຂອງໂຣກເບົາຫວານແລະວັນນະໂຣກປອດ.
- ພະຍາດທາງພູມຕ້ານທານຂອງ Insulin (ການປິ່ນປົວດ້ວຍ insulin ແມ່ນບໍ່ມີປະສິດຕິພາບ, ຕົວຢ່າງ: ບໍ່ ນຳ ໄປສູ່ການປັບປຸງ).
- ການປະກົດຕົວຢູ່ໃນແມ່ຍິງຂອງເດັກນ້ອຍທີ່ມີຄວາມຜິດປົກກະຕິ.
ມັນບໍ່ໄດ້ຖືກແນະ ນຳ ໃຫ້ມີລູກ ສຳ ລັບຜົວຫລືເມຍຖ້າພວກເຂົາທັງສອງເປັນພະຍາດປະເພດ 1 ຫລື 2, ເພາະວ່າ ມັນສາມາດໄດ້ຮັບການສືບທອດໂດຍເດັກ. ການຂັດຂວາງແມ່ນກໍລະນີທີ່ການເກີດກ່ອນ ໜ້າ ນີ້ໄດ້ສິ້ນສຸດລົງໃນການເກີດຂອງເດັກທີ່ຕາຍແລ້ວ.

ເນື່ອງຈາກວ່າແມ່ຍິງຖືພາອາດຈະພັດທະນາ GDM, ແມ່ທີ່ຄາດຫວັງທຸກຄົນຕ້ອງໄດ້ຮັບການທົດສອບນ້ ຳ ຕານໃນເລືອດຫຼັງຈາກການຖືພາໄດ້ 24 ອາທິດ.
ຖ້າບໍ່ມີຂໍ້ ຈຳ ກັດໃນການເກີດລູກ, ແມ່ຍິງຫຼັງຈາກທີ່ລາວເລີ່ມຕົ້ນຄວນໄປຫາຜູ້ຊ່ຽວຊານຢ່າງຕໍ່ເນື່ອງແລະປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ຂອງພວກເຂົາ.
ເນື່ອງຈາກວ່າແມ່ຍິງຖືພາອາດຈະພັດທະນາ GDM, ແມ່ທີ່ຄາດຫວັງທຸກຄົນ ຈຳ ເປັນຕ້ອງໄດ້ກວດເລືອດ ສຳ ລັບ ນຳ ້ຕານຫຼັງຈາກມີອາການຢູ່ 24 ອາທິດເພື່ອຢັ້ງຢືນຫຼືປະຕິເສດຄວາມຈິງຂອງການມີຢູ່ຂອງພະຍາດ.
ໃນການປະຕິບັດທາງການແພດ, ມີບາງກໍລະນີເມື່ອທ່ານຄວນຢຸດການຖືພາກ່ອນ 12 ອາທິດ. ບາງຄັ້ງນີ້ແມ່ນເຮັດດ້ວຍຄວາມຮູ້ສຶກ Rhesus (ຄວາມຂັດແຍ່ງຂອງປັດໃຈ Rhesus ທີ່ບໍ່ດີຂອງແມ່ແລະລູກໃນທາງບວກ, ໃນເວລາທີ່ແມ່ພັດທະນາພູມຕ້ານທານຕໍ່ລູກໃນທ້ອງ). ເນື່ອງຈາກຄວາມຮູ້ສຶກອ່ອນໄຫວ, ເດັກນ້ອຍເກີດມາມີຄວາມຜິດປົກກະຕິແລະເປັນໂຣກຫົວໃຈແລະຕັບຮ້າຍແຮງຫຼືຕາຍໃນມົດລູກ. ການຕັດສິນໃຈຢຸດການຖືພາແມ່ນເຮັດໄດ້ໂດຍການປຶກສາຫາລືໂດຍຜູ້ຊ່ຽວຊານຫຼາຍໆຄົນ.
ອັນຕະລາຍຂອງພະຍາດເບົາຫວານ ສຳ ລັບການພັດທະນາຂອງເດັກນ້ອຍແມ່ນຫຍັງ?
ໃນຕອນເລີ່ມຕົ້ນຂອງການຖືພາ, hyperglycemia ມີຜົນກະທົບຢ່າງຮ້າຍແຮງຕໍ່ການສ້າງຕັ້ງແລະການພັດທະນາຂອງອະໄວຍະວະໃນທ້ອງ. ນີ້ເຮັດໃຫ້ເກີດຄວາມຜິດປົກກະຕິຂອງຫົວໃຈເກີດ, ຄວາມຜິດປົກກະຕິຂອງລໍາໄສ້, ຄວາມເສຍຫາຍຢ່າງຮ້າຍແຮງຕໍ່ສະຫມອງແລະຫມາກໄຂ່ຫຼັງ. ໃນ 20% ຂອງກໍລະນີ, ການຂາດສານອາຫານຂອງເດັກແມ່ນເກີດຂື້ນ (ມີການພັດທະນາດ້ານຈິດໃຈແລະຮ່າງກາຍ).
ແມ່ຍິງທີ່ເປັນໂລກເບົາຫວານຫຼາຍຄົນໃຫ້ ກຳ ເນີດລູກທີ່ມີນ້ ຳ ໜັກ ຮ່າງກາຍ (ຈາກ 4500 ກຣາມ), ເພາະວ່າ ໃນເດັກອ່ອນ, ຮ່າງກາຍມີເນື້ອເຍື່ອ adipose ຫຼາຍ. ໃນເດັກເກີດ ໃໝ່, ຍ້ອນເງິນຝາກໄຂມັນ, ມີໃບ ໜ້າ ອ້ອມ, ເນື້ອເຍື່ອໃຄ່ບວມແລະຜິວ ໜັງ ມີສີອອກຂາວ. ເດັກນ້ອຍພັດທະນາຊ້າໆໃນເດືອນ ທຳ ອິດຂອງຊີວິດ, ສາມາດສູນເສຍນ້ ຳ ໜັກ ໃນຮ່າງກາຍ. ໃນ 3-6% ຂອງກໍລະນີ, ເດັກນ້ອຍຈະພັດທະນາໂຣກເບົາຫວານຖ້າຫາກວ່າ ໜຶ່ງ ໃນພໍ່ແມ່ມີມັນ, ໃນ 20% ຂອງກໍລະນີທີ່ເດັກໄດ້ຮັບເຊື້ອໂຣກດັ່ງກ່າວ, ຖ້າວ່າທັງພໍ່ແລະແມ່ປະສົບກັບໂລກພະຍາດ.



ຜົນສະທ້ອນຂອງການເປັນໂລກເບົາຫວານ
ໃນ 85% ຂອງກໍລະນີ, ເດັກນ້ອຍຂອງແມ່ຍິງທີ່ເປັນໂລກເບົາຫວານໃນຊົ່ວໂມງ ທຳ ອິດຂອງຊີວິດຈະພັດທະນາການເປັນໂລກເບົາຫວານ (ການຫຼຸດລົງຂອງນ້ ຳ ຕານໃນເລືອດ). ເດັກເກີດ ໃໝ່ ມີເຫື່ອອອກ, ພວກເຂົາປະສົບກັບອາການຊຶມເສົ້າຂອງສະຕິ, ປວດ, tachycardia ແລະຈັບກຸມຫາຍໃຈຊົ່ວຄາວ. ດ້ວຍການກວດພົບພະຍາດເສັ້ນເລືອດແລະການສັກຢາກລູໂກໂກສເຂົ້າໃນເດັກອ່ອນໆ, ການລະລາຍນໍ້າຕານໃນເລືອດຈະຫາຍໄປພາຍຫຼັງ 3 ວັນໂດຍບໍ່ມີຜົນຕາມມາ. ໃນກໍລະນີທີ່ຫາຍາກ, ພະຍາດດັ່ງກ່າວເຮັດໃຫ້ເກີດຄວາມຜິດປົກກະຕິທາງປະສາດແລະເຮັດໃຫ້ເດັກນ້ອຍເສຍຊີວິດ.
ວິທີການກິນອາຫານຖືພາທີ່ເປັນໂລກເບົາຫວານ?
ເຖິງແມ່ນວ່າກ່ອນການເກີດລູກ, ແມ່ຍິງໃນການຫຼຸດຜ່ອນຄວາມສ່ຽງຂອງອາການແຊກຊ້ອນແຕ່ຫົວທີແລະທ້າຍປີກໍ່ ຈຳ ເປັນຕ້ອງໄດ້ຮັບການຊົດເຊີຍຢ່າງຕໍ່ເນື່ອງ ສຳ ລັບພະຍາດເບົາຫວານ (ບັນລຸລະດັບນ້ ຳ ຕານໃນເລືອດໃກ້ຈະເປັນປົກກະຕິ) ແລະຮັກສາໄລຍະເວລາທ່າທາງຂອງນາງທັງ ໝົດ. ນີ້ຈະຊ່ວຍໃຫ້ອາຫານທີ່ເຄັ່ງຄັດຕາມທີ່ແພດ endocrinologist ກຳ ນົດໄວ້.
ຊັອກໂກແລັດ, ນ້ ຳ ຕານ, ເຂົ້າ ໜົມ ປັງ, ເຂົ້າແລະ semolina, ໝາກ ກ້ວຍແລະ ໝາກ ອະງຸ່ນ, ເຄື່ອງດື່ມຫວານບໍ່ໄດ້ຖືກຍົກເວັ້ນຈາກອາຫານ. ອາຫານປະເພດໄຂມັນ, ປາ, ຊີ້ນແລະເນີຍແຂງຢູ່ພາຍໃຕ້ການຫ້າມ. ອາຫານທີ່ບັນຈຸທາດແປ້ງເຊັ່ນ: ເຂົ້າ ໜົມ ປັງ, ເຂົ້າຈີ່ເຂົ້າຈີ່, ເຂົ້າ ໜົມ ປັງແລະເຂົ້າໂອດ, ມັນຝະລັ່ງແລະເຂົ້າ ໜົມ ແມ່ນຖືກອະນຸຍາດ.
ທ່ານຄວນຮັບປະທານໃນເວລາດຽວກັນ 6 ຄັ້ງຕໍ່ມື້. ໃນຕອນເຊົ້າ, ມັນກໍ່ດີກວ່າທີ່ຈະກິນຊີ້ນແລະຫມາກໄມ້, ໃນຕອນແລງ - kefir ແລະຜັກ.
ໃນລະຫວ່າງຄາບອາຫານ, ທ່ານ ຈຳ ເປັນຕ້ອງຕິດຕາມລະດັບນ້ ຳ ຕານໃນເລືອດທຸກໆວັນ, ແລະດ້ວຍການເພີ່ມຂື້ນຂອງລະດັບຂອງມັນ, ໃຫ້ກິນຢາປິ່ນປົວພະຍາດເບົາຫວານ, ລວມທັງ ແລະຢາທີ່ເຮັດໃຫ້ນ້ ຳ ຕານໃນນ້ ຳ ຕານເປັນຢາສະຫມຸນໄພແລະສັກຢາອິນຊູລິນ.
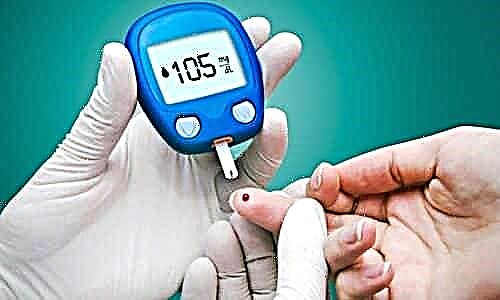
ໃນລະຫວ່າງຄາບອາຫານ, ທ່ານ ຈຳ ເປັນຕ້ອງຕິດຕາມລະດັບນ້ ຳ ຕານໃນເລືອດທຸກໆວັນ.
ຈຳ ເປັນຕ້ອງນອນໂຮງ ໝໍ ເມື່ອໃດ?
ຜູ້ເປັນພະຍາດເບົາຫວານທີ່ຖືພາແມ່ນສະແດງໃຫ້ເຫັນການເຂົ້າໂຮງ ໝໍ ຊົ່ວຄາວ. ເປັນຄັ້ງ ທຳ ອິດ, ມັນເກີດຂື້ນໃນໄລຍະເລີ່ມຕົ້ນແລະເປັນສິ່ງ ຈຳ ເປັນ ສຳ ລັບການກວດກາແມ່ຍິງຢ່າງລະອຽດ, ກຳ ນົດຄວາມສ່ຽງແລະການແກ້ໄຂບັນຫາໃນການປົກປັກຮັກສາລູກໃນທ້ອງ. ການເຂົ້າໂຮງ ໝໍ ຄັ້ງທີສອງແມ່ນປະຕິບັດໃນເຄິ່ງທີ່ສອງຂອງການມີທ່າທາງ (ໃນເວລາ 24 ອາທິດ), ເພາະວ່າ ພະຍາດເບົາຫວານມີຄວາມຄືບ ໜ້າ ໃນເວລານີ້. ການເຂົ້າໂຮງ ໝໍ ແຫ່ງທີສາມແມ່ນ ຈຳ ເປັນເພື່ອກຽມແມ່ມານ ສຳ ລັບການເກີດລູກ.
ການເກີດລູກໃນໂລກເບົາຫວານ
ການຈັດສົ່ງເກີດຂື້ນໃນເວລາ 36-38 ອາທິດຫລັງຈາກກວດແມ່ຍິງແລະລູກໃນທ້ອງຢ່າງລະອຽດ.
ການວາງແຜນການຈັດສົ່ງ
ໄລຍະການອອກແຮງງານແລະປະເພດຂອງພວກມັນແມ່ນຖືກ ກຳ ນົດໄວ້ເປັນສ່ວນບຸກຄົນ. ດ້ວຍສະຖານທີ່ປົກກະຕິຂອງລູກໃນທ້ອງ (ຫົວ ທຳ ອິດ), ກະດູກຜົ້ງທ້ອງທີ່ພັດທະນາຂອງແມ່ທີ່ຄາດຫວັງແລະການບໍ່ມີພາວະແຊກຊ້ອນ, ການເກີດລູກໂດຍອັດຕະໂນມັດແມ່ນໄດ້ມີການວາງແຜນຜ່ານຄອງ ທຳ ມະຊາດ. ໃນກໍລະນີອື່ນໆ, ສ່ວນການຜ່າຕັດແມ່ນຖືກ ກຳ ນົດໄວ້.
ໃນມື້ເກີດ, ຄົນເຈັບບໍ່ຄວນກິນ. ທຸກໆ 4-6 ຊົ່ວໂມງ, ນາງໄດ້ຖືກສັກຢາອິນຊູລິນ, ແລະທາດນ້ ຳ ຕານຈະຖືກຕິດຕາມເລື້ອຍໆ. ການເກີດລູກແມ່ນສາມາດຄວບຄຸມໄດ້ໂດຍການເວົ້າເຖິງພາບປະຫວັດສາດ. ຖ້າມີຄວາມສ່ຽງຕໍ່ການເປັນລົມຫາຍໃຈ (choking ຂອງລູກໃນທ້ອງ), ການໃຊ້ ກຳ ລັງໃນການຕິດເຊື້ອແມ່ນໃຊ້.
ການຟື້ນຟູຂອງເດັກເກີດ ໃໝ່
ເດັກນ້ອຍຫຼາຍຄົນເກີດມາມີອາການຂອງພະຍາດເບົາຫວານໃນຮ່າງກາຍ (ພະຍາດ endocrine ແລະລະບົບຍ່ອຍອາຫານ). ເພື່ອເຮັດໃຫ້ສະພາບຂອງເດັກເປັນປົກກະຕິ, ປ້ອງກັນການເປັນໂລກເບົາຫວານແລະການປະຕິບັດການປິ່ນປົວໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະໂຄດ.