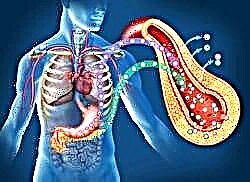
ພໍ່ແມ່ຂອງເດັກແຕ່ລະຄົນທີ່ໄດ້ຮັບການກວດຫາໂຣກເບົາຫວານໄດ້ຮັບ ຄຳ ແນະ ນຳ ຈາກແພດເພື່ອພັດທະນາຍຸດທະສາດການປິ່ນປົວທີ່ຖືກຕ້ອງແລະແກ້ໄຂວິຖີຊີວິດຂອງເດັກ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ຄຳ ແນະ ນຳ ແລະ ຄຳ ແນະ ນຳ ຂອງທ່ານ ໝໍ ແມ່ນຫ່າງໄກຈາກຕົວຂອງມັນເອງ.
ໃນຂະບວນການເຮັດການບົ່ງມະຕິແລະ ກຳ ນົດວິທີການປິ່ນປົວ, ທ່ານ ໝໍ ເພິ່ງອາໄສມາດຕະຖານແລະຂໍ້ ກຳ ນົດຕ່າງໆທີ່ໄດ້ຮັບການຮັບຮອງເອົາພາຍໃນປະເທດຫຼືໂດຍສະມາຄົມການແພດສາກົນເພື່ອຕ້ານພະຍາດເບົາຫວານ.
ຄຳ ແນະ ນຳ ດ້ານການແພດ ສຳ ລັບພະຍາດເບົາຫວານໃນເດັກ
ຄຳ ແນະ ນຳ ຂອງທ່ານ ໝໍ ກ່ຽວກັບການຮັກສາໂຣກເບົາຫວານປະເພດ 1 ແລະປະເພດ 2 ຈະແຕກຕ່າງກັນ, ເພາະວ່າບັນດາປະເພດພະຍາດທີ່ລະບຸໄວ້ແມ່ນແຕກຕ່າງກັນໃນວິທີການແລະວິທີການປິ່ນປົວ.
1 ປະເພດ
 ໂດຍປົກກະຕິ, ເດັກນ້ອຍສ່ວນຫຼາຍຈະເປັນໂລກເບົາຫວານຊະນິດເກີດ 1. ນອກຈາກນີ້, ໃນຄົນເຈັບຂະ ໜາດ ນ້ອຍ, ພະຍາດເບົາຫວານປະເພດ 1 ແມ່ນໄດ້ຮັບການຕອບສະ ໜອງ, ການພັດທະນາເຊິ່ງເຮັດໃຫ້ເກີດຄວາມກົດດັນຮຸນແຮງ.
ໂດຍປົກກະຕິ, ເດັກນ້ອຍສ່ວນຫຼາຍຈະເປັນໂລກເບົາຫວານຊະນິດເກີດ 1. ນອກຈາກນີ້, ໃນຄົນເຈັບຂະ ໜາດ ນ້ອຍ, ພະຍາດເບົາຫວານປະເພດ 1 ແມ່ນໄດ້ຮັບການຕອບສະ ໜອງ, ການພັດທະນາເຊິ່ງເຮັດໃຫ້ເກີດຄວາມກົດດັນຮຸນແຮງ.
ຖ້າເດັກນ້ອຍເປັນໂລກເບົາຫວານປະເພດ 1 (ບໍ່ວ່າຈະເປັນປະເພດໃດກໍ່ຕາມ), ການແນະ ນຳ ທາງຄລີນິກຕົ້ນຕໍແມ່ນການ ນຳ ໃຊ້ອິນຊູລິນ.
ມາດຕະການນີ້ແມ່ນມີຄວາມ ຈຳ ເປັນເພື່ອສະຖຽນລະພາບຂອງຄົນເຈັບ, ພ້ອມທັງອາຍຸຍືນ. ພໍ່ແມ່ປະຕິບັດມາດຕະການທີ່ຖືກຕ້ອງໄວກວ່ານີ້, ຄຸນນະພາບຂອງຊີວິດຂອງເດັກຈະສູງຂື້ນ, ແລະຄວາມເປັນໄປໄດ້ຂອງໂຣກທີ່ເປັນໂລກເບົາຫວານຫຼືໂຣກ ketoacidosis ທີ່ມີຜົນເສຍຫາຍຕໍ່ໆໄປຈະຫຼຸດລົງ.
ໂດຍປົກກະຕິແລ້ວ, ໃນໄລຍະການປິ່ນປົວ, ຄົນເຈັບໄດ້ຖືກ ກຳ ນົດໃຫ້ມີການປິ່ນປົວດ້ວຍອິນຊູລິນເພີ່ມຂື້ນ, ເມື່ອປະລິມານປະ ຈຳ ວັນຂອງຢາຖືກແບ່ງອອກເປັນຫຼາຍໆສ່ວນ. ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ປະລິມານທີ່ສັກເຂົ້າໄປໃນອິນຊູລິນແມ່ນພຽງພໍທີ່ຈະເຮັດໃຫ້ລະດັບນ້ ຳ ຕານສະສົມຢູ່ໃນຮ່າງກາຍເປັນປະ ຈຳ, ເຮັດໃຫ້ການ ຈຳ ລອງພຶດຕິ ກຳ ແບບ ທຳ ມະຊາດຂອງກະຕຸກ.
2 ປະເພດ
 ໂຣກເບົາຫວານຊະນິດທີສອງໃນເດັກນ້ອຍແມ່ນມີ ໜ້ອຍ ກວ່າຕົວເລືອກທີ່ຜ່ານມາ.
ໂຣກເບົາຫວານຊະນິດທີສອງໃນເດັກນ້ອຍແມ່ນມີ ໜ້ອຍ ກວ່າຕົວເລືອກທີ່ຜ່ານມາ.
ຕາມກົດລະບຽບ, ການຂາດຄວາມອ່ອນໄຫວຂອງຈຸລັງຕໍ່ກັບອິນຊູລິນແລະການຫຼຸດລົງຂອງການຜະລິດຂອງມັນກໍ່ເກີດຂື້ນຍ້ອນສະຖານະການທີ່ມີຄວາມກົດດັນຫຼືຄວາມຜິດປົກກະຕິກ່ຽວກັບລະບົບທາງເດີນອາຫານໃນເດັກອາຍຸສູງ. ເດັກນ້ອຍເກືອບບໍ່ເຄີຍເປັນໂລກເບົາຫວານຊະນິດທີ 2 ເລີຍ.
ຄຳ ແນະ ນຳ ທາງການແພດຕົ້ນຕໍ ສຳ ລັບໂຣກເບົາຫວານປະເພດ 2 ແມ່ນອາຫານທີ່ເຂັ້ມງວດ. ໃນກໍລະນີນີ້, ມາດຕະການປິ່ນປົວຈະມີຜົນຫຼາຍກວ່າວິທີການຕົ້ນຕໍ. ແຕ່ເພື່ອເຮັດໂດຍບໍ່ມີພວກມັນ, ກໍ່ຈະບໍ່ເຮັດວຽກເລີຍ.
ກຳ ຈັດຜະລິດຕະພັນທີ່ເປັນອັນຕະລາຍຈາກອາຫານຂອງເດັກຄວນຄ່ອຍໆ, ເພື່ອວ່າຮ່າງກາຍຈະບໍ່ປະສົບກັບອາການຊfoodອກອາຫານ. ໃນຂະນະທີ່ຄົນເຈັບຍັງສືບຕໍ່ບໍລິໂພກອາຫານທີ່ມີສານຜິດກົດ ໝາຍ, ລາວ ຈຳ ເປັນຕ້ອງສືບຕໍ່ໃຊ້ຢາຫຼຸດນ້ ຳ ຕານ.
ເງື່ອນໄຂການວິນິດໄສ
 ມາດຕະຖານຂອງນ້ ຳ ຕານໃນເລືອດແມ່ນ 3.3 - 5,5 ມິນລີລິດຕໍ່ລິດ (ມິນລິລິດ / ລິດ) ຫຼັງຈາກນອນໃນຕອນກາງຄືນເຊິ່ງມີເວລາ 8 ຊົ່ວໂມງ, ໃນໄລຍະທີ່ເດັກບໍ່ກິນເຂົ້າ.
ມາດຕະຖານຂອງນ້ ຳ ຕານໃນເລືອດແມ່ນ 3.3 - 5,5 ມິນລີລິດຕໍ່ລິດ (ມິນລິລິດ / ລິດ) ຫຼັງຈາກນອນໃນຕອນກາງຄືນເຊິ່ງມີເວລາ 8 ຊົ່ວໂມງ, ໃນໄລຍະທີ່ເດັກບໍ່ກິນເຂົ້າ.
ຖ້າການກວດສອບສະແດງໃຫ້ເຫັນວ່າລະດັບນໍ້າຕານໃນເລືອດທີ່ເອົາມາຈາກເດັກໃນກະເພາະອາຫານຫວ່າງແມ່ນ 5,6 - 6,9 mmol / l, ນີ້ສະແດງໃຫ້ເຫັນເຖິງຄວາມເປັນໄປໄດ້ສູງຂອງຄວາມເປັນໄປໄດ້ຂອງພະຍາດເບົາຫວານ.
ໃນສະຖານະການດັ່ງກ່າວ, ເດັກຈະຖືກສົ່ງໄປວິເຄາະເພີ່ມເຕີມ. ຖ້າລະດັບນໍ້າຕານແມ່ນ 7.0 mmol / l ໃນລະຫວ່າງການກວດຄັ້ງທີສອງ, ຫຼັງຈາກນັ້ນຄົນເຈັບຈະກວດພົບວ່າເປັນໂຣກເບົາຫວານ.
ອີກວິທີ ໜຶ່ງ ໃນການ ກຳ ນົດວ່າເດັກມີໂຣກຜິດປົກກະຕິຂອງໂລກເບົາຫວານແມ່ນການກວດຫາການດູດນ້ ຳ ຕານໃນເລືອດຫລັງຈາກກິນ glucose 75 g. ການທົດສອບແມ່ນໃຫ້ພາຍໃນ 2 ຊົ່ວໂມງຫຼັງຈາກເດັກດື່ມນ້ ຳ ຫວານ.
ເງື່ອນໄຂ ສຳ ລັບການປະເມີນສະຖານະການໃນກໍລະນີນີ້ຈະມີດັ່ງນີ້.
ຕົວຊີ້ວັດຂອງ 7,8 - 11,1 mmol / l ສະແດງເຖິງການລະເມີດຂອງຄວາມທົນທານຂອງ glucose.
ຜົນໄດ້ຮັບທີ່ເກີນ 11,1 mmol / L ສະແດງໃຫ້ເຫັນເຖິງການປະກົດຕົວຂອງໂຣກເບົາຫວານ. ຖ້າຄວາມຜິດປົກກະຕິຈາກມາດຕະຖານຍັງນ້ອຍ, ຄົນເຈັບຈະໄດ້ຮັບການກວດສອບຄັ້ງທີສອງ, ເຊິ່ງຈະຕ້ອງໄດ້ເຮັດໃຫ້ ສຳ ເລັດພາຍໃນ 2-3 ອາທິດ.
ຮູບພາບທາງດ້ານການຊ່ວຍ
ຮູບພາບທາງຄລີນິກຂອງພະຍາດເບົາຫວານມີການສະແດງອອກສອງຢ່າງ. ມັນທັງ ໝົດ ແມ່ນຂື້ນກັບປະເພດພະຍາດທີ່ເດັກນ້ອຍປະສົບ. ນີ້ແມ່ນເນື່ອງມາຈາກການຂາດ insulin ສ້ວຍແຫຼມຫຼືຊໍາເຮື້ອໃນຮ່າງກາຍ.
ໃນກໍລະນີຂອງການຂາດ insulin ສ້ວຍແຫຼມໃນເດັກ, ອາການດັ່ງຕໍ່ໄປນີ້ແມ່ນໄດ້ສັງເກດເຫັນ:

- ຜົນຜະລິດຍ່ຽວເພີ່ມຂື້ນ;
- ມີຢູ່ໃນປັດສະວະຂອງປະລິມານຂະຫນາດໃຫຍ່ຂອງ glucose ໄດ້;
- ນ້ ຳ ຕານໃນເລືອດເພີ່ມຂື້ນ;
- ຄວາມຫິວໂຫຍຄົງ;
- ການສູນເສຍນ້ ຳ ໜັກ ທ່າມກາງຄວາມອຶດຫິວຢ່າງຕໍ່ເນື່ອງ.
ສະພາບທີ່ຮ້າຍແຮງທີ່ບົ່ງບອກເຖິງການຂາດອິນຊູລິນສ້ວຍແຫຼມແມ່ນ ketoacidosis ແລະແມ່ນແຕ່ເປັນໂຣກເບົາຫວານ.
ຖ້າຂາດອິນຊູລິນເປັນໂຣກເຮື້ອຮັງ, ຮູບພາບທາງຄລີນິກຈະມີລັກສະນະດັ່ງນີ້:

- ການລະເມີດວຽກງານຂອງສະພາແຫ່ງຊາດ;
- ການພັດທະນາຂອງຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງ;
- ການລະເມີດຂອງການໄຫຼວຽນຂອງເລືອດເນື່ອງຈາກການຫຼຸດລົງຂອງສຽງຂອງເສັ້ນເລືອດ;
- ຄວາມຜິດປົກກະຕິກ່ຽວກັບເຄື່ອງຍ່ອຍ;
- ຄວາມເສຍຫາຍຕໍ່ເຮືອນ້ອຍຂອງສະ ໝອງ.
ບັນດາປະກົດການທີ່ລະບຸໄວ້ໃນກໍລະນີທີ່ເປັນໂຣກຊໍາເຮື້ອແນ່ນອນຂອງພະຍາດຈະພັດທະນາເທື່ອລະກ້າວ.
ອະນຸສັນຍາ ສຳ ລັບການຄຸ້ມຄອງຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ
 ຫຼັງຈາກເດັກໄດ້ຖືກບົ່ງມະຕິແລ້ວ, ທ່ານ ໝໍ ກໍ່ປະຕິບັດພິທີການທີ່ບົ່ງບອກວ່າ:
ຫຼັງຈາກເດັກໄດ້ຖືກບົ່ງມະຕິແລ້ວ, ທ່ານ ໝໍ ກໍ່ປະຕິບັດພິທີການທີ່ບົ່ງບອກວ່າ:
- ປະເພດຂອງໂລກເບົາຫວານ;
- ໄລຍະຂອງພະຍາດ (ການຊົດເຊີຍຫຼືການເນົ່າເປື່ອຍ, ໂດຍມີຫຼືບໍ່ມີ ketosis, ເສຍສະຕິ);
- ການມີຈຸລິນຊີບທີ່ເກີດຈາກພະຍາດ;
- ການປະກົດຕົວຂອງພາວະແຊກຊ້ອນ;
- ໄລຍະເວລາແນ່ນອນຂອງພະຍາດ (ໃນປີ);
- ການປະສົມປະສານກັບພະຍາດອື່ນໆຂອງລະບົບ endocrine.
ລັກສະນະການຮັກສາ
ການຮັກສາໂລກເບົາຫວານໃນຄົນເຈັບ ໜຸ່ມ ແມ່ນມີຫຼາກຫຼາຍໃນ ທຳ ມະຊາດແລະລວມມີສ່ວນປະກອບດັ່ງຕໍ່ໄປນີ້:

- ຄາບອາຫານ
- ການໃຊ້ສັກຢາອິນຊູລິນ;
- ການອອກ ກຳ ລັງກາຍປານກາງ;
- ການສອນເດັກນ້ອຍທັກສະທີ່ ຈຳ ເປັນ;
- ການຕິດຕາມສະພາບຕົນເອງຢູ່ເຮືອນ;
- ສະຫນັບສະຫນູນທາງຈິດໃຈ.
ການຮັກສາອາຫານແມ່ນ ໜຶ່ງ ໃນສ່ວນປະກອບທີ່ ສຳ ຄັນທີ່ສຸດຂອງບັນຊີນີ້. ຖ້າບໍ່ມີການແກ້ໄຂອາຫານ, ມັນກໍ່ເປັນໄປບໍ່ໄດ້ທີ່ຈະບັນລຸການຊົດເຊີຍ ສຳ ລັບພະຍາດ.
ຫຼັກການທັນສະ ໄໝ ຂອງຄາບອາຫານຂອງເດັກທີ່ເປັນໂລກເບົາຫວານມີດັ່ງນີ້:

- ອັດຕາສ່ວນທີ່ຖືກຕ້ອງຂອງທາດອາຫານ: ທາດແປ້ງ - 50-60%, ໄຂມັນ - 25-30%, ໂປຣຕີນ - 15-20%;
- ການປະຕິເສດທີ່ສົມບູນຂອງຄາໂບໄຮເດດທີ່ຫລອມໂລຫະແລະຂະ ໜາດ ກາງ;
- ເກືອບທົດແທນໄຂມັນສັດທີ່ມີໄຂມັນຜັກ;
- ການໄດ້ຮັບສານອາຫານທີ່ພຽງພໍທີ່ມີວິຕາມິນຊີແລະເສັ້ນໃຍອາຫານທີ່ມີປະໂຫຍດຕໍ່ສຸຂະພາບ;
- ໃຫ້ໂພຊະນາການສ່ວນປະກອບ (ເຖິງ 6 ຄັ້ງ / ມື້).
ການຈັດປະເພດຂອງໂຣກເບົາຫວານໃນເດັກ
ໃນເງື່ອນໄຂ, ອາການແຊກຊ້ອນທີ່ເກີດຈາກໂຣກເບົາຫວານໃນເດັກນ້ອຍສາມາດແບ່ງອອກເປັນສ້ວຍແຫຼມແລະຊ້າ.ອາການແຊກຊ້ອນຂອງໂຣກສມອງ (ketoacidosis ແລະ coma) ແມ່ນອັນຕະລາຍທີ່ສຸດໃນ ທຳ ມະຊາດ, ເພາະວ່າພວກມັນມັກຈະໃຊ້ເວລາສອງສາມຊົ່ວໂມງເພື່ອພັດທະນາ, ແລະຄວາມເປັນໄປໄດ້ຂອງຜົນໄດ້ຮັບທີ່ຮ້າຍແຮງແມ່ນຂ້ອນຂ້າງສູງ.
ໃນລະຫວ່າງ ketoacidosis, ຮ່າງກາຍທີ່ມີໄຂມັນແລະ ketone ຈຳ ນວນຫຼວງຫຼາຍຈະສະສົມຢູ່ໃນເລືອດເຊິ່ງເປັນຜົນມາຈາກການທີ່ຮ່າງກາຍເປັນພິດ.
ສຳ ລັບອາການ ໝົດ ສະຕິ, ມັນສາມາດເຮັດໃຫ້ເກີດການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດເນື່ອງຈາກການຂາດນ້ ຳ, ຫຼືການເພີ່ມຂື້ນຂອງຄວາມເຂັ້ມຂົ້ນຂອງອາຊິດ lactic ທີ່ເກີດຈາກການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງ, ເສັ້ນເລືອດຕີບຫຼືຕັບ.
ອາການແຊກຊ້ອນຊ້າເກີດຂື້ນພາຍຫຼັງ 4-5 ປີຈາກການເລີ່ມຕົ້ນຂອງການພັດທະນາຂອງພະຍາດໃນເດັກ. ໃນກໍລະນີນີ້, ການເສື່ອມໂຊມຂອງວຽກງານຂອງອະໄວຍະວະສ່ວນບຸກຄົນຫຼືລະບົບໃດ ໜຶ່ງ ເກີດຂື້ນຢ່າງຊ້າໆ.
ອາການແຊກຊ້ອນທີ່ສຸດທີ່ພົບເລື້ອຍທີ່ສຸດປະກອບມີ:

- ພະຍາດປີ່ນປົວ (ຄວາມບົກຜ່ອງດ້ານສາຍຕາເທື່ອລະກ້າວ);
- angiopathy (ບາງໆຂອງຝາຂອງເສັ້ນເລືອດ, ນໍາໄປສູ່ໂຣກ thrombosis ຫຼື atherosclerosis);
- polyneuropathy (ຄວາມເສຍຫາຍເທື່ອລະກ້າວຕໍ່ລະບົບປະສາດຂອງລະບົບຕໍ່ຂ້າງ);
- ຕີນໂລກເບົາຫວານ (ຮູບລັກສະນະຂອງບາດແຜແລະຈຸລິນຊີທີ່ຢູ່ເທິງພື້ນຕີນ).
ການປະຕິບັດຕາມມາດຕະການປ້ອງກັນສາມາດຊ້າລົງ, ແລະໃນບາງກໍລະນີກໍ່ຍັງປ້ອງກັນການພັດທະນາຂອງອາການແຊກຊ້ອນຊ້າ.
ວິດີໂອທີ່ກ່ຽວຂ້ອງ
ທ່ານດຣ Komarovsky ກ່ຽວກັບໂຣກເບົາຫວານໃນເດັກນ້ອຍ:
ຄວາມຫຍຸ້ງຍາກໃນການບົ່ງມະຕິພະຍາດເບົາຫວານໃນເດັກນ້ອຍແມ່ນຢູ່ໃນຄວາມຈິງທີ່ວ່າຄົນເຈັບນ້ອຍໆຍັງບໍ່ສາມາດອະທິບາຍໃຫ້ພໍ່ແມ່ຂອງພວກເຂົາຮູ້ຢ່າງຊັດເຈນວ່າພວກເຂົາຮູ້ສຶກແນວໃດ.
ດ້ວຍເຫດນີ້, ພະຍາດໃນກໍລະນີຫຼາຍທີ່ສຸດແມ່ນຖືກກວດພົບແລ້ວໃນໄລຍະທ້າຍຂອງການພັດທະນາ, ໃນເວລາທີ່ເດັກມີສະຕິ. ເພື່ອຫລີກລ້ຽງການພັດທະນາເຫດການດັ່ງກ່າວ, ພໍ່ແມ່ຕ້ອງຕິດຕາມພຶດຕິ ກຳ ແລະສະຫວັດດີພາບຂອງລູກຂອງພວກເຂົາ.