ໂຣກເບົາຫວານໂຣກເບົາຫວານໃນເດັກນ້ອຍແມ່ນຮວມຢູ່ໃນກຸ່ມຂອງໂຣກຊືມເສົ້າທີ່ຮ້າຍແຮງ. ໂລກພະຍາດມີອາການລັກສະນະແລະອາການ, ບົນພື້ນຖານທີ່ການບົ່ງມະຕິຖືກ ກຳ ນົດ. ໂຣກເບົາຫວານຂອງເດັກນ້ອຍແມ່ນເປັນໂຣກຊໍາເຮື້ອທີ່ພົບເລື້ອຍທີ່ສຸດ.
ໂລກພະຍາດນີ້ເປັນສາເຫດທີ່ ໜ້າ ເປັນຫ່ວງຫຼາຍກ່ວາຜູ້ປ່ວຍທີ່ຖືກຫ້ອຍ ນຳ ້ຕານໃນເລືອດໃນຜູ້ໃຫຍ່.
ການຮັກສາໂລກເບົາຫວານໃນໄວເດັກມີເປົ້າ ໝາຍ ໄລຍະຍາວແລະໄລຍະສັ້ນ. ເດັກຕ້ອງເຕີບໃຫຍ່, ພັດທະນາແລະສ້າງສາສັງຄົມຢ່າງເຕັມສ່ວນ. ເປົ້າ ໝາຍ ໄລຍະຍາວແມ່ນເພື່ອປ້ອງກັນອາການແຊກຊ້ອນຂອງຫລອດເລືອດ.
ອາການແລະການສະແດງອອກຂອງພະຍາດເບົາຫວານໃນເດັກ
 ພໍ່ແມ່ຕ້ອງເອົາໃຈໃສ່ຕໍ່ກັບພຶດຕິ ກຳ ແລະບາງລັກສະນະຂອງເດັກເພື່ອທົດແທນການເລີ່ມຕົ້ນຂອງໂລກເບົາຫວານໃຫ້ທັນເວລາ.
ພໍ່ແມ່ຕ້ອງເອົາໃຈໃສ່ຕໍ່ກັບພຶດຕິ ກຳ ແລະບາງລັກສະນະຂອງເດັກເພື່ອທົດແທນການເລີ່ມຕົ້ນຂອງໂລກເບົາຫວານໃຫ້ທັນເວລາ.
ພະຍາດນີ້ຈະພັດທະນາຢ່າງໄວວາຖ້າການ ໝູນ ໃຊ້ທີ່ ຈຳ ເປັນບໍ່ໄດ້ຮັບການປະຕິບັດຢ່າງທັນເວລາ. ຖ້າບໍ່ໄດ້ຮັບການປິ່ນປົວ, ເດັກຈະປະເຊີນກັບເປັນໂຣກເບົາຫວານ.
ຖ້າມີອາການ ໜຶ່ງ ຫລືຫຼາຍສັນຍາລັກ, ທ່ານຄວນປຶກສາທ່ານ ໝໍ ໂດຍດ່ວນ. ມັນເປັນສິ່ງຈໍາເປັນທີ່ຈະຕ້ອງມອບ ໝາຍ ການສຶກສາຫຼາຍໆຊຸດເຊິ່ງຈະເປີດເຜີຍລັກສະນະຂອງການບົ່ງມະຕິ.
ເດັກນ້ອຍອາດຈະມີອາການເຫຼົ່ານີ້:
- ປວດຮາກແລະປວດຮາກ
- ຫິວຕະຫຼອດເວລາແລະປາກແຫ້ງ
- ພິການທາງສາຍຕາຢ່າງໄວວາ,
- ຖ່າຍເບົາເລື້ອຍໆແລະ ໜຽວ ຂອງຍ່ຽວ,
- ອ່ອນເພຍ, ອ່ອນເພຍ, ອາການຄັນຄາຍ,
- ຄວາມຢາກອາຫານຫຼາຍເກີນໄປ ສຳ ລັບການສູນເສຍນ້ ຳ ໜັກ.
ອາການຂອງພະຍາດເບົາຫວານໃນໄວເດັກສາມາດເປັນປົກກະຕິແລະ atypical. ຄົນສຸດທ້າຍມັກຈະຖືກສັງເກດຈາກພໍ່ແມ່. ນີ້ປະກອບມີ ຄຳ ຮ້ອງທຸກຂອງເດັກທີ່ສູນເສຍ ກຳ ລັງ, ເຈັບຫົວ, ແລະຜົນງານທີ່ບໍ່ດີ.
ອາການປົກກະຕິຂອງພະຍາດເບົາຫວານໃນເດັກ:
- ການຍ່ຽວຍ່ຽວ (polyuria). ພໍ່ແມ່ເອົາຜິດປະກົດການນີ້ ສຳ ລັບ enuresis nocturnal, ທຳ ມະດາໃນເດັກນ້ອຍ,
- ຄວາມຮູ້ສຶກເຈັບປວດຂອງກະຫາຍ. ທ່ານສາມາດດື່ມນໍ້າໄດ້ເຖິງ 10 ລິດຕໍ່ມື້, ເຖິງຢ່າງໃດກໍ່ຕາມ, ສິ່ງນີ້ຈະບໍ່ຫຼຸດຜ່ອນລະດັບຄວາມແຫ້ງໃນປາກຂອງເດັກ,
- polyphagy ຫຼືການສູນເສຍນ້ ຳ ໜັກ ກະທັນຫັນຍ້ອນຄວາມຢາກອາຫານທີ່ແຂງແຮງ,
- ຜິວຫນັງຄັນ, ການສ້າງຕັ້ງຂອງແຜ,
- ຜິວແຫ້ງ
- ຫຼັງຈາກການຖ່າຍເບົາ, ອາການຄັນແມ່ນຮູ້ສຶກຢູ່ໃນອະໄວຍະວະເພດ,
- ປະລິມານນໍ້າຍ່ຽວເພີ່ມຂື້ນ (ຫຼາຍກວ່າສອງລິດຕໍ່ມື້). ຍ່ຽວສ່ວນໃຫຍ່ມີສີອ່ອນ. ການສຶກສາໄດ້ສະແດງໃຫ້ເຫັນອາເຊໂຕນຢູ່ໃນປັດສະວະແລະແຮງໂນ້ມຖ່ວງສູງຂອງມັນ. ນ້ ຳ ຕານອາດຈະປາກົດ, ເຊິ່ງບໍ່ຄວນຈະເປັນປົກກະຕິ,
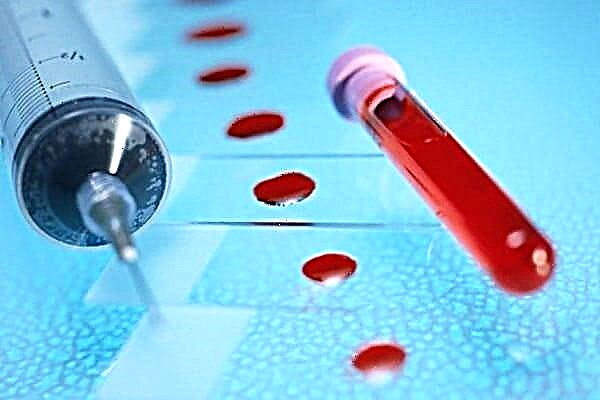
- ການກວດເລືອດ ສຳ ລັບກະເພາະອາຫານຫວ່າງຈະກວດພົບລະດັບນ້ ຳ ຕານໃນເລືອດສູງກວ່າ 120 ມກ.
ຖ້າມີຄວາມສົງໃສວ່າເປັນໂລກເບົາຫວານໃນເດັກ, ມັນ ຈຳ ເປັນທີ່ຈະຕ້ອງ ດຳ ເນີນການບົ່ງມະຕິໃຫ້ທັນເວລາແລະໄດ້ຮັບການປິ່ນປົວທີ່ມີຄຸນນະພາບ. ມີຫລາຍໆສາເຫດຂອງພະຍາດນີ້. ຜູ້ທີ່ ສຳ ຄັນແມ່ນ:
- ການ ກຳ ຈັດອະໄວຍະວະເພດ. ຍາດພີ່ນ້ອງຂອງເດັກນ້ອຍເປັນໂຣກເບົາຫວານ. ມີຄວາມເປັນໄປໄດ້ຂອງພະຍາດເບົາຫວານ 100% ຈະຢູ່ໃນເດັກທີ່ພໍ່ແມ່ປະສົບກັບໂຣກນີ້. ໂລກເບົາຫວານອາດຈະເກີດຂື້ນໃນເດັກເກີດ ໃໝ່. ມັນເປັນສິ່ງ ຈຳ ເປັນທີ່ຈະຕ້ອງຄວບຄຸມລະດັບ glucose ໃນເລືອດຂອງແມ່ຍິງຖືພາ, ເພາະວ່າແຮ່ໄດ້ດູດຊຶມທາດນ້ ຳ ຕານໃນເລືອດໄດ້ດີເຊິ່ງມັນກໍ່ໃຫ້ເກີດການສະສົມຂອງມັນຢູ່ໃນເນື້ອເຍື່ອແລະອະໄວຍະວະຂອງລູກ.
- ໄວຣັດ. ໂຣກ ໝາກ ສຸກ, ໂຣກຫັດ, ໂຣກຕັບອັກເສບໄວຣັດແລະໂຣກ ໝາກ ເບີດເປັນອັນຕະລາຍຢ່າງຫຼວງຫຼາຍຕໍ່ໂຣກຜີວ ໜັງ. ໃນສະຖານະການນີ້, ຈຸລັງຂອງລະບົບພູມຕ້ານທານເລີ່ມ ທຳ ລາຍຈຸລັງອິນຊູລິນ. ການຕິດເຊື້ອທີ່ຜ່ານມາ ນຳ ໄປສູ່ການສ້າງໂລກເບົາຫວານໂດຍມີອາການຕິດເຊື້ອ.
- ການຮັບປະທານອາຫານຫຼາຍເກີນໄປ. ຄວາມຢາກອາຫານສູງເກີນໄປເຮັດໃຫ້ນ້ ຳ ໜັກ ເພີ່ມຂື້ນ. ກ່ອນອື່ນ ໝົດ, ໂລກອ້ວນເກີດຂື້ນຍ້ອນການບໍລິໂພກຜະລິດຕະພັນທີ່ມີທາດແປ້ງທາດແປ້ງເຊັ່ນ: ນ້ ຳ ຕານ, ຊັອກໂກແລັດ, ຜະລິດຕະພັນແປ້ງຫວານ. ເປັນຜົນມາຈາກອາຫານການກິນດັ່ງກ່າວ, ຄວາມກົດດັນຕໍ່ໂຣກຜີວ ໜັງ ເພີ່ມຂື້ນ. ຈຸລັງອິນຊູລິນສູນຫາຍໄປເທື່ອລະກ້າວ, ເວລາການຜະລິດຂອງມັນຢຸດ.
- ຂາດກິດຈະ ກຳ ມໍເຕີ. ຊີວິດທີ່ບໍ່ມີຕົວຕົນເຮັດໃຫ້ມີນ້ ຳ ໜັກ ເກີນ. ການອອກ ກຳ ລັງກາຍຢ່າງເປັນລະບົບເຮັດໃຫ້ຈຸລັງທີ່ຮັບຜິດຊອບໃນການຜະລິດອິນຊູລິນ. ດັ່ງນັ້ນ, ຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານຈຶ່ງເປັນເລື່ອງ ທຳ ມະດາ.
- ໄຂ້ຫວັດເລື້ອຍໆ. ລະບົບພູມຕ້ານທານທີ່ໄດ້ພົບກັບການຕິດເຊື້ອເລີ່ມຜະລິດພູມຕ້ານທານຢ່າງໄວວາເພື່ອຕໍ່ສູ້ກັບພະຍາດ. ຖ້າສະຖານະການດັ່ງກ່າວເກີດຂື້ນເລື້ອຍໆ, ຫຼັງຈາກນັ້ນລະບົບເລີ່ມອ່ອນເພຍ, ໃນຂະນະທີ່ລະບົບພູມຕ້ານທານອ່ອນແອລົງ. ດ້ວຍເຫດນັ້ນ, ພູມຕ້ານທານ, ແມ່ນແຕ່ໃນກໍລະນີທີ່ບໍ່ມີໄວຣັດເປົ້າ ໝາຍ ກໍ່ຖືກຜະລິດ, ກຳ ຈັດຈຸລັງຂອງມັນເອງ. ມີຄວາມຜິດປົກກະຕິໃນການເຮັດວຽກຂອງກະຕຸກ, ເພາະສະນັ້ນ, ການຜະລິດອິນຊູລິນຫຼຸດລົງ.
ພາວະແຊກຊ້ອນຂອງໂຣກເບົາຫວານໃນເດັກນ້ອຍ
 ອາການແຊກຊ້ອນຂອງໂຣກເບົາຫວານສາມາດພັດທະນາກັບພະຍາດຊະນິດໃດກໍ່ໄດ້. ດັ່ງນັ້ນ, ຄຸນນະພາບຂອງຊີວິດໄດ້ຖືກຫຼຸດລົງຢ່າງຫຼວງຫຼາຍແລະເດັກພິການ.
ອາການແຊກຊ້ອນຂອງໂຣກເບົາຫວານສາມາດພັດທະນາກັບພະຍາດຊະນິດໃດກໍ່ໄດ້. ດັ່ງນັ້ນ, ຄຸນນະພາບຂອງຊີວິດໄດ້ຖືກຫຼຸດລົງຢ່າງຫຼວງຫຼາຍແລະເດັກພິການ.
ຍ້ອນການປິ່ນປົວທີ່ບໍ່ຖືກຕ້ອງ, ເດັກອາດຈະປະສົບກັບໄຂມັນຕັບ. ພະຍາດທາງວິທະຍານີ້ແມ່ນມີລັກສະນະສະເພາະຂອງການເຮັດໃຫ້ຕັບອ່ອນລົງແລະການລະເມີດຂອງການໄຫຼອອກຂອງ ໜິ້ວ ນໍ້າບີ. Biliary dyskinesia ກໍ່ອາດຈະປະກອບ.
ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກເບົາຫວານແມ່ນ ໃນໄລຍະເລີ່ມຕົ້ນ, ຂັ້ນຕອນນີ້ແມ່ນປີ້ນກັບກັນກັບການຮັກສາທີ່ຖືກຕ້ອງ. ຕາມກົດລະບຽບ, ການສະແດງອອກຄັ້ງທໍາອິດຂອງພະຍາດທາງດ້ານເຊື້ອພະຍາດເກີດຂື້ນ 15 ປີຫຼັງຈາກການເລີ່ມຕົ້ນຂອງໂລກເບົາຫວານ. ດ້ວຍການຊົດເຊີຍທີ່ບໍ່ພຽງພໍແລະການຕິດຕາມກວດກາສະພາບຂອງເດັກບໍ່ເປັນປົກກະຕິ, ໂຣກປອດອັກເສບເກີດຂື້ນ 3-5 ປີຫຼັງຈາກເລີ່ມເປັນໂຣກເບົາຫວານ.
ການ ສຳ ຫຼວດໂຣກເສັ້ນເລືອດອັກເສບ:
- ການປ່ຽນແປງຂອງເຮືອຂອງໂຣກ retina - ໂຣກເບົາຫວານໃນໂຣກເບົາຫວານ. ໃນມະນຸດ, ສາຍຕາທາງດ້ານສາຍຕາຫຼຸດລົງ, ເຊິ່ງເຮັດໃຫ້ການເບິ່ງເຫັນຂອງຕາແລະຕາບອດ.
- ການປ່ຽນແປງຂອງເຮືອຂອງຫມາກໄຂ່ຫຼັງ - ໂຣກ nephropathy ພະຍາດເບົາຫວານ. ນໍາໄປສູ່ການສ້າງຕັ້ງຂອງຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງ.
- pathology ຂອງເຮືອຂະຫນາດນ້ອຍຂອງຂາ. ການໄຫລວຽນຂອງເລືອດໃນຂາຖືກລົບກວນ, ໂດຍສະເພາະຢູ່ຕີນ. ໂລກຂໍ້ອັກເສບ Trophic ເລີ່ມພັດທະນາ, ມັນອາດຈະມີຄວາມເຢັນຂອງຕີນແລະຄວາມເຈັບປວດໃນລະຫວ່າງການອອກກໍາລັງກາຍ. ໃນກໍລະນີທີ່ກ້າວຫນ້າ, ໂຣກ gangrene ຈະປາກົດ.
- ການປ່ຽນແປງຂອງເສັ້ນເລືອດໃນສະ ໝອງ ແລະການພັດທະນາໂຣກໂຣກເບົາຫວານ: ໂຣກຈິດ, ສະຕິປັນຍາແລະອາລົມ.
- ຜິດປົກກະຕິຂອງເຮືອນ້ອຍຂອງອະໄວຍະວະອື່ນໆແລະແພຈຸລັງທີ່ມີອາການປົກກະຕິ.
ອາການແຊກຊ້ອນອີກອັນ ໜຶ່ງ ຂອງໂຣກເບົາຫວານໃນໄວເດັກແມ່ນໂຣກ polyneuropathy, ນັ້ນແມ່ນຄວາມເສຍຫາຍຕໍ່ເສັ້ນປະສາດສ່ວນປະກອບ.
ພະຍາດວິທະຍາແມ່ນມີລັກສະນະໂດຍການຫຼຸດລົງຂອງຄວາມອ່ອນໄຫວຢູ່ໃນຂາ, ຄວາມອ່ອນເພຍຂອງຂາເພີ່ມຂື້ນ, ແລະການຍັບຍັ້ງໄດ້ຖືກລົບກວນ.
ຂັ້ນຕອນການວິນິດໄສ
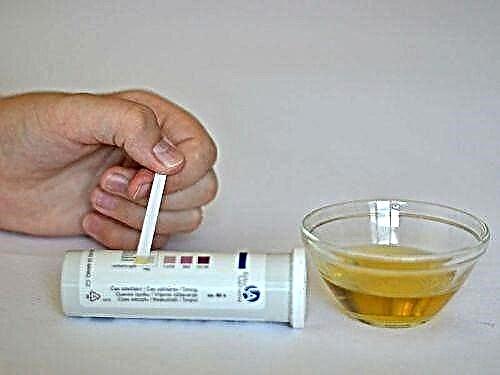
 ຖ້າເດັກນ້ອຍມີອາການຂອງໂລກເບົາຫວານ, ນ້ ຳ ຕານຄວນຈະຖືກວັດແທກດ້ວຍນ້ ຳ ຕານ. ໃນກໍລະນີທີ່ບໍ່ມີເຄື່ອງວັດແທກນ້ ຳ ຕານໃນເຮືອນຄວນກວດເລືອດຢູ່ສະຖານທີ່ທາງການແພດ ສຳ ລັບນ້ ຳ ຕານ, ຫຼັງຈາກກິນເຂົ້າຫຼືໃນກະເພາະອາຫານຫວ່າງເປົ່າ.
ຖ້າເດັກນ້ອຍມີອາການຂອງໂລກເບົາຫວານ, ນ້ ຳ ຕານຄວນຈະຖືກວັດແທກດ້ວຍນ້ ຳ ຕານ. ໃນກໍລະນີທີ່ບໍ່ມີເຄື່ອງວັດແທກນ້ ຳ ຕານໃນເຮືອນຄວນກວດເລືອດຢູ່ສະຖານທີ່ທາງການແພດ ສຳ ລັບນ້ ຳ ຕານ, ຫຼັງຈາກກິນເຂົ້າຫຼືໃນກະເພາະອາຫານຫວ່າງເປົ່າ.
ໃນກໍລະນີຫຼາຍທີ່ສຸດ, ພໍ່ແມ່ບໍ່ສົນໃຈອາການຂອງເດັກ, ບໍ່ສົງໃສວ່າພະຍາດເບົາຫວານສາມາດສົ່ງຜົນກະທົບຕໍ່ເດັກ. ເລື້ອຍກວ່າຄົນເຮົາຈະໄປຫາ ໝໍ ເທົ່ານັ້ນເມື່ອເດັກເລີ່ມອ່ອນແອ.
ຖ້າທ່ານສົງໃສວ່າມີອາການຄັນ, ການສຶກສາເສັ້ນໂຄ້ງ້ ຳ ຕານຫລືການທົດສອບຄວາມທົນທານຕໍ່ນ້ ຳ ຕານຄວນຈະຖືກປະຕິບັດ.
ການວິນິດໄສທີ່ແຕກຕ່າງແມ່ນ ຄຳ ນິຍາມຂອງຊະນິດຂອງໂລກເບົາຫວານ. ດັ່ງນັ້ນ, ທ່ານສາມາດຊອກຫາໂຣກເບົາຫວານ 1 ຫຼື 2 ຊະນິດໃນເດັກ. ໂຣກເບົາຫວານປະເພດ 2 ແມ່ນບໍ່ຄ່ອຍຈະຖືກກວດພົບໃນເດັກນ້ອຍ. ຕາມກົດລະບຽບ, ມັນຖືກກວດພົບໃນໄວລຸ້ນທີ່ມີໂລກອ້ວນຫຼືມີນ້ໍາຫນັກເກີນ.
ໂຣກເບົາຫວານຊະນິດທີສອງມັກຈະປາກົດຢູ່ໃນລະຫວ່າງອາຍຸ 12 ປີຂຶ້ນໄປ. ການສະແດງອອກຂອງພະຍາດນີ້ປາກົດຂື້ນເທື່ອລະກ້າວ. ໂຣກເບົາຫວານປະເພດ 1 ໃນເດັກນ້ອຍມັກຈະປະກົດຕົວຂື້ນເລື້ອຍໆແລະສະແດງອາການທີ່ເປັນລັກສະນະ.
ດ້ວຍຄວາມເຈັບເປັນຂອງພະຍາດປະເພດ 1, ພູມຕ້ານທານກັບ:
- ຈຸລັງຂອງ islets ຂອງ Langerhans,
- glutamate decarboxylase,
- tyrosine phosphatase,
- ອິນຊູລິນ.
ສິ່ງດັ່ງກ່າວຢັ້ງຢືນວ່າລະບົບພູມຕ້ານທານຕໍ່ສູ້ກັບຈຸລັງທົດລອງ pancreatic. ໃນໂລກເບົາຫວານຂອງຊະນິດທີສອງ, ບໍ່ມີພູມຕ້ານທານດັ່ງກ່າວໃນເລືອດ, ແຕ່ໃນຫຼາຍໆກໍລະນີມີການບັນທຶກອິນຊູລິນສູງຫຼັງຈາກກິນແລະໃນກະເພາະອາຫານຫວ່າງເປົ່າ.
ນອກຈາກນີ້, ໃນກໍລະນີທີ່ເປັນພະຍາດຊະນິດທີ 2, ການທົດສອບໃນເດັກສະແດງໃຫ້ເຫັນຄວາມຕ້ານທານຂອງອິນຊູລິນ, ນັ້ນແມ່ນຄວາມອ່ອນໄຫວຂອງເນື້ອເຍື່ອຕໍ່ການກະ ທຳ ຂອງອິນຊູລິນຫຼຸດລົງ.
ໃນເດັກນ້ອຍສ່ວນໃຫຍ່ທີ່ປະສົບກັບໂຣກເບົາຫວານປະເພດ 2, ໂຣກນີ້ຖືກກວດພົບວ່າເປັນຜົນມາຈາກການຖ່າຍເບົາແລະກວດເລືອດໃນລະຫວ່າງການກວດກາເບິ່ງວ່າມີໂຣກອື່ນໆ.
ປະມານ 20% ຂອງເດັກນ້ອຍໄວລຸ້ນທີ່ມີລາຍງານໂຣກເບົາຫວານປະເພດ 2 ເພີ່ມຂື້ນຄວາມຫິວນ້ ຳ, ປັດສະວະເລື້ອຍໆ, ແລະການສູນເສຍນ້ ຳ ໜັກ.
ອາການຕ່າງໆກົງກັນກັບການສະແດງອອກແບບສ້ວຍແຫຼມຕາມປົກກະຕິຂອງພະຍາດປະເພດ 1.
ການປິ່ນປົວໂຣກເບົາຫວານໃນໄວເດັກ
 ມີໂຣກເບົາຫວານຫລາຍຊະນິດໃນເດັກນ້ອຍແລະການປິ່ນປົວແມ່ນພົວພັນກັບວິທີການແບບປະສົມປະສານ; ໃນໄລຍະເບື້ອງຕົ້ນ, ເງື່ອນໄຂສະຖານີແມ່ນ ຈຳ ເປັນ. ໃນອະນາຄົດ, ການຕິດຕາມແມ່ນມີຄວາມ ຈຳ ເປັນ.
ມີໂຣກເບົາຫວານຫລາຍຊະນິດໃນເດັກນ້ອຍແລະການປິ່ນປົວແມ່ນພົວພັນກັບວິທີການແບບປະສົມປະສານ; ໃນໄລຍະເບື້ອງຕົ້ນ, ເງື່ອນໄຂສະຖານີແມ່ນ ຈຳ ເປັນ. ໃນອະນາຄົດ, ການຕິດຕາມແມ່ນມີຄວາມ ຈຳ ເປັນ.
ໂລກເບົາຫວານຄວນໄດ້ຮັບການປິ່ນປົວ, ບັນລຸການຊົດເຊີຍສູງສຸດ ສຳ ລັບຂະບວນການທາງເດີນທາງ. ມັນຍັງມີຄວາມ ຈຳ ເປັນທີ່ຕ້ອງ ດຳ ເນີນການປ້ອງກັນພະຍາດແຊກຊ້ອນຕ່າງໆ.
ສ່ວນປະກອບຕົ້ນຕໍຂອງການຮັກສາ:
- ໂພຊະນາການທາງການແພດ
- ການປິ່ນປົວດ້ວຍ insulin
- ອອກກໍາລັງກາຍພິເສດ
- ປະຕິບັດຕາມລະບອບການສ້າງຕັ້ງຂອງມື້.
ໂພຊະນາການຂອງອາຫານຮັບປະກັນການພັດທະນາປົກກະຕິຂອງເດັກ, ສະນັ້ນ, ຄຸນຄ່າດ້ານພະລັງງານຂອງອາຫານແລະເນື້ອໃນຂອງສ່ວນປະກອບຫຼັກຂອງມັນ (ຄາໂບໄຮເດຣດ, ໄຂມັນ, ໂປຣຕີນ) ຈະປ່ຽນໄປຕາມອາຍຸຂອງເດັກ.
ການຮັກສາໂຣກເບົາຫວານໃນເດັກນ້ອຍກ່ຽວຂ້ອງກັບການຍົກເວັ້ນຈາກອາຫານຂອງອາຫານທີ່ມີຄາໂບໄຮເດຣດແລະນ້ ຳ ຕານ. ມັນ ຈຳ ເປັນຕ້ອງຄວບຄຸມ ຈຳ ນວນແປ້ງ, ທັນຍາພືດແລະຜະລິດຕະພັນຫວານໃນອາຫານປະ ຈຳ ວັນ. ປະລິມານໄຂມັນໃນການຮັກສາໂລກເບົາຫວານຄວນຈະຖືກ ຈຳ ກັດໃນລະດັບປານກາງ, ໂດຍສະເພາະຖ້າມັນມີຕົ້ນ ກຳ ເນີດຂອງສັດ.
ທາດໂປຼຕີນແມ່ນຖືກກໍານົດຕາມຄວາມຕ້ອງການຂອງອາຍຸ. ມັນເປັນສິ່ງຈໍາເປັນທີ່ຈະກິນອາຫານ 5-6 ຄັ້ງຕໍ່ມື້ແລະຕ້ອງແນ່ໃຈວ່າຈະແຈກຢາຍຈໍານວນຄາໂບໄຮເດຣດໃນແຕ່ລະຄາບເຂົ້າ.
ຂໍ້ ກຳ ນົດນີ້ຕ້ອງໄດ້ຮັບການສັງເກດເຫັນ, ເພາະວ່າມັນມີຄວາມ ຈຳ ເປັນທີ່ຈະຕ້ອງ ກຳ ນົດການກຽມຕົວຂອງອິນຊູລິນໃນເດັກນ້ອຍເປັນໂລກເບົາຫວານສ່ວນໃຫຍ່. ຄາບອາຫານທີ່ສາມາດຖືກນໍາໃຊ້ເປັນວິທີການປິ່ນປົວທີ່ເປັນເອກະລາດໃນເດັກນ້ອຍທີ່ມີຮູບແບບອ່ອນໆຫຼືເປັນໂຣກອ່ອນແອ.
ການປິ່ນປົວດ້ວຍ Insulin ແມ່ນການປິ່ນປົວຕົ້ນຕໍ ສຳ ລັບໂລກເບົາຫວານສ່ວນໃຫຍ່ຂອງເດັກນ້ອຍ. ການຮັກສາສາມາດເກີດຂື້ນໄດ້ຈາກການກິນການກະກຽມອິນຊູລິນກັບໄລຍະເວລາທີ່ແຕກຕ່າງກັນຂອງການປະຕິບັດ, ພ້ອມທັງປະສິດທິຜົນສູງສຸດໃນຊ່ວງເວລາຕ່າງໆຂອງມື້. ຢາທີ່ໃຊ້ສັ້ນແມ່ນ insulins ງ່າຍດາຍແປດຊົ່ວໂມງ, ເຊັ່ນດຽວກັນກັບ suinsulin.
ໄລຍະເວລາສະເລ່ຍຂອງການກະ ທຳ, ຄື 10-14 ຊົ່ວໂມງ, ແມ່ນ ສຳ ລັບຢາດັ່ງກ່າວ:
- insulin B
- ການລະງັບທາດອິນຊູລິນສັງກະສີ,
- insulin rapitard.
insulins ທີ່ປະຕິບັດໄດ້ຍາວດ້ວຍໄລຍະເວລາ 20-36 ຊົ່ວໂມງປະກອບມີ:
- ການລະງັບການລະລາຍຂອງອິນຊູລິນ (ການປະຕິບັດສູງສຸດໃນຕອນເຊົ້າ),
- ການລະງັບທາດສັງກະສີ
- ການໂຈະສັງກະສີ - ອິນຊູລິນ.
ທ່ານສາມາດຮັກສາໂລກເບົາຫວານດ້ວຍຢາທີ່ເຮັດສັ້ນແລະປ່ຽນໄປໃຊ້ອິນຊູລິນທີ່ຍາວນານໃນປະລິມານທີ່ເລືອກເປັນສ່ວນບຸກຄົນ. ປະລິມານທີ່ຕ້ອງການແມ່ນຖືກຄິດໄລ່ຕາມລະດັບນ້ ຳ ຕານໃນປັດສະວະ. ສຳ ລັບຈຸດປະສົງເຫຼົ່ານີ້, ກຳ ນົດການສູນເສຍນ້ ຳ ຕານໃນປັດສະວະໃນເວລາກາງເວັນອີງຕາມຂໍ້ມູນປະ ຈຳ ວັນ glucosuric. ການແນະ ນຳ ຂອງອິນຊູລິນ 1 ຫົວ ໜ່ວຍ ສຳ ລັບນ້ ຳ ຕານ 5 g ທຸກຊະນິດທີ່ຖືກຂັບອອກມາໃນຍ່ຽວແມ່ນໄດ້ຖືກບົ່ງບອກ.
ປະລິມານຢາອິນຊູລິນທັງ ໝົດ ແມ່ນແບ່ງອອກເປັນ 3 ເທື່ອ, ເຊິ່ງຕ້ອງໄດ້ເຮັດເຄິ່ງຊົ່ວໂມງກ່ອນອາຫານ, ໂດຍອີງຕາມປະລິມານນ້ ຳ ຕານໃນແຕ່ລະຄາບແລະປະລິມານນ້ ຳ ຕານທີ່ບໍ່ໄດ້ລະບຸໃນຊ່ວງເວລານີ້.
ວິທີການຄິດໄລ່ອີກວິທີ ໜຶ່ງ ແມ່ນໃຊ້ໃນການຮັກສາອາການຂອງໂລກເບົາຫວານໃນໄວເດັກ. ເດັກນ້ອຍຈະໄດ້ຮັບສານອິນຊູລິນ 0.25-0,5 IU ຕໍ່ນ້ ຳ ໜັກ ຮ່າງກາຍຂອງຄົນເຈັບຕໍ່ມື້ ໜຶ່ງ ກິໂລ, ຂື້ນກັບຄວາມຮ້າຍແຮງຂອງຄວາມຜິດປົກກະຕິ. ຕົວແທນການປະຕິບັດທີ່ຍາວນານຄວນໄດ້ຮັບການຄັດເລືອກອີງຕາມຕົວຊີ້ວັດຂອງໂປຼແກຼມ glucosuric ແລະ glycemic.
ການກະກຽມອິນຊູລິນເພື່ອເຮັດໃຫ້ອາການຂອງໂລກເບົາຫວານຫຼຸດລົງເປັນສ່ວນໃຫຍ່ແມ່ນປະຕິບັດພາຍໃຕ້ເງື່ອນໄຂສະເພາະໃດ ໜຶ່ງ ເຊິ່ງປະກອບສ່ວນເຂົ້າໃນການປ້ອງກັນພະຍາດ lipodystrophy ພາຍຫຼັງອິນຊູລິນ. ພວກເຮົາໄດ້ເວົ້າກ່ຽວກັບການຫາຍຕົວຫຼືການເຕີບໃຫຍ່ຂອງໄຂມັນ subcutaneous ໃນເຂດຂອງການສັກຢາ - lipomas, lipoatrophy.
ເງື່ອນໄຂເຫຼົ່ານີ້ລວມມີ:
- Insulin ຄວນໄດ້ຮັບການປະຕິບັດໃນດ້ານຕ່າງໆຂອງຮ່າງກາຍ: ສະໂພກ, ບ່າໄຫລ່, ກົ້ນ, ກະເພາະອາຫານ, ສ່ວນລຸ່ມຂອງແຜ່ນໃບບ່າ.
- ຢາຄວນໄດ້ຮັບການໃຫ້ຮ້ອນກັບອຸນຫະພູມຮ່າງກາຍ.
- ຫຼັງຈາກການປຸງແຕ່ງຜິວຫນັງ, ເຫຼົ້າຄວນຈະລະເຫີຍ,
- ຕ້ອງການໃຊ້ເຂັມແຫຼມ,
- ຢາດັ່ງກ່າວຖືກຈັດການຊ້າໃນໄລຍະການປິ່ນປົວອາການຂອງໂລກເບົາຫວານໃນເດັກ.
ປະຕິກິລິຍາແພ້ໃນທ້ອງຖິ່ນຕໍ່ກັບອິນຊູລິນອາດຈະເກີດຂື້ນໃນຮູບແບບຂອງການແດງແລະການອັກເສບຂອງຜິວ ໜັງ ຢູ່ບ່ອນສັກຢາ. ໃນບາງກໍລະນີ, ມີຕຸ່ມຜື່ນແລະໄຄ່ຂື້ນ.
ການສະແດງອອກດັ່ງກ່າວແມ່ນຫາຍາກ, ໃນກໍລະນີນີ້, ທ່ານ ຈຳ ເປັນຕ້ອງປ່ຽນຢາແລະເລືອກ ໃໝ່.
ການປ້ອງກັນ
 ວິທີການປ້ອງກັນໃດໆທີ່ມີຢູ່ແລ້ວບໍ່ມີປະສິດຕິຜົນ. ດຽວນີ້ບໍ່ສາມາດປ້ອງກັນໂຣກຮ້າຍແຮງນີ້ໄດ້. ໃນເວລາທີ່ວາງແຜນການຖືພາ, ພໍ່ແມ່ທີ່ມີຄວາມສົດໃສດ້ານຄວນຈະເຮັດການທົດລອງທາງພັນທຸ ກຳ ເພື່ອ ກຳ ນົດຄວາມເປັນໄປໄດ້ຂອງໂຣກເບົາຫວານໃນເດັກທີ່ຍັງບໍ່ທັນເກີດມາ.
ວິທີການປ້ອງກັນໃດໆທີ່ມີຢູ່ແລ້ວບໍ່ມີປະສິດຕິຜົນ. ດຽວນີ້ບໍ່ສາມາດປ້ອງກັນໂຣກຮ້າຍແຮງນີ້ໄດ້. ໃນເວລາທີ່ວາງແຜນການຖືພາ, ພໍ່ແມ່ທີ່ມີຄວາມສົດໃສດ້ານຄວນຈະເຮັດການທົດລອງທາງພັນທຸ ກຳ ເພື່ອ ກຳ ນົດຄວາມເປັນໄປໄດ້ຂອງໂຣກເບົາຫວານໃນເດັກທີ່ຍັງບໍ່ທັນເກີດມາ.
ມັນໄດ້ຖືກແນະນໍາໃຫ້ເຮັດການກວດເລືອດສໍາລັບພູມຕ້ານທານ. ການສຶກສານີ້ແມ່ນເພື່ອຈຸດປະສົງຂໍ້ມູນເທົ່ານັ້ນແລະບໍ່ມີຜົນກະທົບຕໍ່ການຮັກສາຂອງພະຍາດ. ຖ້າສະມາຊິກໃນຄອບຄົວປະສົບກັບໂລກເບົາຫວານປະເພດ 1, ຄອບຄົວຄວນປ່ຽນເປັນຄາບອາຫານທີ່ມີຄາໂບໄຮເດຣດຕ່ ຳ ຖາວອນກ່ອນການສະແດງພະຍາດຄັ້ງ ທຳ ອິດ.
ຄາບອາຫານດັ່ງກ່າວຈະປ້ອງກັນຈຸລັງ beta ຈາກການລົບລ້າງໂດຍລະບົບພູມຕ້ານທານ. ຜົນກະທົບຂອງຄາບອາຫານແມ່ນໄດ້ຮັບການຢືນຢັນຈາກຄົນເຈັບຫຼາຍໆຄົນ. ນັກວິທະຍາສາດ ກຳ ລັງເຮັດວຽກຢ່າງ ໜັກ ເພື່ອສ້າງວິທີການປ້ອງກັນທີ່ມີປະສິດຕິຜົນ.
ໂຣກເບົາຫວານສາມາດຮັກສາໄດ້ທາງທິດສະດີເທົ່ານັ້ນ, ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະຮັກສາຈຸລັງເບຕ້າໃຫ້ຢູ່ໃນເດັກທີ່ຖືກກວດຫາໂຣກນີ້ ໃໝ່. ມັນ ຈຳ ເປັນຕ້ອງມີມາດຕະການເພື່ອປົກປ້ອງຈຸລັງເບຕ້າຈາກລະບົບພູມຕ້ານທານຂອງມະນຸດ.
ຖ້າການກວດຫາພັນທຸ ກຳ ຂອງເດັກໄດ້ສະແດງໃຫ້ເຫັນຄວາມສ່ຽງສູງຂອງພະຍາດຫລືພູມຕ້ານທານໃນເລືອດ, ແພດ ໝໍ ທີ່ເຂົ້າຮ່ວມອາດຈະສະ ເໜີ ໃຫ້ເຂົ້າຮ່ວມໃນການທົດລອງທາງຄລີນິກ. ຕ້ອງໄດ້ເອົາໃຈໃສ່ໃນການຄົ້ນຄ້ວາທົດລອງແລະປິ່ນປົວ.
ປັດໃຈສ່ຽງອາດປະກອບມີ:
- ການຕິດເຊື້ອໄວຣັດ, ຕົວຢ່າງເຊັ່ນ: Coxsackie, Epstein-Barr virus, cytomegalovirus, rubella virus.
- ຫຼຸດຜ່ອນຄວາມເຂັ້ມຂົ້ນຂອງວິຕາມິນ D ໃນເລືອດ. ວິຕາມິນ D ແມ່ນເປັນທີ່ຮູ້ຈັກທີ່ຈະເຮັດໃຫ້ລະບົບພູມຕ້ານທານສະຫງົບ, ຫຼຸດຜ່ອນຄວາມສ່ຽງໃນການເປັນໂລກເບົາຫວານທີ່ຂື້ນກັບອິນຊູລິນ.
- ການບໍລິໂພກນົມງົວໂດຍເດັກກ່ອນໄວອັນຄວນ. ນົມດັ່ງກ່າວເພີ່ມຄວາມສ່ຽງຕໍ່ການເປັນໂລກເບົາຫວານຊະນິດທີ 1.
- ການຖອກນ້ ຳ ທີ່ປົນເປື້ອນດ້ວຍທາດ nitrates.
- ການໃຫ້ອາຫານເດັກກ່ອນໄວຮຽນດ້ວຍຜະລິດຕະພັນທັນຍາພືດ.
ປັດໃຈສ່ວນໃຫຍ່ຂອງໂຣກເບົາຫວານຊະນິດ 1 ບໍ່ສາມາດ ກຳ ຈັດໄດ້, ເຖິງຢ່າງໃດກໍ່ຕາມ, ບາງປັດໃຈອາດຈະຖືກຄວບຄຸມໂດຍພໍ່ແມ່. ເດັກ Bait ຄວນເລີ່ມຕົ້ນພຽງແຕ່ຫຼັງຈາກການອະນຸມັດຈາກທ່ານ ໝໍ.
ມັນເປັນສິ່ງທີ່ດີທີ່ສຸດ ສຳ ລັບເດັກທີ່ຈະກິນແຕ່ນົມແມ່ຈົນເຖິງ 6 ເດືອນ. ແພດເຊື່ອວ່າການໃຫ້ອາຫານທຽມຊ່ວຍເພີ່ມຄວາມສ່ຽງໃນການພັດທະນາໂລກເບົາຫວານທີ່ມີອິນຊູລິນ, ເຖິງຢ່າງໃດກໍ່ຕາມ, ສິ່ງນີ້ຍັງບໍ່ໄດ້ຮັບການຢືນຢັນຢ່າງເປັນທາງການເທື່ອ.
ສິ່ງ ສຳ ຄັນແມ່ນຕ້ອງເບິ່ງແຍງຄວາມບໍລິສຸດຂອງນ້ ຳ ດື່ມຢູ່ສະ ເໝີ. ມັນເປັນໄປບໍ່ໄດ້ທີ່ຈະສ້າງສະພາບແວດລ້ອມທີ່ເປັນຫມັນ, ເຖິງຢ່າງໃດກໍ່ຕາມ, ຄວນເອົາໃຈໃສ່ເພື່ອປົກປ້ອງເດັກຈາກໄວຣັດ.
ວິຕາມິນ D ສາມາດໃຫ້ແກ່ເດັກນ້ອຍໂດຍໄດ້ຮັບອະນຸຍາດຈາກແພດ, ເພາະວ່າການກິນເກີນແມ່ນບໍ່ຕ້ອງການ.
ຢາສະຫມຸນໄພ
 ການ ນຳ ໃຊ້ສະ ໝຸນ ໄພຊ່ວຍເພີ່ມການຮັກສາໂລກເບົາຫວານ. ມັນເປັນມູນຄ່າທີ່ຈະຈື່ວ່າຢາພື້ນເມືອງແມ່ນມີຄວາມສໍາຄັນອັນດັບສອງ. ການປິ່ນປົວແບບນີ້ບໍ່ໄດ້ທົດແທນຕົວແທນຕ້ານໂຣກເບົາຫວານແລະອິນຊູລິນ.
ການ ນຳ ໃຊ້ສະ ໝຸນ ໄພຊ່ວຍເພີ່ມການຮັກສາໂລກເບົາຫວານ. ມັນເປັນມູນຄ່າທີ່ຈະຈື່ວ່າຢາພື້ນເມືອງແມ່ນມີຄວາມສໍາຄັນອັນດັບສອງ. ການປິ່ນປົວແບບນີ້ບໍ່ໄດ້ທົດແທນຕົວແທນຕ້ານໂຣກເບົາຫວານແລະອິນຊູລິນ.
ການ ນຳ ໃຊ້ສະ ໝຸນ ໄພ ສຳ ລັບພະຍາດເບົາຫວານບໍ່ໄດ້ກີດຂວາງຄວາມ ຈຳ ເປັນໃນການຮັບປະທານອາຫານ. ການໃຊ້ປະລິມານຢາ ສຳ ລັບຜູ້ໃຫຍ່, ທ່ານສາມາດຄິດໄລ່ປະລິມານຢາ ສຳ ລັບເດັກນ້ອຍຢ່າງອິດສະຫຼະ.
ສຳ ລັບການລະລາຍຂອງໃບຢາ blueberry, ມັນ ຈຳ ເປັນຕ້ອງໄດ້ບ່ວງກາເຟແຫ້ງແລ້ງ ໜຶ່ງ ບ່ວງໃຫຍ່ພ້ອມຈອກນ້ ຳ ຮ້ອນ.ເຄື່ອງມືປະມານ 45 ນາທີທີ່ທ່ານຕ້ອງການທີ່ຈະຮຽກຮ້ອງໃຫ້ຊາວຢູ່ໃນບ່ອນອົບອຸ່ນ, ຫຼັງຈາກນັ້ນມັນຖືກກັ່ນຕອງ. ມັນເປັນສິ່ງຈໍາເປັນທີ່ຈະຕ້ອງລໍຖ້າຈົນກ່ວາ້ໍາຕົ້ມຈະເຢັນລົງ. ມັນແມ່ນເຫຼົ້າໃນ 250 ມລສາມເທື່ອຕໍ່ມື້ໃນຈຸ່ມນ້ອຍໆ.
ເພື່ອເຮັດໃຫ້ການຕົ້ມຂອງຮາກ burdock, ທ່ານ ຈຳ ເປັນຕ້ອງຖອກນ້ ຳ ມັນດິບ 1 ບ່ວງນ້ອຍພ້ອມກັບນ້ ຳ ຕົ້ມ ໜຶ່ງ ຈອກແລະຕົ້ມປະມານ 10 ນາທີໃນບ່ອນອາບນ້ ຳ. ເຄື່ອງມືດັ່ງກ່າວຖືກຕົ້ມໃສ່ເປັນເວລາເຄິ່ງຊົ່ວໂມງ, ຈາກນັ້ນກໍ່ຖືກກັ່ນຕອງ. ມັນຖືກບໍລິໂພກ 100 ມລຫຼາຍໆຄັ້ງຕໍ່ມື້.
ເພື່ອກະກຽມການຕົ້ມຖົ່ວຝັກ, ໃຫ້ເອົາຖົ່ວຖົ່ວ 15 g ປະສົມກັບນ້ ຳ 1 ລິດແລະຕົ້ມເປັນເວລາສອງຊົ່ວໂມງ. ດື່ມ 150 ມລເຖິງ 4 ເທື່ອຕໍ່ມື້.
ເພື່ອກະກຽມ phytosorb ສຳ ລັບພະຍາດເບົາຫວານ, ທ່ານຄວນມີສ່ວນ ໜຶ່ງ:
- ໃບ blueberry
- ພືດສະຫມຸນໄພ strawberry
- ໝາກ ຖົ່ວໃບ,
- ໃບ mint.
ດື່ມວັດຖຸດິບສອງບ່ວງໃຫຍ່ໃນນ້ ຳ ຮ້ອນ 550 ມລ, ປະໄວ້ 45 ນາທີ, ຫຼັງຈາກນັ້ນເມື່ອຍແລະດື່ມ 250 ມລຕໍ່ມື້ໃນສາມແບ່ງ.
ການເກັບສະ ໝຸນ ໄພອີກປະການ ໜຶ່ງ ມີ:
- ສອງສ່ວນຂອງ horsetail,
- ສ່ວນຫນຶ່ງຂອງຫມາກໄມ້ juniper,
- ສ່ວນ ໜຶ່ງ ຂອງໃບ birch,
- ຫ້າສ່ວນຂອງຝັກຖົ່ວ
- ສິ້ນຂອງຮາກ burdock.
ດື່ມ ໜຶ່ງ ບ່ວງໃຫຍ່ເພື່ອເອົານ້ ຳ ຕົ້ມ 250 ml. ຫລັງຈາກນັ້ນ, ຜະລິດຕະພັນດັ່ງກ່າວຖືກຕົ້ມໃສ່ປະມານ 1 ຊົ່ວໂມງ, ກັ່ນຕອງແລະບໍລິໂພກ 150 ມລສອງເທື່ອຕໍ່ມື້.
ທ່ານດຣ Komarovsky ຈະເວົ້າກ່ຽວກັບຫລັກການໃນການຮັກສາໂຣກເບົາຫວານໃນເດັກນ້ອຍໃນວີດີໂອໃນບົດຄວາມນີ້.