ໜຶ່ງ ໃນບັນດາມາດຖານທີ່ ສຳ ຄັນ ສຳ ລັບການເຮັດວຽກປົກກະຕິຂອງຮ່າງກາຍແມ່ນຕົວບົ່ງບອກເຖິງລະດັບຂອງນ້ ຳ ຕານໃນ plasma ໃນເລືອດ. ຖ້າ glucometer ມີ 27 mmol / l, ທ່ານສາມາດຄິດກ່ຽວກັບການພັດທະນາຂອງ hyperglycemia, ເຊິ່ງເປັນອັນຕະລາຍກັບອາການແຊກຊ້ອນຮ້າຍແຮງ.
ໂຣກເບົາຫວານ - ໂຣກຜີວ ໜັງ ບໍ່ແມ່ນເກີດມາແຕ່ເກີດ, ແຕ່ຕາມກົດລະບຽບ, ຕະຫຼອດຊີວິດ: ການປະດິດຂອງອິນຊູລິນ, 10 ຊະນິດຂອງຢາຕ້ານພະຍາດເບົາຫວານແລະແມ້ກະທັ້ງປັນຍາທຽມຍັງບໍ່ສາມາດແກ້ໄຂບັນຫາໄດ້.
ແຕ່ມັນກໍ່ເປັນໄປໄດ້ແລະ ຈຳ ເປັນທີ່ຈະຄວບຄຸມໂປຼແກຼມ glycemic ຂອງທ່ານໂດຍການບັນລຸການທົດແທນນ້ ຳ ຕານທີ່ເປັນໄປໄດ້ສູງສຸດໂດຍການຊ່ວຍເຫຼືອໃນການດັດແປງວິຖີຊີວິດແລະຢາທີ່ ເໝາະ ສົມ.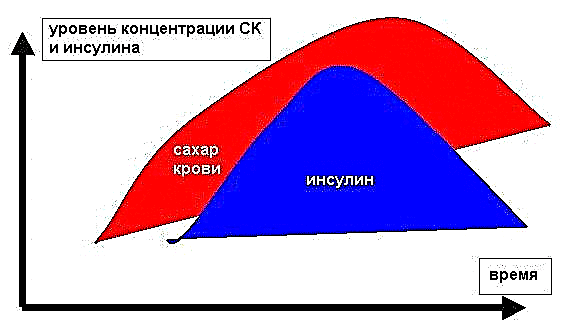
ສາເຫດຂອງ hyperglycemia
ການລ້ຽງນ້ ຳ ຕານໃນລະດັບທີ່ ສຳ ຄັນແມ່ນເກີດຂື້ນບໍ່ພຽງແຕ່ໃນບັນດາພະຍາດເບົາຫວານ, ແຕ່ໃນກໍລະນີອື່ນໆອີກ. ເພື່ອວາງແຜນການປິ່ນປົວທີ່ພຽງພໍ, ມັນ ຈຳ ເປັນຕ້ອງຮູ້ສາເຫດທີ່ແນ່ນອນຂອງໂຣກນີ້.
ຈຳ ແນກລະຫວ່າງ hyperglycemia ທາງດ້ານຮ່າງກາຍແລະທາງ pathological. ກຸ່ມ ທຳ ອິດລວມມີ:
- ເປັນອາຫານ (ແນວພັນ) ທີ່ມີການພັດທະນາພາຍຫຼັງທີ່ມີຄາໂບໄຮເດຣດຫຼາຍເກີນໄປເປັນປົກກະຕິ, ຄືກັບ bulimia;
- ອາລົມ (ປະຕິກິລິຍາ) ເບິ່ງ, ເກີດຂື້ນຫຼັງຈາກຄວາມເຄັ່ງຕຶງຮ້າຍແຮງ;
- ດ້ວຍຄວາມ ໜັກ ເກີນທາງຮ່າງກາຍ.
ສະພາບທາງດ້ານພະຍາດປະກອບມີ:
- ໂລກເບົາຫວານທຸກຊະນິດ;
- ຄວາມອ່ອນເພຍຂອງຄວາມທົນທານ glucose;
- ໂຣກຜີວ ໜັງ
- ສະພາບການທີ່ຕ້ອງການການດູແລສຸກເສີນເຊັ່ນ: ໂຣກຫົວໃຈວາຍ;
- ບໍລິເວນກວ້າງແລະມີບາດແຜ;
- Neoplasms ກ່ຽວກັບກະຕຸກ;
- hyperglycemia Transistor ໃນເດັກອ່ອນ;
- ໂຣກ Thyrotoxicosis, ໂຣກ Itsenko-Cushing, acromegaly;
- ຄວາມຜິດປົກກະຕິຂອງຕັບຮ້າຍແຮງ;
- ການ ກຳ ຈັດອະໄວຍະວະເພດ;
- ພະຍາດທີ່ມີລັກສະນະຕິດເຊື້ອ (ໃນຮູບແບບສ້ວຍແຫຼມຫຼືຊໍາເຮື້ອ).
ລະດັບຂອງ glycemia ໃນຮ່າງກາຍຖືກຄວບຄຸມໂດຍຮໍໂມນ. Insulin ສົ່ງເສີມການ ນຳ ໃຊ້ໂມເລກຸນ glucose ໃນຈຸລັງ, ສ່ວນທີ່ເຫຼືອຊ່ວຍເພີ່ມການປຸງແຕ່ງ glycogen ໂດຍຕັບແລະການຫັນປ່ຽນຂອງ glucose ເຂົ້າສູ່ກະແສເລືອດ.
ອັນຕະລາຍຂອງນ້ ຳ ຕານສູງ
hyperglycemia ແບບຍືນຍົງແມ່ນຄວາມສ່ຽງທີ່ເພີ່ມຂື້ນຂອງອາການແຊກຊ້ອນ, ໂດຍສະເພາະຈາກຂ້າງຂອງຫົວໃຈ, ເສັ້ນເລືອດ, ເສັ້ນປະສາດ.
ຄວາມເຂັ້ມຂຸ້ນສູງຂອງທາດນ້ ຳ ຕານແມ່ນເປັນສານພິດຫຼາຍ, ເພາະວ່າດ້ວຍການ ສຳ ຜັດດົນໆມັນກໍ່ໃຫ້ເກີດປະຕິກິລິຍາທີ່ກະທົບກະເທືອນຕໍ່ຮ່າງກາຍທັງ ໝົດ. glycation ທາດໂປຼຕີນເລີ່ມຕົ້ນ, ເຊິ່ງທໍາລາຍໂຄງສ້າງຂອງຈຸລັງແລະກົນໄກການສືບພັນຂອງມັນ.
ຈຳ ແນກຈຸລະພາກແລະມະຫາພາກໃນໂລກ. ຄັ້ງທໍາອິດມີຜົນກະທົບຕໍ່ເຮືອນ້ອຍຂອງຕາ, ຫມາກໄຂ່ຫຼັງ, ສະຫມອງ, ຂາ. Retinopathy (ຄວາມເສຍຫາຍຂອງເຮືອຂອງຕາ), ໂຣກ nephropathy (ຄວາມເສຍຫາຍຂອງເຮືອຂອງຫມາກໄຂ່ຫຼັງ), ໂຣກ neuropathy (ການປ່ຽນແປງທາງດ້ານເສັ້ນເລືອດໃນເຮືອຂອງສະຫມອງ) ພັດທະນາ. ວິໄສທັດລົດລົງ (ຈົນເຖິງການສູນເສຍທີ່ສົມບູນ), ໜິ້ວ ໄຂ່ຫຼັງຈະອັກເສບ, ແຂນຂາບວມ, ບາດແຜຈະຫາຍດີ, ມີວິນຫົວ, ເຈັບຫົວມັກຈະລົບກວນ.
ຫຼັງຈາກຄວາມເສຍຫາຍຕໍ່ເຮືອໃຫຍ່, ເສັ້ນເລືອດແດງ, ໂດຍສະເພາະແມ່ນສະ ໝອງ ແລະຫົວໃຈ, ແມ່ນຜູ້ ທຳ ອິດທີ່ໄດ້ຮັບຄວາມເດືອດຮ້ອນ. ຖ້າໂຣກເບົາຫວານບໍ່ໄດ້ຮັບການປິ່ນປົວຫລືການຊົດເຊີຍນ້ ຳ ຕານຍັງບໍ່ຄົບຖ້ວນ, ໂລກ atherosclerosis ກໍ່ຈະເລີນກ້າວ ໜ້າ ຢ່າງໄວວາ. ພະຍາດດັ່ງກ່າວໄດ້ສະແດງຕົນເອງດ້ວຍຄວາມເສຍຫາຍທາງເສັ້ນເລືອດເຖິງການອຸດຕັນຂອງພວກເຂົາ, ເປັນຜົນມາຈາກໂຣກຫົວໃຈວາຍ, ເສັ້ນເລືອດຕັນໃນ, ຫົວໃຈວາຍ.
ຄວາມເສຍຫາຍຕໍ່ລະບົບປະສາດສ່ວນປະສາດຂ້າງເທິງ, ໂຣກ neuropathy ແມ່ນພາວະແຊກຊ້ອນຂອງພະຍາດເບົາຫວານທົ່ວໄປ. ນ້ ຳ ຕານຫຼາຍເກີນໄປສົ່ງຜົນກະທົບທາງລົບຕໍ່ເສັ້ນປະສາດເສັ້ນເລືອດ, ທຳ ລາຍກາບ myelin ຂອງເສັ້ນໃຍເສັ້ນປະສາດ. ເສັ້ນປະສາດໃຄ່ບວມແລະ exfoliate. ພະຍາດດັ່ງກ່າວສາມາດສົ່ງຜົນກະທົບຕໍ່ພາກສ່ວນໃດ ໜຶ່ງ ຂອງລະບົບປະສາດສ່ວນປະກອບ. ມັນເປັນຕົວບົ່ງບອກຕົວເອງທັງຢູ່ໂດດດ່ຽວແລະປະສົມປະສານກັບອາການແຊກຊ້ອນອື່ນໆຂອງໂລກເບົາຫວານ.
ປົກກະຕິແລ້ວໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ neuropathy. ທັງ ໝົດ ນີ້ ນຳ ໄປສູ່ພະຍາດທີ່ຮ້າຍແຮງ, ເຊິ່ງເອີ້ນວ່າ "ຕີນເບົາຫວານ". ຢູ່ໃນສະພາບທີ່ຖືກລະເລີຍ, ພະຍາດເສັ້ນທາງນີ້ເຮັດໃຫ້ເກີດການຜ່າຕັດຂາແລະບໍ່ເຈັບປວດຂາ. “ ປະສົບການ” ຂອງຜູ້ເປັນໂລກເບົາຫວານຍິ່ງມີຄວາມແຂງແກ່ນສູງຂື້ນ, ຄວາມສ່ຽງຕໍ່ການເປັນໂຣກເລືອດໃນເລືອດຂອງລາວສູງຂື້ນ, ຄວາມເປັນໄປໄດ້ຂອງພາວະແຊກຊ້ອນດັ່ງກ່າວຫຼາຍຂື້ນ.
Polyneuropathy ສາມາດຖືກຮັບຮູ້ໂດຍຄວາມຮູ້ສຶກຂອງຄວາມເຈັບປວດ, ການເຜົາໄຫມ້, ການລະເບີດ. ບາງທີອາດມີການຂາດຄວາມລະອຽດອ່ອນທັງ ໝົດ ຫຼືບາງສ່ວນໃນຂາ. ດ້ວຍການຕິດຕາມກວດກາບໍ່ພຽງພໍກ່ຽວກັບສະພາບການຂອງເຂົາເຈົ້າ, ການມີແຜທີ່ບໍ່ໄດ້ປ້ອງກັນແມ່ນເປັນໄປໄດ້, ຕິດຕາມດ້ວຍການຕິດເຊື້ອຂອງຕີນແລະໄລຍະການຮັກສາທີ່ຍາວນານຍ້ອນການຫຼຸດຜ່ອນພູມຕ້ານທານ.
ວິທີການຮັບຮູ້ນ້ ຳ ຕານສູງ
ການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານ, ເຖິງແມ່ນສູງເຖິງ 27 mmol / L, ມັນບໍ່ແມ່ນມີອາການຮຸນແຮງສະ ເໝີ ໄປ. ເມື່ອຍລ້າ, ເຫງົານອນ, ປາກແຫ້ງພ້ອມດ້ວຍໄລຍະເວລາສັ້ນໆຂອງການເພີ່ມຂື້ນສາມາດສະແດງວ່າເປັນການເຮັດວຽກເກີນເວລາປົກກະຕິ, ແລະ hyperglycemia ຈະຖືກກວດພົບໂດຍບັງເອີນ, ຕົວຢ່າງ, ໃນເວລາກວດຮ່າງກາຍຕາມປົກກະຕິ.
ໃນເວລາທີ່ພະຍາດດັ່ງກ່າວເຂົ້າໄປໃນໄລຍະຊໍາເຮື້ອ, ຄລີນິກສະເພາະເລີ່ມຕົ້ນທີ່ຈະສະແດງຕົວເອງໃນໄລຍະເວລາ. ໂດຍບໍ່ສົນເລື່ອງເຫດຜົນທີ່ເຮັດໃຫ້ຄຸນຄ່າຂອງທາດນ້ ຳ ຕານສູງຂື້ນ, ອາການຈະເປັນຄືກັນ, ເພາະສະນັ້ນ, ມັນບໍ່ສາມາດ ກຳ ນົດສາເຫດຂອງ hyperglycemia ໂດຍອາການເທົ່ານັ້ນ.
ໃນລະດັບທີ່ແຕກຕ່າງກັນ, ຜູ້ຖືກເຄາະຮ້າຍອາດຈະປະສົບກັບ:
- ການຫິວນໍ້າຢູ່ເລື້ອຍໆແລະປາກແຫ້ງ;
- ການປ່ຽນນ້ ຳ ໜັກ (ທັງໃນທິດດຽວແລະທິດທາງອື່ນ);
- ການເຫື່ອອອກເພີ່ມຂື້ນ;
- ການເດີນທາງໄປຫ້ອງນໍ້າເລື້ອຍໆເພາະມີການຍ່ຽວເພີ່ມຂື້ນ;
- ການເສື່ອມໂຊມຂອງການປະຕິບັດ, ການສູນເສຍຄວາມເຂັ້ມແຂງ;
- ອາການຄັນ, ປະກອບດ້ວຍ candidiasis ຂອງເຍື່ອເມືອກແລະຜິວຫນັງ;
- Halitosis, ການລະລຶກຂອງ acetone;
- ຄວາມບໍ່ສະຖຽນລະພາບທາງດ້ານອາລົມ.
hyperglycemia ສາມາດຖືກວິນິດໄສບົນພື້ນຖານຂອງການທົດລອງໃນຫ້ອງທົດລອງ, ເຊິ່ງຖືກ ກຳ ນົດໃຫ້ເປັນໂຣກເບົາຫວານຊະນິດ 1 ຫຼືຊະນິດ 2. ຄົນເຈັບຕ້ອງໄດ້ກວດເລືອດ (ເພື່ອກວດຊີວະເຄມີ) ແລະກວດປັດສະວະ (ໂດຍທົ່ວໄປ).
ຖ້າຫາກວ່ານອກ ເໜືອ ຈາກ ຄຳ ຮ້ອງທຸກ, ມັນຍັງມີປັດໃຈທີ່ກະຕຸ້ນໃຫ້ hyperglycemia (ນ້ ຳ ໜັກ ເກີນ, ຕ້ານອິນຊູລິນ, ຮວຍໄຂ່ polycystic, ການ ກຳ ຈັດເຊື້ອພັນທຸ ກຳ), ພວກເຂົາແນະ ນຳ ໃຫ້ທົດສອບຄວາມທົນທານຕໍ່ນ້ ຳ ຕານແລະກວດເລືອດຂອງທ່ານ glycated hemoglobin.
ຖ້າການລະເມີດຂອງທາດແປ້ງທາດແປ້ງທີ່ຖືກສ້າງຕັ້ງຂຶ້ນ, ການວິນິດໄສຄວາມແຕກຕ່າງແມ່ນຖືກປະຕິບັດເພື່ອໃຫ້ຄວາມກະຈ່າງແຈ້ງກ່ຽວກັບການ ກຳ ເນີດຂອງພະຍາດທາງເດີນທາງແລະ ກຳ ນົດປັດໃຈເພີ່ມເຕີມທີ່ກະຕຸ້ນໃຫ້ມີການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານ. ຖ້າສາເຫດຖືກສ້າງຕັ້ງຂຶ້ນ, ທ່ານສາມາດດໍາເນີນການປິ່ນປົວດ້ວຍອາການຕ່າງໆ.
ມາດຕະການຊ່ວຍເຫຼືອເບື້ອງຕົ້ນ
ມັນສາມາດຊ່ວຍຄົນໃນເຮືອນໄດ້ບໍຖ້າວ່ານ້ ຳ ຕານຢູ່ເທິງວັດແມ່ນ 27 mmol / l, ແລະຜູ້ເຄາະຮ້າຍບໍ່ຈົ່ມວ່າກ່ຽວກັບສະຫວັດດີພາບບໍ? ແຕ່ໂຊກບໍ່ດີ, ການດູແລຮັກສາທາງການແພດທີ່ມີຄຸນນະພາບບໍ່ສາມາດແຈກຈ່າຍໄດ້, ເພາະວ່າສະຖານະການດັ່ງກ່າວຮຽກຮ້ອງໃຫ້ມີການບໍລິຫານຫຼືການຈ່າຍສ່ວນສິບຂອງປະລິມານຢາ hypoglycemic ຫຼືການສັກຢາອິນຊູລິນ.
ຖ້າຜູ້ຖືກເຄາະຮ້າຍ ໝົດ ສະຕິ (ແລະມີເລືອດ ໜາ ແໜ້ນ ດັ່ງກ່າວ, ນີ້ແມ່ນຂ້ອນຂ້າງເປັນໄປໄດ້, ເພາະວ່າທ່ານ ໝໍ ພິຈາລະນາຕົວຊີ້ວັດ 16 mmol / l ທີ່ ສຳ ຄັນ), ມີທາງອອກພຽງທາງດຽວເທົ່ານັ້ນ: ໂທຫາລົດສຸກເສີນຢ່າງຮີບດ່ວນ, ທ່ານບໍ່ສາມາດທົດລອງສັກຢາແລະຢາເມັດໄດ້.
ຖ້າບໍ່ມີອາການຈ່ອຍຜອມ, ທ່ານ ຈຳ ເປັນຕ້ອງໃຫ້ນ້ ຳ ໃຫ້ຄົນເຈັບໃຫ້ຫຼາຍເທົ່າທີ່ຈະຫຼາຍໄດ້, ຈຳ ກັດການບໍລິໂພກທາດແປ້ງ. ການປຶກສາຫາລືຂອງແພດ ໝໍ ທີ່ເຂົ້າຮ່ວມໃນອະນາຄົດອັນໃກ້ນີ້ແລະໃນກໍລະນີນີ້ແມ່ນມີຄວາມ ຈຳ ເປັນ.
ການຮັກສາສະພາບ hyperglycemic

ການປິ່ນປົວເດັກນ້ອຍແລະຜູ້ໃຫຍ່ແມ່ນກ່ຽວຂ້ອງໂດຍກົງກັບອາການແລະສາເຫດຂອງການໂຈມຕີ. ຖ້າມັນເປັນໄປໄດ້ທີ່ຈະ ກຳ ຈັດສາເຫດ, ມີໂອກາດທີ່ຈະເຮັດໃຫ້ glycemia ເປັນປົກກະຕິ.
ຖ້າກວດພົບໂຣກເບົາຫວານ, ການດັດແກ້ວິຖີຊີວິດແມ່ນແນະ ນຳ ເປັນຕົ້ນຕໍ: ການແກ້ໄຂທາງໂພສະນາການເພື່ອຫຼຸດຜ່ອນການໄດ້ຮັບທາດແປ້ງ, ການຍ່າງປະ ຈຳ ວັນແລະການອອກ ກຳ ລັງກາຍທີ່ ເໝາະ ສົມ, ຄວບຄຸມສະພາບອາລົມ.
ຄຸນລັກສະນະຂອງ hyperglycemia ໃນໂລກເບົາຫວານ
ສະພາບ hyperglycemic ແມ່ນພົບເລື້ອຍທີ່ສຸດກັບພະຍາດເບົາຫວານປະເພດ 1 ຫຼືປະເພດ 2.
ຖ້າການບົ່ງມະຕິໄດ້ຖືກສ້າງຕັ້ງຂຶ້ນແລ້ວແລະລະບຽບການຮັກສາໄດ້ຖືກ ກຳ ນົດ, ນ້ ຳ ຕານເພີ່ມຂື້ນຈະເກີດຂື້ນ:
- ດ້ວຍການປິ່ນປົວທີ່ບໍ່ພຽງພໍ;
- ຍ້ອນການບໍ່ປະຕິບັດຕາມຕາຕະລາງອາຫານແລະຢາ;
- ຖ້າມີພະຍາດຕິດຕໍ່, ການບາດເຈັບ, ການປະຕິບັດງານ;
- ໃນລະຫວ່າງການຖືພາ (ໂລກເບົາຫວານໃນທ້ອງ).

ນໍ້າຕານໃນເລືອດສູງຍັງເກີດຂື້ນໃນໄວເດັກ. ສາເຫດແລະອາການໃນເດັກແມ່ນຄ້າຍຄືກັບຜູ້ໃຫຍ່. ສ່ວນຫຼາຍແລ້ວ, ຜູ້ປ່ວຍ ໜຸ່ມ ເປັນໂຣກເບົາຫວານປະເພດ 1.
ປະເພດ Postprandial ແລະໄວ
ການອ່ານເຂົ້າ ໜົມ ປັງສູງຫຼັງຈາກຮັບປະທານອາຫານແມ່ນບັນທຶກເມື່ອກິນສ່ວນໃຫຍ່ຂອງຄາໂບໄຮເດຣດໄວຫຼືປະລິມານຢາທີ່ບໍ່ຮູ້ ໜັງ ສື. Endocrinologist ຈະຈັດການກັບ hyperglycemia ພາຍຫຼັງທີ່ເປັນໂຣກສ່ວນຕົວ.
hyperglycemia ໃນຕອນເຊົ້າ (ໃນກະເພາະອາຫານຫວ່າງເປົ່າ), ຫຼັງຈາກການພັກຜ່ອນໃນອາຫານ 8-14 ຊົ່ວໂມງ, ແມ່ນຍ້ອນການເຮັດວຽກຂອງຕັບເພີ່ມຂື້ນໃນຕອນກາງຄືນພ້ອມກັບການປ່ອຍກລູໂກສຂະ ໜາດ ໃຫຍ່. Glycemia ສາມາດເປັນປົກກະຕິຫຼັງຈາກການສັກຢາເປັນສ່ວນປະລິມານຂອງຕົວແທນຕ້ານໂຣກເບົາຫວານ. ຫຼຸດຜ່ອນປະລິມານທາດແປ້ງທີ່ບໍລິໂພກທັງ ໝົດ ແມ່ນມີຄວາມ ຈຳ ເປັນ.
ການເບິ່ງກາງຄືນແລະຕອນເຊົ້າ
ຄວາມແຕກຕ່າງໃນຕອນກາງຄືນຂອງ glycemia ໃນທິດທາງຂອງການເພີ່ມຂື້ນເກີດຂື້ນໃນສອງກໍລະນີ: ດ້ວຍປະລິມານອິນຊູລິນທີ່ຖືກຄັດເລືອກບໍ່ຖືກຕ້ອງແລະມີການຜະລິດ glycogen ເພີ່ມຂື້ນໃນຕັບ. ໃນ embodiment ທໍາອິດ, ນີ້ເກີດຂື້ນເລື້ອຍໆກັບໂຣກເບົາຫວານປະເພດ 1, ໃນຄັ້ງທີສອງ - ໃນຜູ້ປ່ວຍເບົາຫວານທີ່ມີພະຍາດປະເພດ 2.
ຖ້າຕັບຜະລິດນ້ ຳ ຕານຢ່າງເຂັ້ມຂຸ້ນໃນເວລາກາງຄືນ, ທ່ານ ຈຳ ເປັນຕ້ອງປັບອາຫານຂອງທ່ານ, ພະຍາຍາມຫຼຸດນ້ ຳ ໜັກ, ທ່ານອາດ ຈຳ ເປັນຕ້ອງໄດ້ກິນຢາ ຈຳ ນວນ ໜຶ່ງ ສ່ວນສິບ.
ບາງຄັ້ງອາຫານຫວ່າງ ໜ້ອຍໆ ກ່ອນເຂົ້ານອນຈະຊ່ວຍໄດ້ແຕ່ອາຫານຄວນຄິດວ່າ: ແກ້ວ kefir ປົກກະຕິຈະບໍ່ເຮັດວຽກ (ຜະລິດຕະພັນນົມເພີ່ມນ້ ຳ ຕານໃນຕອນກາງຄືນ), ມັນດີກວ່າທີ່ຈະກິນໄຂ່ຕົ້ມທີ່ອ່ອນໆໂດຍບໍ່ມີເຂົ້າຈີ່ແລະເກືອ.

ການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນຕອນເຊົ້າແມ່ນໃຫ້ໂດຍຮໍໂມນເພດຊາຍ. ປະຕິກິລິຍາທີ່ຄ້າຍຄືກັນນີ້ແມ່ນເປັນໄປໄດ້ຫຼັງຈາກການເປັນໂຣກຄໍລາເຈນໃນຕອນກາງຄືນ. ສ່ວນຫຼາຍມັກຈະເປັນໂຣກຂອງ "ອາລຸນຕອນເຊົ້າ" ແມ່ນປະເຊີນຫນ້າກັບພະຍາດເບົາຫວານ, ການກວດອິນຊູລິນ. ບາງຄັ້ງການສັກຢາເພີ່ມແມ່ນມີຄວາມ ຈຳ ເປັນໃນເວລາກາງຄືນຂອງວົງຈອນການນອນກາງຄືນ.
ຖ້າມີປັinsມອິນຊູລິນ, ມັນສາມາດຕັ້ງຄ່າໄດ້ເພື່ອວ່າໃນເວລາທີ່ ເໝາະ ສົມມັນຈະອອກສ່ວນທີ່ຖືກເລືອກຂອງອິນຊູລິນ.
ການປ້ອງກັນຜົນກະທົບຂອງ hyperglycemia
 ສິ່ງທີ່ສາມາດເຮັດໄດ້ໃນປັດຈຸບັນ? ຫຼັງຈາກທີ່ທັງ ໝົດ, ແມ່ນແຕ່ບາດກ້າວນ້ອຍໆກໍ່ແມ່ນການເລີ່ມຕົ້ນຂອງການເດີນທາງໄກ.
ສິ່ງທີ່ສາມາດເຮັດໄດ້ໃນປັດຈຸບັນ? ຫຼັງຈາກທີ່ທັງ ໝົດ, ແມ່ນແຕ່ບາດກ້າວນ້ອຍໆກໍ່ແມ່ນການເລີ່ມຕົ້ນຂອງການເດີນທາງໄກ.
ທຳ ອິດທ່ານຕ້ອງ ກຳ ຈັດສາເຫດທີ່ເຮັດໃຫ້ນ້ ຳ ຕານເພີ່ມຂື້ນ, ເພາະວ່າບໍ່ແມ່ນແຕ່ຢາທີ່ທັນສະ ໄໝ ທີ່ສຸດກໍ່ຈະບໍ່ສາມາດ ກຳ ຈັດອາການແຊກຊ້ອນໄດ້ຖ້າ glycemia ບໍ່ປົກກະຕິ.
ອາການແຊກຊ້ອນໃດໆທີ່ມີຈຸດທີ່ເອີ້ນວ່າບໍ່ມີຜົນຕອບແທນ, ເມື່ອບໍ່ມີຫຍັງຊ່ວຍ, ແມ່ນແຕ່ການຄວບຄຸມ glycemic 100%. ໃນກໍລະນີດັ່ງກ່າວ, ໜຶ່ງ ຕ້ອງພະຍາຍາມຢ່າງ ໜ້ອຍ ເຮັດໃຫ້ການພັດທະນາຂອງພະຍາດຊ້າລົງ. ວິທີການຄວບຄຸມນ້ ຳ ຕານເມື່ອທຸກຢ່າງບໍ່ສູນເສຍ?
ກວດກາອາຫານແລະຄາບອາຫານເພື່ອຫຼຸດຜ່ອນຄາໂບໄຮເດຣດແລະເພີ່ມຄວາມຖີ່ຂອງອາຫານ. ຂະ ໜາດ ຮັບໃຊ້ຕ້ອງຖືກຫຼຸດລົງ.
ຜູ້ທີ່ເປັນໂລກເບົາຫວານທີ່ເປັນພະຍາດປະເພດ 2 ຄວນຄິດຢ່າງຈິງຈັງກ່ຽວກັບການສູນເສຍນ້ ຳ ໜັກ. ໃນຂະນະທີ່ຈຸລັງຢູ່ໃນແຄບຊູນໄຂມັນ, ຕົວຮັບຂອງມັນແມ່ນອິນຊູລິນ. ຜູ້ທີ່ເປັນໂລກເບົາຫວານທີ່ເປັນພະຍາດປະເພດ 1 ບໍ່ໄດ້ປະເຊີນກັບໂລກອ້ວນ, ມັນເປັນສິ່ງ ສຳ ຄັນ ສຳ ລັບພວກເຂົາທີ່ຈະຮຽນຮູ້ວິທີການຊົດເຊີຍທາດແປ້ງທີ່ມີທາດອິນຊູລິນເພື່ອຫລີກລ້ຽງນ້ ຳ ຕານຫຼຸດລົງຢ່າງກະທັນຫັນ.
ທ່ານຄວນວາງແຜນວຽກປະ ຈຳ ວັນຂອງທ່ານເພື່ອໃຫ້ຢ່າງນ້ອຍ 4-5 ຄັ້ງຕໍ່ອາທິດຖືກຈັດສັນຊົ່ວໂມງ ໜຶ່ງ ສຳ ລັບການຍ່າງຢ່າງຫ້າວຫັນແລະກິດຈະ ກຳ ທາງດ້ານຮ່າງກາຍອື່ນໆ. ທ່ານ ຈຳ ເປັນຕ້ອງຮຽນ ໜຶ່ງ ຊົ່ວໂມງ, ແລະກ້າວ ໜ້າ - ສຳ ລັບສອງຄົນ.
ກິດຈະກໍາກ້າມບໍ່ຄວນຈະສະຖິດ, ແຕ່ເຄື່ອນໄຫວ: ການເຮັດສວນໃນສວນໃນກໍລະນີນີ້ບໍ່ແມ່ນທາງເລືອກ. ການອອກ ກຳ ລັງກາຍຄວນໄດ້ຮັບການເລືອກແບບແອໂລບິກ, ເພື່ອໃຫ້ຮ່າງກາຍໄດ້ຮັບອົກຊີເຈນທີ່ພຽງພໍແລະເຜົາຜານນ້ ຳ ຕານ.
ຖ້າບໍ່ມີອັດຕາການເຕັ້ນຂອງຫົວໃຈທີ່ພຽງພໍ (60% ຂອງ submaximal), ສິ່ງນີ້ບໍ່ເກີດຂື້ນ. ອັດຕາການເຕັ້ນຂອງຫົວໃຈແມ່ນຖືກຄິດໄລ່ງ່າຍໆ: ອາຍຸ 200 ລົບ. ຈາກກິລາເພື່ອຈຸດປະສົງນີ້ແມ່ນ ເໝາະ ສົມ: ປີນຂັ້ນໄດ, ຍ່າງແຂງແຮງຫຼືແລ່ນ, ໂຍຄະ, ລອຍນ້ ຳ, ບານເຕະ, ເທັນນິດ.
ຜູ້ທີ່ເປັນໂລກເບົາຫວານທີ່ມີພະຍາດຊະນິດທີ 1 ໃນກໍລະນີນີ້ມີແນວໂນ້ມທີ່ຈະບໍ່ສູນເສຍນ້ ຳ ໜັກ, ແຕ່ຈະເຮັດໃຫ້ໄຂມັນໃນໄຂມັນເປັນປົກກະຕິ. ປະເພດຂອງການໂຫຼດທີ່ບັນຈຸໄວ້ແມ່ນຍັງ ເໝາະ ສົມກັບພວກມັນ.
ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະເລືອກການປິ່ນປົວທີ່ ເໝາະ ສົມແລະຂະ ໜາດ ຢາທີ່ມີປະສິດຕິຜົນ. ຖ້າບໍ່ມີການຊົດເຊີຍເບົາຫວານ 100%, ໃຫ້ປ່ຽນຢາຫລືແພດຂອງທ່ານ.
ໃນຖານະເປັນວິທີການເພີ່ມເຕີມ, ຢາທາງເລືອກຍັງສາມາດຖືກນໍາໃຊ້, ແຕ່ຢ່າງຊັດເຈນເປັນການເພີ່ມເຕີມ. ມັນຍັງມີຄວາມ ຈຳ ເປັນທີ່ຈະຄວບຄຸມອາລົມ, ຫລີກລ້ຽງການຕິດເຊື້ອແລະບາດເຈັບ.
 ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະຕິດຕາມຕົວຊີ້ວັດນ້ ຳ ຕານຂອງທ່ານຢ່າງເປັນລະບົບດ້ວຍກາວແລະບັນທຶກໄວ້ໃນປື້ມບັນທຶກ. ຂໍ້ແກ້ຕົວເຊັ່ນ "ຂ້ອຍຮູ້ສຶກເປັນປົກກະຕິໃນຕອນນີ້" ຫລື "ຂ້ອຍຈະບໍ່ອຸກໃຈຫລາຍກວ່າເກົ່າເພາະວ່ານໍ້າຕານສູງ" ແມ່ນບໍ່ສາມາດຍອມຮັບໄດ້. ການວັດແທກສ່ວນຫຼາຍມັກຈະເຮັດໃຫ້ຄຸນຄ່າຂອງ glycated hemoglobin ຫຼຸດລົງ, ແລະນີ້ແມ່ນການໂຕ້ຖຽງທີ່ຮ້າຍແຮງ ສຳ ລັບການປ້ອງກັນຄວາມພິການແລະການເສຍຊີວິດກ່ອນໄວອັນຄວນຈາກອາການແຊກຊ້ອນຕ່າງໆ.
ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະຕິດຕາມຕົວຊີ້ວັດນ້ ຳ ຕານຂອງທ່ານຢ່າງເປັນລະບົບດ້ວຍກາວແລະບັນທຶກໄວ້ໃນປື້ມບັນທຶກ. ຂໍ້ແກ້ຕົວເຊັ່ນ "ຂ້ອຍຮູ້ສຶກເປັນປົກກະຕິໃນຕອນນີ້" ຫລື "ຂ້ອຍຈະບໍ່ອຸກໃຈຫລາຍກວ່າເກົ່າເພາະວ່ານໍ້າຕານສູງ" ແມ່ນບໍ່ສາມາດຍອມຮັບໄດ້. ການວັດແທກສ່ວນຫຼາຍມັກຈະເຮັດໃຫ້ຄຸນຄ່າຂອງ glycated hemoglobin ຫຼຸດລົງ, ແລະນີ້ແມ່ນການໂຕ້ຖຽງທີ່ຮ້າຍແຮງ ສຳ ລັບການປ້ອງກັນຄວາມພິການແລະການເສຍຊີວິດກ່ອນໄວອັນຄວນຈາກອາການແຊກຊ້ອນຕ່າງໆ.
ອີງຕາມສະຖິຕິ, ກັບໂຣກເບົາຫວານປະເພດ 1, ການວັດແທກ 8 ຄັ້ງຕໍ່ມື້ໃຫ້ hemoglobin glycated 6,5%. ສຳ ລັບພະຍາດເບົາຫວານຊະນິດທີ 2, "ມື້ທົດສອບ" ແມ່ນມີປະໂຫຍດເມື່ອຮູບແບບ glycemic ທັງ ໝົດ ຖືກປະເມີນຜົນ: ນ້ ຳ ຕານທີ່ຫິວເຂົ້າໃນຕອນເຊົ້າ, ກ່ອນອາຫານ, ແລະ 2 ຊົ່ວໂມງຫຼັງແຕ່ລະຄາບ, ກ່ອນເຂົ້ານອນແລະໃນເວລາກາງຄືນຂອງການນອນ (2-3 ຊົ່ວໂມງ).
ນີ້ແມ່ນ ສຳ ລັບຜູ້ເລີ່ມຕົ້ນ, ແຕ່ໂດຍທົ່ວໄປ, ແຕ່ລະຕົວແທນຂອງກຸ່ມສ່ຽງ, ໂດຍສະເພາະຖ້ານໍ້າຕານແມ່ນ 27 mmol / l, ຈຳ ເປັນຕ້ອງໄດ້ຜ່ານການກວດກາໃນແຕ່ລະປີຈາກຜູ້ຊ່ຽວຊານຊັ້ນ ນຳ ທັງ ໝົດ ເພື່ອກວດຫາໂຣກແຊກຊ້ອນຂອງໂລກເບົາຫວານເພື່ອປິ່ນປົວໃຫ້ທັນເວລາ. ແລະຄັ້ງສຸດທ້າຍທີ່ທ່ານໄດ້ກວດຮ່າງກາຍແບບນີ້ເມື່ອໃດ?
ອ່ານເພີ່ມເຕີມກ່ຽວກັບອາການແຊກຊ້ອນຂອງ hyperglycemia ໃນວິດີໂອ.