ຄຳ ຖາມທີ່ວ່າມັນເປັນໄປໄດ້ແນວໃດທີ່ຈະ ກຳ ຈັດໂຣກເບົາຫວານຢ່າງຖາວອນແມ່ນຄວາມສົນໃຈຂອງພໍ່ແມ່ທຸກຄົນທີ່ລູກຂອງລາວໄດ້ຮັບການບົ່ງມະຕິທີ່ ເໝາະ ສົມ.
ຫຼັງຈາກທີ່ທັງ ໝົດ, ຂະບວນການຕ່າງໆທີ່ເກີດຂື້ນໃນຮ່າງກາຍຂອງເດັກນ້ອຍຈະເຮັດໃຫ້ເດັກບໍ່ມີໂອກາດທີ່ຈະ ດຳ ລົງຊີວິດແບບປົກກະຕິ, ແລະໃນບາງກໍລະນີກໍ່ຍັງກໍ່ໃຫ້ເກີດຜົນກະທົບທີ່ເປັນໄພຂົ່ມຂູ່ຕໍ່ຊີວິດ.
ເພາະສະນັ້ນ, ຄວາມກັງວົນຂອງພໍ່ແມ່ກ່ຽວກັບບັນຫານີ້ແມ່ນໄດ້ຖືກສ້າງຕັ້ງຂື້ນເປັນຢ່າງດີ. ແຕ່ໂຊກບໍ່ດີ, ມັນເປັນໄປບໍ່ໄດ້ທີ່ຈະ ກຳ ຈັດພະຍາດທີ່ເປັນອັນຕະລາຍຕະຫຼອດໄປ. ແຕ່ນີ້ບໍ່ໄດ້ ໝາຍ ຄວາມວ່າທ່ານ ຈຳ ເປັນຕ້ອງຢ້ານກົວແລະສິ້ນຫວັງ!
ໂດຍໄດ້ສັງເກດເຫັນສິ່ງທີ່ບໍ່ຖືກຕ້ອງຕາມເວລາ, ທ່ານສາມາດຕິດຕາມສະຖານະພາບສຸຂະພາບຂອງເດັກ, ໂດຍເຮັດໃຫ້ຊີວິດຂອງລາວແກ່ຍາວແລະ ນຳ ໄປສູ່ຊີວິດຂອງເດັກທີ່ມີສຸຂະພາບແຂງແຮງ.
ການຈັດປະເພດແລະຄວາມຮຸນແຮງຂອງໂຣກເບົາຫວານໃນໄວເດັກ
ໂຣກເບົາຫວານສາມາດມີອາການຮຸນແຮງທີ່ແຕກຕ່າງກັນ, ເຊິ່ງສາມາດ ກຳ ນົດວ່າອາການມີລັກສະນະຄືແນວໃດ, ແລະຕົວເລືອກການປິ່ນປົວໃດ ໜຶ່ງ ຈະຖືກ ກຳ ນົດ:
- ປະລິນຍາທໍາອິດ. ໃນກໍລະນີນີ້, glycemia ຄົງຢູ່ໃນລະດັບດຽວກັນໃນເວລາກາງເວັນແລະບໍ່ສູງກວ່າ 8 mmol / L. ຂະ ໜາດ ດຽວກັນ ສຳ ລັບ glucosuria, ເຊິ່ງບໍ່ເຄີຍສູງກ່ວາ 20 g / l. ລະດັບນີ້ຖືວ່າງ່າຍທີ່ສຸດ, ສະນັ້ນ, ເພື່ອຮັກສາສະພາບທີ່ ໜ້າ ເພິ່ງພໍໃຈ, ຄົນເຈັບໄດ້ຖືກ ກຳ ນົດໃຫ້ມີການຍຶດ ໝັ້ນ ໃນຄາບອາຫານ;
- ລະດັບສອງ. ໃນຂັ້ນຕອນນີ້, ລະດັບຂອງ glycemia ສູງເຖິງ 14 mmol / l, ແລະ glucosuria - ເຖິງ 40 g / l. ຄົນເຈັບດັ່ງກ່າວມີແນວໂນ້ມທີ່ຈະພັດທະນາ ketosis, ສະນັ້ນພວກມັນຖືກສະແດງໃຫ້ເຫັນວ່າເປັນຢາຕ້ານໂຣກເບົາຫວານແລະການສັກຢາອິນຊູລິນ;
- ລະດັບທີສາມ. ໃນຄົນເຈັບດັ່ງກ່າວ, glycemia ສູງເຖິງ 14 mmol / L ແລະມີການເຫນັງຕີງຕະຫຼອດມື້, ແລະ glucosuria ແມ່ນຢ່າງຫນ້ອຍ 50 g / L. ສະພາບການນີ້ແມ່ນສະແດງໂດຍການພັດທະນາຂອງ ketosis, ເພາະສະນັ້ນ, ຄົນເຈັບໄດ້ສະແດງການສັກຢາອິນຊູລິນຢ່າງຕໍ່ເນື່ອງ.
ໂຣກເບົາຫວານຂອງເດັກນ້ອຍຖືກແບ່ງອອກເປັນສອງປະເພດຄື:

- 1 ປະເພດ. ນີ້ແມ່ນພະຍາດເບົາຫວານຊະນິດ ໜຶ່ງ ທີ່ຂື້ນກັບອິນຊູລິນ, ໃນນັ້ນການ ທຳ ລາຍເຊວມະເລັງເກີດຂື້ນ, ຍ້ອນການຜະລິດອິນຊູລິນກາຍເປັນໄປບໍ່ໄດ້, ແລະການຊົດເຊີຍຄົງທີ່ໂດຍການສີດແມ່ນ;
- 2 ປະເພດ. ໃນກໍລະນີນີ້, ການຜະລິດຮໍໂມນອິນຊູລິນຍັງສືບຕໍ່, ແຕ່ເນື່ອງຈາກວ່າຈຸລັງໄດ້ສູນເສຍຄວາມອ່ອນໄຫວຂອງມັນ, ພະຍາດເບົາຫວານພັດທະນາ. ໃນກໍລະນີນີ້, ການສັກຢາອິນຊູລິນບໍ່ໄດ້ຖືກ ກຳ ນົດ. ແທນທີ່ຈະ, ຄົນເຈັບກິນຢາທີ່ມີທາດນ້ ຳ ຕານໃນເລືອດ.
ໂຣກນີ້ມີການປິ່ນປົວໃນເດັກແນວໃດ?
ໂລກເບົາຫວານຮຽກຮ້ອງໃຫ້ມີວິທີການແບບປະສົມປະສານກັບການປິ່ນປົວ. ຖ້າບໍ່ດັ່ງນັ້ນ, ການບັນລຸນະໂຍບາຍດ້ານບວກແລະແກ້ໄຂມັນກໍ່ຈະເປັນໄປບໍ່ໄດ້. ຕາມກົດລະບຽບ, ແພດໃຫ້ພໍ່ແມ່ຂອງຄົນເຈັບຂະ ໜາດ ນ້ອຍຕາມ ຄຳ ແນະ ນຳ ທາງການແພດດັ່ງຕໍ່ໄປນີ້.
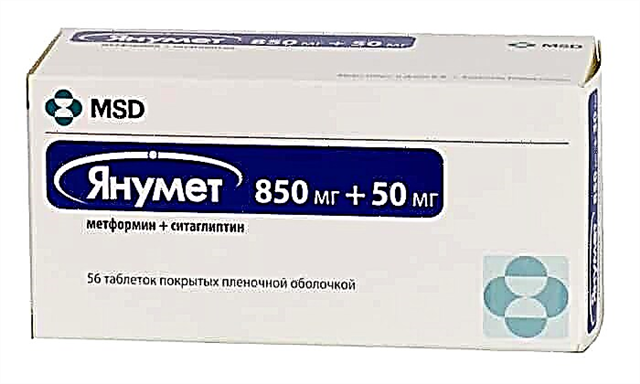
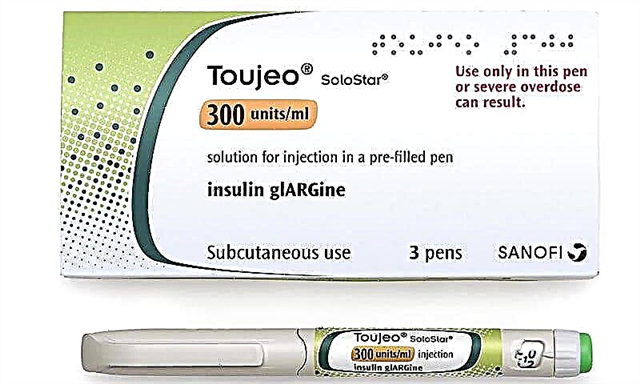
ການປິ່ນປົວດ້ວຍ Insulin ແລະຕົວແທນ hypoglycemic
 ເພື່ອປ້ອງກັນອາການເສີຍເມີຍແລະການເສຍຊີວິດ, ພ້ອມທັງ ກຳ ຈັດອາການທີ່ບໍ່ດີແລະຮ້າຍແຮງ ສຳ ລັບເດັກທີ່ເຈັບປ່ວຍ, ການສັກຢາອິນຊູລິນແລະຕົວແທນ hypoglycemic ແມ່ນຖືກ ນຳ ໃຊ້. ຂະ ໜາດ ຂອງການສັກຢາແລະຄວາມຖີ່ຂອງມັນແມ່ນຖືກ ກຳ ນົດໂດຍແພດທີ່ເຂົ້າຮ່ວມ. ຮໍໂມນທີ່ໄດ້ຮັບໃນຮ່າງກາຍຕ້ອງເປັນສ່ວນປະກອບສ່ວນຂອງ glucose ທີ່ປ່ອຍລົງໃນເລືອດ.
ເພື່ອປ້ອງກັນອາການເສີຍເມີຍແລະການເສຍຊີວິດ, ພ້ອມທັງ ກຳ ຈັດອາການທີ່ບໍ່ດີແລະຮ້າຍແຮງ ສຳ ລັບເດັກທີ່ເຈັບປ່ວຍ, ການສັກຢາອິນຊູລິນແລະຕົວແທນ hypoglycemic ແມ່ນຖືກ ນຳ ໃຊ້. ຂະ ໜາດ ຂອງການສັກຢາແລະຄວາມຖີ່ຂອງມັນແມ່ນຖືກ ກຳ ນົດໂດຍແພດທີ່ເຂົ້າຮ່ວມ. ຮໍໂມນທີ່ໄດ້ຮັບໃນຮ່າງກາຍຕ້ອງເປັນສ່ວນປະກອບສ່ວນຂອງ glucose ທີ່ປ່ອຍລົງໃນເລືອດ.
ການຫຼຸດຜ່ອນຫຼືການເພີ່ມປະລິມານຂອງຢາໂດຍບໍ່ໄດ້ຮັບ ຄຳ ແນະ ນຳ ຈາກມືອາຊີບແມ່ນບໍ່ຖືກແນະ ນຳ. ຖ້າບໍ່ດັ່ງນັ້ນ, ທ່ານສາມາດເປັນອັນຕະລາຍຕໍ່ສຸຂະພາບຂອງເດັກ, ເຊິ່ງກໍ່ໃຫ້ເກີດການພັດທະນາຂອງພາວະແຊກຊ້ອນທີ່ຮ້າຍແຮງ.
ຢາທີ່ໃຊ້ໃນການຫຼຸດນ້ ຳ ຕານສ່ວນໃຫຍ່ແມ່ນໃຊ້ ສຳ ລັບຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 2. ແຕ່ໃນທີ່ນີ້ ຄຳ ແນະ ນຳ ແລະໃບສັ່ງແພດຂອງແພດ ໝໍ ທີ່ເຂົ້າຮ່ວມຍັງມີຄວາມປາຖະ ໜາ ສູງ.
ຫຼັກການອາຫານການກິນ
ຄາບອາຫານແມ່ນກະແຈ ສຳ ຄັນໃນການປິ່ນປົວໂຣກຜີວ ໜັງ ທີ່ປະສົບຜົນ ສຳ ເລັດ. ເດັກນ້ອຍທີ່ ກຳ ລັງເປັນໂຣກນີ້ ຈຳ ເປັນຕ້ອງໄດ້ຮັບການສິດສອນໃຫ້ກິນອາຫານຢ່າງຖືກຕ້ອງຕັ້ງແຕ່ຍັງນ້ອຍ. ເພື່ອຍົກເວັ້ນສະຖານະການທີ່ເຄັ່ງຕຶງ ສຳ ລັບຄົນເຈັບ, ແນະ ນຳ ໃຫ້ປັບອາຫານໃນຄອບຄົວໃຫ້ ເໝາະ ສົມກັບເມນູຂອງຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ.
ສະນັ້ນ, ເພື່ອປັບປຸງສະພາບຂອງໂລກເບົາຫວານນ້ອຍ, ທ່ານຕ້ອງຍຶດ ໝັ້ນ ກັບຫຼັກການງ່າຍໆດັ່ງຕໍ່ໄປນີ້:

- ອາຫານທີ່ສົມດຸນ;
- ການຫຼຸດຜ່ອນການໂຫຼດຂອງທາດແປ້ງເນື່ອງຈາກການປະຕິເສດຂອງມັນຕົ້ນ, semolina, pasta ແລະ confectionery;
- ຈຳ ກັດ ຈຳ ນວນເຂົ້າຈີ່ທີ່ບໍລິໂພກ (ປະລິມານປະ ຈຳ ວັນບໍ່ຄວນເກີນ 100 g);
- ການປະຕິເສດອາຫານເຜັດ, ຫວານ, ເຄັມແລະຂົ້ວ;
- ອາຫານສູງເຖິງ 6 ຄັ້ງ / ມື້ໃນສ່ວນນ້ອຍ;
- ການ ນຳ ໃຊ້ຜັກແລະ ໝາກ ໄມ້ໃນປະລິມານທີ່ ຈຳ ເປັນ;
- ກິນ 1 ຄັ້ງຕໍ່ມື້ buckwheat, ສາລີຫຼືອາຫານເຂົ້າໂອດ;
- ໃຊ້ແທນນ້ ຳ ຕານແທນ.
ການອອກ ກຳ ລັງກາຍ
ມີນ້ ຳ ໜັກ ເກີນໃນຜູ້ທີ່ເປັນໂລກເບົາຫວານ ແມ່ນຜົນສະທ້ອນໂດຍກົງຂອງຄວາມຜິດປົກກະຕິກ່ຽວກັບທາດແປ້ງ. ເພື່ອແກ້ໄຂສະຖານະການທີ່ມີນ້ ຳ ໜັກ ໃນຮ່າງກາຍ, ຄວນມີການແນະ ນຳ ການອອກ ກຳ ລັງກາຍທີ່ ເໝາະ ສົມ.
ແມ່ນຜົນສະທ້ອນໂດຍກົງຂອງຄວາມຜິດປົກກະຕິກ່ຽວກັບທາດແປ້ງ. ເພື່ອແກ້ໄຂສະຖານະການທີ່ມີນ້ ຳ ໜັກ ໃນຮ່າງກາຍ, ຄວນມີການແນະ ນຳ ການອອກ ກຳ ລັງກາຍທີ່ ເໝາະ ສົມ.
ມັນຊ່ວຍເຮັດໃຫ້ກ້າມຊີ້ນແຂງແຮງ, ເຮັດໃຫ້ຄວາມດັນເລືອດປົກກະຕິ, ຫຼຸດໄຂມັນໃນຄໍເລສເຕີໂຣນ, ແລະຍັງຊ່ວຍປັບປຸງຂະບວນການເຜົາຜານອາຫານໃນຮ່າງກາຍຂອງເດັກນ້ອຍ.
ກິດຈະ ກຳ ກິລາທີ່ເຂັ້ມຂົ້ນ ສຳ ລັບຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານແມ່ນມີຄວາມສັບສົນ, ເພາະວ່າໃນໄລຍະການຝຶກອົບຮົມອາດຈະມີການປ່ຽນແປງຂອງທາດ ນຳ ້ຕານໃນເລືອດເຊິ່ງຈະເຮັດໃຫ້ສະພາບເສື່ອມໃນສະພາບຂອງຄົນເຈັບນ້ອຍ.
ມັນຈະດີກວ່າຖ້າມັນຈະເປັນການໂຫຼດທີ່ສົມເຫດສົມຜົນທີ່ໄດ້ຕົກລົງເຫັນດີກັບທ່ານຫມໍ, ເຊິ່ງຈະຖືກມອບໃຫ້ແກ່ເດັກຢ່າງສະບາຍ, ໂດຍບໍ່ມີອັນຕະລາຍຕໍ່ຊີວິດແລະສຸຂະພາບ.
ມັນສາມາດຮັກສາໂລກເບົາຫວານໃນເດັກໄດ້ຕະຫຼອດໄປບໍ?
ແຕ່ໂຊກບໍ່ດີ, ຢາຍັງບໍ່ຮູ້ວິທີການຕ່າງໆທີ່ສາມາດ ກຳ ຈັດເດັກທີ່ເປັນພະຍາດທີ່ເຈັບປວດໄດ້ຢ່າງຖາວອນ.ຍິ່ງໄປກວ່ານັ້ນ, ນອກ ເໜືອ ຈາກການກະທົບກະເທືອນຂອງຕ່ອມໃຕ້ສະຫມອງແລ້ວ, ລະດັບ glycemia ໃນລະດັບສູງສາມາດເຮັດໃຫ້ເກີດການພັດທະນາຂອງພາວະແຊກຊ້ອນອື່ນໆຕາມການເວລາ, ສົ່ງຜົນກະທົບຕໍ່ອະໄວຍະວະອື່ນໆ: ໝາກ ໄຂ່ຫຼັງ, ເສັ້ນເລືອດ, ຕາແລະອື່ນໆ.
ເພື່ອໃຫ້ຂະບວນການທີ່ ທຳ ລາຍໄດ້ຊ້າລົງເທົ່າທີ່ຈະໄວໄດ້, ແລະເດັກນ້ອຍຈະໄດ້ຮັບຄວາມເດືອດຮ້ອນ ໜ້ອຍ ຈາກການສະແດງທາງດ້ານເຊື້ອພະຍາດ, ມັນ ຈຳ ເປັນຕ້ອງຮັກສາສະຖານະການໃຫ້ຢູ່ສະ ເໝີ ແລະຕ້ອງໄດ້ຮັບການປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ຂອງແພດ ໝໍ ທີ່ເຂົ້າຮ່ວມ.
ມັນຍັງເປັນສິ່ງທີ່ຕ້ອງການສູງ ສຳ ລັບຄົນເຈັບທີ່ຈະຮຽນຮູ້ກົດລະບຽບແລະທັກສະທີ່ ຈຳ ເປັນ, ເຊິ່ງທ່ານສາມາດຮຽນຮູ້ໃນໄລຍະການຝຶກອົບຮົມຢູ່ໂຮງຮຽນ ສຳ ລັບຜູ້ທີ່ເປັນໂລກເບົາຫວານ.
ການປ້ອງກັນໂຣກເບົາຫວານ
 ຖ້າຫາກວ່າລູກຂອງທ່ານມີຄວາມສ່ຽງ, ມັນ ຈຳ ເປັນຕ້ອງໄດ້ກວດກັບແພດຊ່ຽວຊານດ້ານ endocrinologist ທຸກໆ 6 ເດືອນ.
ຖ້າຫາກວ່າລູກຂອງທ່ານມີຄວາມສ່ຽງ, ມັນ ຈຳ ເປັນຕ້ອງໄດ້ກວດກັບແພດຊ່ຽວຊານດ້ານ endocrinologist ທຸກໆ 6 ເດືອນ.
ປົກກະຕິແລ້ວ, ຄວາມເສຍຫາຍຕໍ່ຈຸລັງ pancreatic ເກີດຂື້ນຍ້ອນການຕິດເຊື້ອ. ສະນັ້ນ, ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ສຸດທີ່ຈະຕ້ອງໄດ້ຮັບການສັກຢາປ້ອງກັນໃຫ້ທັນເວລາ, ບໍ່ຄວນເຮັດໃຫ້ເດັກ ໜາວ, ພ້ອມທັງກວດກາພູມຕ້ານທານຂອງລາວເປັນບາງຄັ້ງຄາວ.
ຖ້າມີຄວາມສົງໃສວ່າເປັນໂລກເບົາຫວານ, ມັນ ຈຳ ເປັນຕ້ອງວັດແທກລະດັບນ້ ຳ ຕານຢູ່ໃນກະເພາະອາຫານຫວ່າງແລະ 2 ຊົ່ວໂມງຫຼັງກິນອາຫານຢູ່ເຮືອນໂດຍໃຊ້ເຂົ້າ ໜຽວ.
ວິດີໂອທີ່ກ່ຽວຂ້ອງ
ທ່ານດຣ Komarovsky ກ່ຽວກັບໂຣກເບົາຫວານໃນໄວເດັກ:
ເຖິງແມ່ນວ່າລູກຂອງທ່ານໄດ້ຖືກກວດພົບວ່າເປັນໂຣກເບົາຫວານ, ບໍ່ຕ້ອງກັງວົນໃຈຫລືຊຶມເສົ້າ. ໃນເວລານີ້, ມີຢາແລະ ຄຳ ແນະ ນຳ ຫລາຍຢ່າງທີ່ສາມາດເຮັດໄດ້, ຖ້າບໍ່ສາມາດຊ່ວຍໃຫ້ເດັກພົ້ນຈາກເຊື້ອພະຍາດໄດ້ຕະຫຼອດໄປ, ຢ່າງ ໜ້ອຍ ກໍ່ຈະຊ່ວຍຍົກສູງຄຸນນະພາບຂອງຊີວິດຂອງລາວ.