 ໂຣກເບົາຫວານໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກကေးက
ໂຣກເບົາຫວານໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກကေးက
ພະຍາດກ່ຽວກັບເກີດແລະເກີດບໍ່ໄດ້ນີ້ແມ່ນເກີດມາຈາກການເຜົາຜານທາດແປ້ງທາດແປ້ງທີ່ຜິດປົກກະຕິແລະມີລັກສະນະການເພີ່ມຂື້ນຂອງຄວາມເຂັ້ມຂົ້ນຂອງນໍ້າຕານໃນ plasma ໃນເລືອດ.
ສຸຂະພາບຂອງຄົນເຈັບຂະ ໜາດ ນ້ອຍແລະຄວາມເປັນໄປໄດ້ຂອງການພັດທະນາພາວະແຊກຊ້ອນທີ່ຮ້າຍແຮງແມ່ນຂື້ນກັບການບົ່ງມະຕິແລະການປິ່ນປົວໃຫ້ທັນເວລາ.
ການຈັດປະເພດພະຍາດ
ເຊື້ອພະຍາດຂອງພະຍາດແມ່ນຄວາມຫຍຸ້ງຍາກໃນການດູດຊືມທາດນ້ ຳ ຕານເຂົ້າໄປໃນຈຸລັງຂອງອະໄວຍະວະຕ່າງໆເຊິ່ງ ນຳ ໄປສູ່ການສະສົມຂອງມັນໃນເລືອດ. ນີ້ສາມາດເກີດຂື້ນໄດ້ເນື່ອງຈາກການສັງເຄາະອິນຊູລິນບໍ່ພຽງພໍຫຼືເມື່ອຕົວຮັບຂອງຈຸລັງສູນເສຍຄວາມອ່ອນໄຫວຂອງຮໍໂມນ.
ອີງຕາມຄວາມແຕກຕ່າງຂອງກົນໄກການພັດທະນາຂອງພະຍາດ, ພະຍາດເບົາຫວານແບ່ງອອກເປັນຫຼາຍປະເພດ:
- ໂຣກເບົາຫວານປະເພດ 1 ແມ່ນໂຣກເບົາຫວານທີ່ຂື້ນກັບອິນຊູລິນ.
 ມັນພັດທະນາເປັນຜົນມາຈາກການ ທຳ ລາຍເນື້ອເຍື່ອຂອງ pancreatic ທີ່ຮັບຜິດຊອບຕໍ່ການຜະລິດອິນຊູລິນ. ດັ່ງນັ້ນ, ຈຳ ນວນຮໍໂມນທີ່ບໍ່ພຽງພໍຈະຖືກຜະລິດແລະລະດັບຂອງທາດນ້ ຳ ຕານໃນ plasma ໃນເລືອດກໍ່ເລີ່ມເພີ່ມຂື້ນ. ພະຍາດເບົາຫວານປະເພດ 1 ແມ່ນພະຍາດເກີດມາແຕ່ເກີດແລະສ່ວນໃຫຍ່ແມ່ນກວດພົບໃນເດັກນ້ອຍແລະໄວລຸ້ນຕັ້ງແຕ່ເກີດຮອດອາຍຸ 12 ປີ.
ມັນພັດທະນາເປັນຜົນມາຈາກການ ທຳ ລາຍເນື້ອເຍື່ອຂອງ pancreatic ທີ່ຮັບຜິດຊອບຕໍ່ການຜະລິດອິນຊູລິນ. ດັ່ງນັ້ນ, ຈຳ ນວນຮໍໂມນທີ່ບໍ່ພຽງພໍຈະຖືກຜະລິດແລະລະດັບຂອງທາດນ້ ຳ ຕານໃນ plasma ໃນເລືອດກໍ່ເລີ່ມເພີ່ມຂື້ນ. ພະຍາດເບົາຫວານປະເພດ 1 ແມ່ນພະຍາດເກີດມາແຕ່ເກີດແລະສ່ວນໃຫຍ່ແມ່ນກວດພົບໃນເດັກນ້ອຍແລະໄວລຸ້ນຕັ້ງແຕ່ເກີດຮອດອາຍຸ 12 ປີ. - ໂຣກເບົາຫວານປະເພດ 2 ແມ່ນພະຍາດທາງດ້ານເຊື້ອໂຣກເອກະລາດ. ໃນກໍລະນີນີ້, ບໍ່ມີການຂາດອິນຊູລິນ, ແຕ່ຈຸລັງຈະມີພູມຕ້ານທານກັບຮໍໂມນແລະການດູດຊືມທາດ glucose ໃນເນື້ອເຍື່ອແມ່ນຍາກ. ມັນຍັງນໍາໄປສູ່ການເພີ່ມຂື້ນຂອງນໍ້າຕານໃນຮ່າງກາຍ. ໂຣກເບົາຫວານປະເພດ 2 ໃນໄວເດັກແມ່ນບໍ່ໄດ້ຖືກກວດພົບແລະພັດທະນາໄປຕະຫຼອດຊີວິດ. ຄົນເຈັບຜູ້ໃຫຍ່ທີ່ມີອາຍຸຕໍ່າກ່ວາ 35-40 ປີແມ່ນມີຄວາມສ່ຽງທີ່ຈະຕິດພະຍາດນີ້.
ພະຍາດວິທະຍາໄດ້ຖືກຈັດແບ່ງຕາມຄວາມຮ້າຍແຮງຂອງຫຼັກສູດ:
- 1 ອົງສາ - ຮູບແບບອ່ອນໆທີ່ມີລະດັບນ້ ຳ ຕານ plasma ທີ່ ໝັ້ນ ຄົງບໍ່ເກີນ 8 mmol / l;
- 2 ອົງສາ - ສະພາບລະດັບປານກາງທີ່ມີການປ່ຽນແປງຂອງນ້ ຳ ຕານໃນເວລາກາງເວັນແລະຄວາມເຂັ້ມຂົ້ນສູງເຖິງ 14 mmol / l;
- ຊັ້ນທີ 3 - ຮູບແບບທີ່ຮຸນແຮງພ້ອມດ້ວຍການເພີ່ມຂື້ນຂອງລະດັບນ້ ຳ ຕານສູງກວ່າ 14 mmol / L.
ເພື່ອຕອບສະ ໜອງ ຕໍ່ການປິ່ນປົວ, ພະຍາດເບົາຫວານແຕກຕ່າງກັນເປັນໄລຍະ:
- ໄລຍະການຊົດເຊີຍ - ທຽບໃສ່ພື້ນຖານຂອງການປິ່ນປົວ, ຕົວຊີ້ວັດນ້ ຳ ຕານແມ່ນຖືກຮັກສາໄວ້ໃນລະດັບຂອງມາດຕະຖານທີ່ອະນຸຍາດ;
- ໄລຍະ subcompensation - ເກີນ glucose ເລັກນ້ອຍເປັນຜົນມາຈາກການປິ່ນປົວ;
- ໄລຍະການເນົ່າເປື່ອຍ - ຮ່າງກາຍບໍ່ຕອບສະ ໜອງ ຕໍ່ການປິ່ນປົວຢ່າງຕໍ່ເນື່ອງແລະຄຸນຄ່າຂອງນ້ ຳ ຕານແມ່ນລື່ນກາຍຢ່າງຫຼວງຫຼາຍ.
ສາເຫດຂອງພະຍາດທາງເດີນທາງ
ລະບົບນິເວດວິທະຍາຂອງພະຍາດແຕກຕ່າງກັນໄປຕາມປະເພດພະຍາດ.
ດັ່ງນັ້ນ, ເຫດຜົນທີ່ກະຕຸ້ນການພັດທະນາຮູບແບບທີ່ຂື້ນກັບອິນຊູລິນປະກອບມີ:
- pathology ຂອງ pancreas ໄດ້;

- ຄວາມກົດດັນແກ່ຍາວ;
- ການໃຫ້ອາຫານທຽມໃນເດັກເກີດ ໃໝ່;
- ພະຍາດໄວຣັດ;
- ການເປັນພິດຢ່າງຮຸນແຮງກັບສານພິດ;
- ການຜິດປົກກະຕິຂອງການເກີດຂອງກະດູກສັນຫຼັງ.
ໂຣກເບົາຫວານປະເພດ 2 ພັດທະນາຍ້ອນປັດໃຈດັ່ງກ່າວ:
- ການ ກຳ ນົດອະໄວຍະວະ;
- ລະດັບຕ່າງໆຂອງໂລກອ້ວນ;
- ການຖືພາຕົ້ນ
- ຊີວິດ sedentary;
- ຄວາມຜິດປົກກະຕິດ້ານການກິນ;
- ກິນຢາທີ່ບັນຈຸຮໍໂມນ;
- ຄວາມເປັນ ໜຸ່ມ;
- ພະຍາດຂອງລະບົບ endocrine.
ໃນກໍລະນີຫຼາຍທີ່ສຸດ, ການເລີ່ມຕົ້ນຂອງໂລກເບົາຫວານໃນເດັກນ້ອຍແມ່ນບໍ່ສາມາດປ້ອງກັນໄດ້, ເພາະວ່າມັນສາມາດເຮັດໄດ້ໃນຜູ້ໃຫຍ່, ຍົກເວັ້ນປັດໃຈທີ່ສາມາດກະຕຸ້ນການລະເມີດຂອງທາດແປ້ງທາດແປ້ງຈາກຊີວິດ.
ອາການຂອງພະຍາດເບົາຫວານໃນເດັກ
ຄລີນິກພະຍາດໃນເດັກເກີດ ໃໝ່ ແມ່ນມີອາການດັ່ງຕໍ່ໄປນີ້:
- ການສູນເສຍນ້ໍາຫນັກທີ່ບໍ່ສາມາດອະທິບາຍໄດ້;
- ຖ່າຍເບົາເລື້ອຍໆແລະປ່ອຍປັດສະວະເປັນ ຈຳ ນວນຫຼວງຫຼາຍ;
- ກະຫາຍນ້ ຳ;
- ປັດສະວະເບົາແລະໂປ່ງໃສ;
- ຄວາມຢາກອາຫານສູງ;
- ແນວໂນ້ມທີ່ຈະເປັນຜື່ນຜ້າອ້ອມແລະຮູບລັກສະນະຂອງຕຸ່ມຜື່ນ;
- ຮູບລັກສະນະຂອງຕຸ່ມແປ້ງທີ່ໃສ່ໃນຊຸດຊັ້ນໃນແລະຜ້າອ້ອມ;
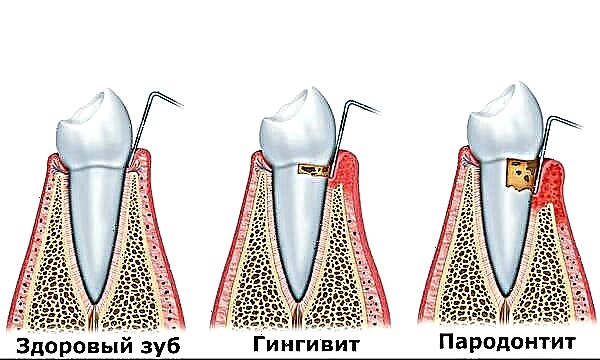
- ພະຍາດ gum;
- ງ້ວງຊຶມແລະນ້ ຳ ຕາ;
- ຄວາມອ່ອນໄຫວສູງຕໍ່ເຊື້ອໄວຣັດແລະການຕິດເຊື້ອ.
ໃນເວລາອາຍຸແກ່, ທ່ານສາມາດເອົາໃຈໃສ່ກັບສັນຍານດັ່ງກ່າວ:
- ຄວາມອິດເມື່ອຍ;
- ການປະຕິບັດທີ່ບໍ່ດີແລະການປະຕິບັດງານຂອງໂຮງຮຽນ;
- ຫຼຸດລົງ acuity ສາຍຕາ;
- ອາການງ່ວງນອນໃນຕອນກາງເວັນແລະນອນບໍ່ຫຼັບ;
- ຜິວຫນັງແຫ້ງແລະເຍື່ອເມືອກປາກ;
- ຮູບລັກສະນະຂອງຄວາມຮູ້ສຶກຂອງອາການຄັນ;
- ການເຫື່ອອອກເພີ່ມຂຶ້ນ;
- ນ້ ຳ ໜັກ;
- ອາການຄັນຄາຍ;
- ຄວາມອ່ອນໄຫວຕໍ່ການຕິດເຊື້ອຂອງເຊື້ອເຫັດແລະເຊື້ອແບັກທີເລຍ.
ການຕິດຕາມເດັກຢ່າງລະມັດລະວັງຈະຊ່ວຍໃຫ້ທ່ານສາມາດກວດພົບອາການທີ່ ໜ້າ ຕື່ນຕາຕື່ນໃຈຄັ້ງ ທຳ ອິດແລະກວດພະຍາດໃນໄລຍະຕົ້ນໆຂອງການສ້າງຕັ້ງ. ການປິ່ນປົວໃຫ້ທັນເວລາຈະຊ່ວຍປ້ອງກັນການພັດທະນາຂອງພາວະແຊກຊ້ອນແລະຮັກສາສະຫວັດດີພາບຂອງຄົນເຈັບນ້ອຍ.
ວິດີໂອຈາກດຣ Komarovsky ກ່ຽວກັບສາເຫດແລະອາການຂອງພະຍາດນ້ ຳ ຕານ:
ພາວະແຊກຊ້ອນ
ການເພີ່ມຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານໃນເລືອດ ນຳ ໄປສູ່ການພັດທະນາຂອງພາວະແຊກຊ້ອນສ້ວຍແຫຼມແລະ ຊຳ ເຮື້ອ. ຜົນສະທ້ອນທີ່ຮຸນແຮງແມ່ນເກີດຂື້ນພາຍໃນສອງສາມມື້ແລະແມ້ກະທັ້ງຊົ່ວໂມງ, ແລະໃນກໍລະນີນີ້, ຕ້ອງມີການຊ່ວຍເຫຼືອດ້ານການປິ່ນປົວສຸກເສີນ, ຖ້າບໍ່ດັ່ງນັ້ນຄວາມສ່ຽງຕໍ່ການເສຍຊີວິດຈະເພີ່ມຂື້ນ.
ອາການແຊກຊ້ອນເຫຼົ່ານີ້ລວມມີສະພາບທາງດ້ານພະຍາດດັ່ງຕໍ່ໄປນີ້:
- hyperglycemia - ເກີດຂື້ນເນື່ອງຈາກການເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍໃນລະດັບ glucose. ມີການສັງເກດເຫັນວ່າການຍ່ຽວຍາກແລະກະຫາຍນ້ ຳ ທີ່ບໍ່ສາມາດຄວບຄຸມໄດ້. ເດັກນ້ອຍຈະມີອາການງ້ວງຊຶມແລະອາລົມບໍ່ດີ. ມີການໂຈມຕີຂອງອາການປວດຮາກ, ຄວາມອ່ອນແອແມ່ນການຂະຫຍາຍຕົວ. ເດັກນ້ອຍຈົ່ມວ່າເຈັບຫົວ. ໃນອະນາຄົດ, ກຳ ມະຈອນເຕັ້ນໄວຂື້ນແລະຄວາມດັນຈະສູງຂື້ນ. ຖ້າການຊ່ວຍເຫຼືອບໍ່ໄດ້ຮັບການຕອບສະ ໜອງ ໃຫ້ທັນເວລາ, ຫຼັງຈາກນັ້ນລັດທີ່ມີລັກສະນະກ້າວ ໜ້າ ພັດທະນາ, ຫຼັງຈາກນັ້ນການສູນເສຍສະຕິກໍ່ຈະເກີດຂື້ນແລະມີສະຕິເສີຍ.
- ອາການເສີຍເມີຍຂອງ Ketoacidotic ແມ່ນສະພາບທີ່ເປັນອັນຕະລາຍ, ພ້ອມດ້ວຍການຫຼຸດລົງຂອງຄວາມກົດດັນແລະເຈັບທ້ອງ. ໃບ ໜ້າ ຂອງເດັກກາຍເປັນສີແດງ, ລີ້ນກາຍເປັນສີ raspberry ແລະກາຍເປັນເຄືອບສີຂາວ ໜາ. ມີກິ່ນອາຊິດໂຕນຈາກປາກ, ແລະເດັກອ່ອນເພຍໄວ. ການປາກເວົ້າແມ່ນຍາກ, ການຫາຍໃຈບໍ່ມີສຽງດັງ. ສະຕິກາຍເປັນເມກແລະຄວາມມືດມົວເກີດຂື້ນ.
- ອາການຂາດນ້ ຳ ຕານໃນເລືອດ - ການຫຼຸດລົງຢ່າງຫຼວງຫຼາຍໃນຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານໃນເລືອດກາຍເປັນສາເຫດຂອງການເປັນໂລກເບົາຫວານ. ສະພາບຈິດໃຈຂອງເດັກແມ່ນບໍ່ສະຖຽນລະພາບ. ລາວກາຍເປັນເຫງົາແລະເຫງົານອນ, ແລ້ວກໍ່ຕື່ນເຕັ້ນເກີນໄປ. ຄວາມຮູ້ສຶກຂອງຄວາມອຶດຫິວເພີ່ມຂື້ນ. ຜິວກາຍມີຄວາມຊຸ່ມຊື່ນ, ນັກຮຽນປຽກ, ອ່ອນເພຍ. ສະພາບການດັ່ງກ່າວສາມາດຢຸດເຊົາໄດ້ໂດຍການໃຫ້ນ້ ຳ ຫວານຄົນເຈັບຫຼືຊັອກໂກແລັດສິ້ນແລະໂທຫາລົດສຸກເສີນຢ່າງຮີບດ່ວນ, ຖ້າບໍ່ດັ່ງນັ້ນສະຖານະການທີ່ກຽມພ້ອມຈະພັດທະນາແລະເດັກຂາດສະຕິ.
ລະດັບນ້ ຳ ຕານສູງຈະປ່ຽນສ່ວນປະກອບແລະຄຸນສົມບັດຂອງເລືອດແລະເຮັດໃຫ້ເກີດຄວາມຜິດປົກກະຕິຂອງການໄຫຼວຽນຂອງເລືອດ. ເນື່ອງຈາກຄວາມອຶດຫິວອົກຊີເຈນ, ລະບົບພາຍໃນຂອງຮ່າງກາຍໄດ້ຮັບຜົນກະທົບແລະຄວາມສາມາດໃນການເຮັດວຽກຂອງອະໄວຍະວະຫຼຸດລົງ.
ການປ່ຽນແປງທາງດ້ານພະຍາດດັ່ງກ່າວພັດທະນາເປັນເວລາດົນ, ແຕ່ບໍ່ມີອາການແຊກຊ້ອນທີ່ອັນຕະລາຍໃດໆກ່ວາສະຕິ.
ມັກຈະຕໍ່ກັບຄວາມເປັນມາຂອງໂລກເບົາຫວານ, ພະຍາດດັ່ງຕໍ່ໄປນີ້ຖືກສ້າງຕັ້ງຂຶ້ນ:
- ໂຣກປອດອັກເສບແມ່ນການບາດເຈັບຂອງ ໝາກ ໄຂ່ຫຼັງທີ່ເຮັດໃຫ້ເກີດການລົ້ມເຫຼວຂອງ ໝາກ ໄຂ່ຫຼັງ. ອາການແຊກຊ້ອນທີ່ອັນຕະລາຍທີ່ເປັນໄພຂົ່ມຂູ່ຕໍ່ຊີວິດຂອງຄົນເຈັບແລະຮຽກຮ້ອງໃຫ້ມີການປ່ຽນຖ່າຍອະໄວຍະວະທີ່ຖືກກະທົບ.
- ໂລກຂໍ້ອັກເສບ
 - ປະກອບດ້ວຍຄວາມບໍ່ສະຖຽນລະພາບທາງດ້ານອາລົມແລະໂດຍບໍ່ມີການປິ່ນປົວຢ່າງທັນເວລາເຮັດໃຫ້ເກີດຄວາມຜິດປົກກະຕິທາງຈິດ.
- ປະກອບດ້ວຍຄວາມບໍ່ສະຖຽນລະພາບທາງດ້ານອາລົມແລະໂດຍບໍ່ມີການປິ່ນປົວຢ່າງທັນເວລາເຮັດໃຫ້ເກີດຄວາມຜິດປົກກະຕິທາງຈິດ. - ໂຣກ Ophthalmopathy - ເຮັດໃຫ້ເກີດຄວາມເສຍຫາຍຕໍ່ເສັ້ນປະສາດແລະເສັ້ນເລືອດຂອງຕາ, ເຊິ່ງກະຕຸ້ນໃຫ້ເປັນໂຣກຕາຕໍ້, strabismus, ແລະຄວາມບົກຜ່ອງດ້ານສາຍຕາ. ອັນຕະລາຍຕົ້ນຕໍແມ່ນຄວາມເປັນໄປໄດ້ສູງຂອງການຢ່ອນຫຼັງ, ເຊິ່ງຈະພາໃຫ້ຕາບອດ.
- ໂລກຂໍ້ອັກເສບ Arthropathy - ເປັນຜົນມາຈາກການມີອາການແຊກຊ້ອນ, ການເຄື່ອນທີ່ຂອງຂໍ້ຕໍ່ຈະຖືກກະທົບແລະໂຣກອາການເຈັບປວດທີ່ອອກສຽງກໍ່ຈະເກີດຂື້ນ.
- ໂຣກ neuropathy - ໃນກໍລະນີນີ້, ລະບົບປະສາດປະສົບກັບຄວາມຫຍຸ້ງຍາກ. ອາການເຈັບແລະມຶນຢູ່ໃນຂາ, ຄວາມອ່ອນໄຫວຫຼຸດລົງຂອງແຂນຂາອາດຈະຖືກສັງເກດເຫັນ. ຄວາມຜິດປົກກະຕິຂອງລະບົບຍ່ອຍອາຫານແລະລະບົບຫຼອດເລືອດຫົວໃຈເກີດຂື້ນ.
ຄວາມເປັນໄປໄດ້ຂອງອາການແຊກຊ້ອນແລະຄວາມຮຸນແຮງຂອງຜົນສະທ້ອນແມ່ນຂື້ນກັບວ່າການຮັກສາເບົາຫວານໄດ້ຮັບການປິ່ນປົວແລະຖືກຄັດເລືອກໃຫ້ດີເທົ່າໃດ. ດີກວ່າທາດນ້ ຳ ຕານໃນຮ່າງກາຍຈະໄດ້ຮັບການຊົດເຊີຍ, ມັນກໍ່ຄືການຫຼຸດຜ່ອນຄວາມເສຍຫາຍຂອງອະໄວຍະວະພາຍໃນແລະປ້ອງກັນການພັດທະນາຂອງສະມອງ.
ການວິນິດໄສ
ຂະບວນການພະຍາບານແມ່ນມີຄວາມ ສຳ ຄັນຫຼາຍໃນໄລຍະເລີ່ມຕົ້ນຂອງການບົ່ງມະຕິໂຣກເບົາຫວານໃນເດັກນ້ອຍ.
ພະຍາບານຊ່ວຍໃນການເກັບ ກຳ ຂໍ້ມູນທີ່ ຈຳ ເປັນເພື່ອສ້າງພາບທີ່ຈະແຈ້ງກ່ຽວກັບສາເຫດທີ່ເປັນໄປໄດ້ຂອງພະຍາດ, ມີສ່ວນຮ່ວມໃນການກະກຽມຄົນເຈັບຂະ ໜາດ ນ້ອຍ ສຳ ລັບການສຶກສາຫ້ອງທົດລອງແລະເຄື່ອງມື, ແລະໃຫ້ການດູແລພະຍາບານໃນໄລຍະການປິ່ນປົວຢູ່ໂຮງ ໝໍ ແລະຢູ່ເຮືອນ.
ນາງພະຍາບານພົບເຫັນຈາກພໍ່ແມ່ກ່ຽວກັບພະຍາດທີ່ຕິດເຊື້ອແລະໂຣກກ່ອນ ໜ້າ ນີ້ໃນເດັກ, ກ່ຽວກັບການມີໂຣກເບົາຫວານທີ່ບົ່ງມະຕິຢູ່ໃນພວກເຂົາຫລືຂອງຄົນຕໍ່ໄປ. ລາວຮຽນຮູ້ກ່ຽວກັບການຮ້ອງທຸກ, ຄຸນລັກສະນະຕ່າງໆຂອງການເຮັດວຽກປະ ຈຳ ວັນຂອງເດັກແລະໂພຊະນາການຂອງລາວ. ມັນກວດກາສະພາບຮ່າງກາຍຂອງຄົນເຈັບ, ປະເມີນສະພາບຂອງຜິວ ໜັງ ແລະເຫືອກ, ວັດແທກຄວາມດັນແລະນ້ ຳ ໜັກ.
ຂັ້ນຕອນຕໍ່ໄປແມ່ນການ ດຳ ເນີນການກວດວິນິດໄສ:
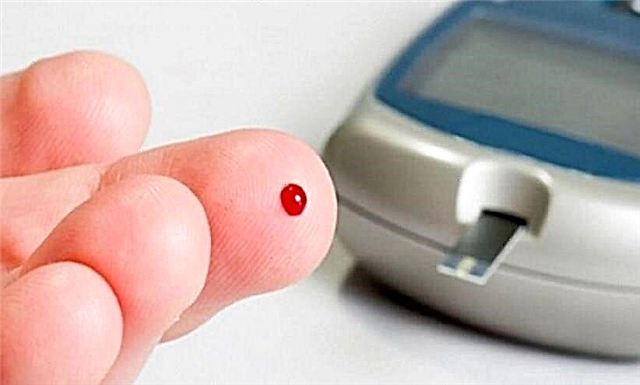
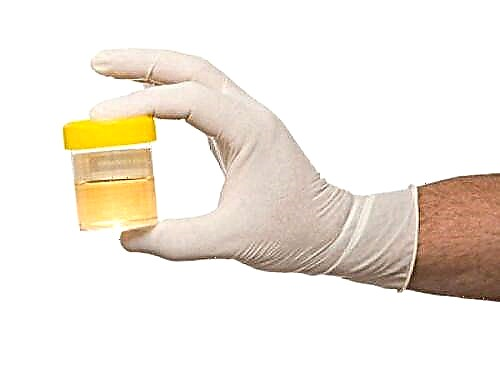
- ການວິເຄາະທາງຄລີນິກທົ່ວໄປກ່ຽວກັບປັດສະວະແລະເລືອດ.
- ກວດເລືອດ ສຳ ລັບນ້ ຳ ຕານ. ເກີນ 5.5 mmol / L ຢືນຢັນການບົ່ງມະຕິ.
- ການທົດສອບຄວາມທົນທານຂອງນ້ ຳ ຕານ. ການກວດເລືອດສອງຄັ້ງແມ່ນປະຕິບັດ, ໃນກະເພາະອາຫານຫວ່າງເປົ່າແລະສອງສາມຊົ່ວໂມງຫຼັງຈາກຄົນເຈັບໄດ້ຮັບການແກ້ໄຂບັນຫານ້ ຳ ຕານ. ລະດັບນໍ້າຕານສູງກວ່າ 11 mmol / L ສະແດງວ່າເປັນພະຍາດເບົາຫວານ.
- ກວດເລືອດ ສຳ ລັບ insulin ແລະ hemoglobin glycosylated. ອັດຕາ insulin ສູງສະແດງເຖິງການເກີດຂື້ນຂອງ 2 ປະເພດຂອງພະຍາດ.
- ການກວດກາພະຍາດຂອງຕ່ອມໃຕ້ສະຫມອງ. ຊ່ວຍໃຫ້ທ່ານສາມາດປະເມີນສະພາບຂອງອະໄວຍະວະແລະກວດພົບເນື້ອທີ່ທີ່ຖືກ ທຳ ລາຍຂອງຕ່ອມ.

ການມີສ່ວນປະກອບຂອງພູມຕ້ານທານກັບອິນຊູລິນ, tyrosine phosphatase ຫຼື glutamate decarboxylase ໃນເລືອດປະສົມປະສານກັບຂໍ້ມູນກ່ຽວກັບການ ທຳ ລາຍຂອງພະຍາດເບົາຫວານຢືນຢັນພະຍາດເບົາຫວານປະເພດ 1.
ການ ບຳ ບັດ
ຂໍ້ສະ ເໜີ ແນະທາງຄລີນິກ ສຳ ລັບພະຍາດເບົາຫວານໃນເດັກແມ່ນຂື້ນກັບປະເພດພະຍາດທີ່ກວດພົບ.
ຈຸດປິ່ນປົວທີ່ ສຳ ຄັນແມ່ນ:
- ການປິ່ນປົວດ້ວຍຢາ;
- ອາຫານການກິນ;
- ການເພີ່ມຂື້ນຂອງການອອກ ກຳ ລັງກາຍ;
- ການ ບຳ ບັດຮ່າງກາຍ.
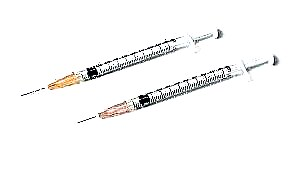
 ດ້ວຍພະຍາດທາງດ້ານປະເພດ 1, ການປິ່ນປົວດ້ວຍອິນຊູລິນແມ່ນພື້ນຖານຂອງການປິ່ນປົວ. ການສັກຢາແມ່ນເຮັດພາຍໃຕ້ຜິວ ໜັງ ດ້ວຍເຂັມຂັດອິນຊູລິນຫຼືປັ.ມ. ຜິວຫນັງໄດ້ຖືກອະນາໄມລ່ວງຫນ້າດ້ວຍການກຽມພ້ອມທີ່ມີທາດເຫຼົ້າ.
ດ້ວຍພະຍາດທາງດ້ານປະເພດ 1, ການປິ່ນປົວດ້ວຍອິນຊູລິນແມ່ນພື້ນຖານຂອງການປິ່ນປົວ. ການສັກຢາແມ່ນເຮັດພາຍໃຕ້ຜິວ ໜັງ ດ້ວຍເຂັມຂັດອິນຊູລິນຫຼືປັ.ມ. ຜິວຫນັງໄດ້ຖືກອະນາໄມລ່ວງຫນ້າດ້ວຍການກຽມພ້ອມທີ່ມີທາດເຫຼົ້າ.
ຮໍໂມນຕ້ອງໄດ້ຮັບການຄຸ້ມຄອງຊ້າແລະມັນ ຈຳ ເປັນທີ່ຈະຕ້ອງປ່ຽນສະຖານທີ່ສັກຢາ, ຫລີກລ້ຽງການເຂົ້າໄປໃນບໍລິເວນດຽວກັນຂອງຮ່າງກາຍ.
ການສັກຢາສາມາດເຮັດໄດ້ໃນບໍລິເວນພັບ, ບໍລິເວນອ້ອມແອ້ມ, ຢູ່ບໍລິເວນກົກຂາ, ແຂນແລະແຂນ.
ທ່ານ ໝໍ ຄິດໄລ່ປະລິມານແລະ ຈຳ ນວນຢາສັກປະ ຈຳ ວັນ, ແລະຕາຕະລາງການບໍລິຫານອິນຊູລິນຕ້ອງໄດ້ຮັບການປະຕິບັດຢ່າງເຂັ້ມງວດ.
ນອກຈາກນັ້ນ, ຢາດັ່ງກ່າວສາມາດຖືກ ກຳ ນົດ:
- ຕົວແທນຫຼຸດນໍ້າຕານ;
- anabolic steroids;
- ຢາຕ້ານການອັກເສບແລະຢາຕ້ານເຊື້ອ;
- ຕົວແທນການຫຼຸດຜ່ອນຄວາມກົດດັນ;
- sulfonylurea ການກະກຽມ;
- ສະລັບສັບຊ້ອນຂອງວິຕາມິນ.
ຂັ້ນຕອນທາງດ້ານຮ່າງກາຍແມ່ນຖືກປະຕິບັດ:
- electrophoresis;
- ການຝັງເຂັມ;
- ການປິ່ນປົວດ້ວຍແມ່ເຫຼັກ;
- ການກະຕຸ້ນໄຟຟ້າ;
- ນວດ.
ການປະຕິບັດຕາມອາຫານແມ່ນຄວາມຕ້ອງການຂອງຊີວິດຂອງຄົນເຈັບຂະ ໜາດ ນ້ອຍ.
ຫຼັກການຫຼັກຂອງອາຫານມີດັ່ງນີ້:
- ອາຫານຫລັກແລະອາຫານຫວ່າງ 3 ຄາບປະ ຈຳ ວັນ;
- ທາດແປ້ງສ່ວນໃຫຍ່ແມ່ນເກີດຂື້ນໃນເຄິ່ງ ທຳ ອິດຂອງມື້;
- ລົບລ້າງນ້ ຳ ຕານຢ່າງສົມບູນແລະປ່ຽນແທນດ້ວຍນ້ ຳ ຫວານ ທຳ ມະຊາດ;
- ປະຕິເສດທີ່ຈະກິນອາຫານທີ່ມີຄາໂບໄຮເດຣດ, ເຂົ້າ ໜົມ ຫວານແລະອາຫານທີ່ມີໄຂມັນ;
- ເອົາເຂົ້າ ໜົມ ແລະເຂົ້າ ໜົມ ປັງຈາກແປ້ງສາລີອອກຈາກອາຫານ;
- ຈຳ ກັດການຮັບ ໝາກ ໄມ້ຫວານ;
- ແນະ ນຳ ຜັກຂຽວສົດ, ຜັກ, ໝາກ ນາວແລະ ໝາກ ໄມ້ທີ່ບໍ່ມີສີສົ້ມເຂົ້າໃນອາຫານ;
- ທົດແທນເຂົ້າຈີ່ຂາວດ້ວຍແປ້ງ rye ຫຼືແປ້ງເມັດພືດທັງ ໝົດ;
- ຊີ້ນ, ປາແລະຜະລິດຕະພັນນົມຄວນຈະມີໄຂມັນຕໍ່າ;
- ຈຳ ກັດເກືອ, ເຄື່ອງເທດແລະເຄື່ອງເທດຮ້ອນໃນອາຫານ;
- ດື່ມນ້ ຳ ບໍລິສຸດປະ ຈຳ ວັນທີ່ ຈຳ ເປັນເພື່ອຮັກສາຄວາມສົມດຸນຂອງນ້ ຳ, ໃນອັດຕາ 30 ມລຕໍ່ກິໂລຂອງນ້ ຳ ໜັກ.
ໂພຊະນາການດ້ານໂພຊະນາການຄວນຈະກາຍເປັນວິຖີຊີວິດແລະມັນ ຈຳ ເປັນທີ່ຈະຕ້ອງຍຶດ ໝັ້ນ ຢູ່ສະ ເໝີ. ເດັກທີ່ໃຫຍ່ກວ່າຈະຕ້ອງໄດ້ຮັບການຝຶກອົບຮົມທັກສະໃນການຄິດໄລ່ XE (ຫົວ ໜ່ວຍ ເຂົ້າຈີ່) ແລະຈັບເຂັມເຂັມອິນຊູລິນຫຼືເຂັມສັກຢາ.
ພຽງແຕ່ໃນກໍລະນີນີ້, ທ່ານສາມາດຮັກສາລະດັບນໍ້າຕານໃນ plasma ໃນເລືອດທີ່ປະສົບຜົນ ສຳ ເລັດແລະນັບວ່າສຸຂະພາບຂອງເດັກ.
ວີດີໂອຈາກແມ່ຂອງເດັກທີ່ເປັນໂຣກເບົາຫວານ:
ການພະຍາກອນແລະການປ້ອງກັນ
ສາມາດເຮັດຫຍັງໄດ້ເພື່ອປ້ອງກັນໂຣກເບົາຫວານ? ແຕ່ໂຊກບໍ່ດີ, ເກືອບບໍ່ມີຫຍັງເລີຍຖ້າວ່າພະຍາດດັ່ງກ່າວເກີດຈາກ ກຳ ມະພັນ.
ມີຫລາຍມາດຕະການປ້ອງກັນ, ການ ນຳ ໃຊ້ມັນຈະຊ່ວຍຫລຸດຜ່ອນປັດໃຈສ່ຽງເທົ່ານັ້ນ, ນັ້ນກໍ່ຄືການຫຼຸດຜ່ອນຄວາມເປັນໄປໄດ້ຂອງໂຣກ endocrine ແລະປົກປ້ອງເດັກຈາກໂຣກນີ້:
- ປົກປ້ອງເດັກນ້ອຍຈາກສະຖານະການທີ່ມີຄວາມກົດດັນ;
- ການໃຊ້ຢາໃດ ໜຶ່ງ, ໂດຍສະເພາະຮໍໂມນ, ຄວນໃຫ້ໂດຍແພດ ໝໍ ເທົ່ານັ້ນ;
- ເດັກເກີດ ໃໝ່ ຄວນໄດ້ຮັບການລ້ຽງລູກດ້ວຍນົມແມ່;
- ເດັກນ້ອຍທີ່ມີອາຍຸຫຼາຍກວ່າຄວນປະຕິບັດຕາມຫຼັກການຂອງໂພຊະນາການທີ່ ເໝາະ ສົມ, ບໍ່ໃຫ້ສວຍໃຊ້ເຂົ້າ ໜົມ ຫວານແລະເຄື່ອງດື່ມ;
- ຕິດຕາມນ້ ຳ ໜັກ ຂອງເດັກ, ປ້ອງກັນການພັດທະນາຂອງໂລກອ້ວນ;
- ດຳ ເນີນການກວດກາປະ ຈຳ ທຸກໆ 6 ເດືອນ;
- ຮັກສາພະຍາດອັກເສບແລະຕິດເຊື້ອໃຫ້ທັນເວລາ;
- ສະຫນອງກິດຈະກໍາທາງດ້ານຮ່າງກາຍທີ່ມີປະຈໍາວັນ.
ພະຍາດເບົາຫວານສາມາດຮັກສາໄດ້ບໍ? ແຕ່ໂຊກບໍ່ດີ, ພະຍາດດັ່ງກ່າວແມ່ນປິ່ນປົວບໍ່ໄດ້. ມີໂລກເບົາຫວານຊະນິດທີ 2, ການແກ້ໄຂດົນນານສາມາດບັນລຸໄດ້ແລະຄວາມຕ້ອງການຂອງຢາທີ່ມີທາດ ນຳ ້ຕານແມ່ນສາມາດຫຼຸດລົງໄດ້, ແຕ່ຕ້ອງມີອາຫານທີ່ເຂັ້ມງວດແລະອອກ ກຳ ລັງກາຍທີ່ສົມເຫດສົມຜົນ.
ການປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ຂອງທ່ານ ໝໍ ທັງ ໝົດ ແລະທັດສະນະຄະຕິໃນທາງບວກຊ່ວຍໃຫ້ເດັກທີ່ເປັນໂລກເບົາຫວານ ນຳ ໄປສູ່ການ ດຳ ລົງຊີວິດຕາມປົກກະຕິ, ເຕີບໃຫຍ່, ພັດທະນາ, ຮຽນຮູ້ແລະປະຕິບັດຕົວຈິງບໍ່ແຕກຕ່າງຈາກ ໝູ່ ຂອງລາວ.

 ມັນພັດທະນາເປັນຜົນມາຈາກການ ທຳ ລາຍເນື້ອເຍື່ອຂອງ pancreatic ທີ່ຮັບຜິດຊອບຕໍ່ການຜະລິດອິນຊູລິນ. ດັ່ງນັ້ນ, ຈຳ ນວນຮໍໂມນທີ່ບໍ່ພຽງພໍຈະຖືກຜະລິດແລະລະດັບຂອງທາດນ້ ຳ ຕານໃນ plasma ໃນເລືອດກໍ່ເລີ່ມເພີ່ມຂື້ນ. ພະຍາດເບົາຫວານປະເພດ 1 ແມ່ນພະຍາດເກີດມາແຕ່ເກີດແລະສ່ວນໃຫຍ່ແມ່ນກວດພົບໃນເດັກນ້ອຍແລະໄວລຸ້ນຕັ້ງແຕ່ເກີດຮອດອາຍຸ 12 ປີ.
ມັນພັດທະນາເປັນຜົນມາຈາກການ ທຳ ລາຍເນື້ອເຍື່ອຂອງ pancreatic ທີ່ຮັບຜິດຊອບຕໍ່ການຜະລິດອິນຊູລິນ. ດັ່ງນັ້ນ, ຈຳ ນວນຮໍໂມນທີ່ບໍ່ພຽງພໍຈະຖືກຜະລິດແລະລະດັບຂອງທາດນ້ ຳ ຕານໃນ plasma ໃນເລືອດກໍ່ເລີ່ມເພີ່ມຂື້ນ. ພະຍາດເບົາຫວານປະເພດ 1 ແມ່ນພະຍາດເກີດມາແຕ່ເກີດແລະສ່ວນໃຫຍ່ແມ່ນກວດພົບໃນເດັກນ້ອຍແລະໄວລຸ້ນຕັ້ງແຕ່ເກີດຮອດອາຍຸ 12 ປີ.
 - ປະກອບດ້ວຍຄວາມບໍ່ສະຖຽນລະພາບທາງດ້ານອາລົມແລະໂດຍບໍ່ມີການປິ່ນປົວຢ່າງທັນເວລາເຮັດໃຫ້ເກີດຄວາມຜິດປົກກະຕິທາງຈິດ.
- ປະກອບດ້ວຍຄວາມບໍ່ສະຖຽນລະພາບທາງດ້ານອາລົມແລະໂດຍບໍ່ມີການປິ່ນປົວຢ່າງທັນເວລາເຮັດໃຫ້ເກີດຄວາມຜິດປົກກະຕິທາງຈິດ.