ບົດຂຽນນີ້ຈະເວົ້າເຖິງລາຍລະອຽດກ່ຽວກັບວິທີການປະຕິບັດຖ້າແມ່ຍິງໄດ້ຖືກກວດພົບວ່າເປັນໂຣກເບົາຫວານກ່ອນຖືພາ. ຖ້າພົບວ່າລະດັບນ້ ຳ ຕານໃນເລືອດທີ່ສູງຂື້ນຈະຖືກກວດພົບແລ້ວໃນລະຫວ່າງການຖືພາ, ຫຼັງຈາກນັ້ນ, ນີ້ເອີ້ນວ່າພະຍາດເບົາຫວານໃນທ້ອງ. ພະຍາດເບົາຫວານຊະນິດ 1 ຫຼື 2, ຕາມກົດລະບຽບ, ບໍ່ແມ່ນການບົ່ງມະຕິໃນການເປັນແມ່, ແຕ່ມີຄວາມສ່ຽງເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍ ສຳ ລັບທັງແມ່ຍິງແລະລູກໃນທ້ອງ.
ວິທີທີ່ດີທີ່ສຸດໃນການປ້ອງກັນອາການແຊກຊ້ອນຈາກໂລກເບົາຫວານໃນແມ່ຍິງຖືພາແມ່ນໂດຍການຕິດຕາມກວດກາລະດັບນໍ້າຕານໃນເລືອດຂອງທ່ານຢ່າງເຂັ້ມງວດ
ພະຍາດເບົາຫວານໃນການຖືພາຕ້ອງການຄວາມເອົາໃຈໃສ່ຈາກແພດ ໝໍ. ແມ່ຍິງຖືພາທີ່ເປັນໂລກເບົາຫວານແມ່ນຢູ່ພາຍໃຕ້ການຄວບຄຸມຂອງທ່ານ ໝໍ ຊ່ຽວຊານດ້ານການເປັນພະຍາດມະເລັງ. ຖ້າມີຄວາມ ຈຳ ເປັນ, ພວກເຂົາກໍ່ຫັນໄປຫາຜູ້ຊ່ຽວຊານດ້ານແຄບ: ນັກຊ່ຽວຊານດ້ານຕາຕໍ້ (ຕາ), ພະຍາດ nephrologist (ຫມາກໄຂ່ຫຼັງ), ແພດຫົວໃຈ (ຫົວໃຈ) ແລະອື່ນໆ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ມາດຕະການຕົ້ນຕໍແມ່ນເພື່ອສະ ໜັບ ສະ ໜູນ ລະດັບນ້ ຳ ຕານໃນເລືອດໃກ້ກັບສະພາບປົກກະຕິເຊິ່ງຄົນເຈັບເອງກໍ່ປະຕິບັດ.
ມັນເປັນສິ່ງທີ່ດີທີ່ຈະຊົດເຊີຍເບົາຫວານ, ນັ້ນແມ່ນ, ເພື່ອຮັບປະກັນວ່າທາດນ້ ຳ ຕານໃນເລືອດເກືອບຄືກັບຄົນທີ່ມີສຸຂະພາບແຂງແຮງ - ນີ້ແມ່ນສິ່ງ ສຳ ຄັນທີ່ຕ້ອງໄດ້ເຮັດເພື່ອໃຫ້ເກີດລູກເປັນປົກກະຕິແລະຮັກສາສຸຂະພາບຂອງແມ່ຍິງ. ຄຸນຄ່າຂອງທາດ ນຳ ້ຕານໃນເລືອດໄດ້ໃກ້ຊິດກັບການເລືອກທີ່ດີທີ່ສຸດ, ຄວາມເປັນໄປໄດ້ຂອງບັນຫາໃນຊ່ວງທຸກຂັ້ນຕອນຂອງການຖືພາ, ນັບຕັ້ງແຕ່ການເກີດລູກກັບການເກີດລູກ.
ຮຽນຮູ້ຈາກນາງ:
- ການປ່ຽນແປງຂອງຄວາມຕ້ອງການນ້ ຳ ຕານໃນເລືອດແລະອິນຊູລິນໃນຊັ້ນ I, II, ແລະ III ແມ່ນແນວໃດ.
- ການກະກຽມ ສຳ ລັບການເກີດລູກເພື່ອບໍ່ໃຫ້ມີໂລກເອດສ໌ໃນເລືອດແລະທຸກຢ່າງຈະດີ.
- ຜົນກະທົບຂອງການລ້ຽງລູກດ້ວຍນໍ້ານົມໃນນໍ້າຕານໃນເລືອດໃນແມ່ຍິງ.
ການປະເມີນຄວາມສ່ຽງແລະ contraindications ສໍາລັບການຖືພາກັບພະຍາດເບົາຫວານ
ແມ່ຍິງທີ່ເປັນໂຣກເບົາຫວານຊະນິດ 1 ຫລືຊະນິດທີ 2 ຄວນໄດ້ຮັບການກວດສອບໂດຍແພດຜ່າຕັດ - gynecologist, endocrinologist ແລະຜູ້ຊ່ຽວຊານດ້ານການແພດທົ່ວໄປໃນຂັ້ນຕອນຂອງການວາງແຜນການຖືພາ. ໃນເວລາດຽວກັນ, ສະພາບຂອງຄົນເຈັບ, ຄວາມເປັນໄປໄດ້ຂອງຜົນໄດ້ຮັບຂອງການຖືພາທີ່ເອື້ອອໍານວຍ, ແລະຄວາມສ່ຽງທີ່ການທ່າທາງຈະເລັ່ງການພັດທະນາຂອງໂຣກເບົາຫວານຈະຖືກປະເມີນ.
ແມ່ຍິງທີ່ເປັນໂລກເບົາຫວານ ຈຳ ເປັນຕ້ອງກວດຫຍັງແດ່ໃນຂັ້ນຕອນຂອງການປະເມີນຄວາມເປັນໄປໄດ້ຂອງຜົນ ສຳ ເລັດຂອງການຖືພາ:
- ເຮັດການກວດເລືອດ ສຳ ລັບ hemoglobin glycated.
- ວັດແທກລະດັບນ້ ຳ ຕານໃນເລືອດໂດຍບໍ່ເສຍຄ່າດ້ວຍເຂົ້າ ໜຽວ 5-7 ເທື່ອຕໍ່ມື້.
- ວັດແທກຄວາມດັນເລືອດຢູ່ເຮືອນດ້ວຍເຄື່ອງກວດຄວາມດັນເລືອດ, ແລະຍັງສາມາດ ກຳ ນົດວ່າມີການຕິດຕາມທາງເສັ້ນເລືອດ. ນີ້ແມ່ນການຫຼຸດລົງຢ່າງຫຼວງຫຼາຍຂອງຄວາມດັນເລືອດ, ເຊິ່ງສະແດງອອກໂດຍຄວາມຮູ້ສຶກຂອງວິນຫົວເມື່ອມີການຂື້ນສູງຈາກທ່ານັ່ງຫຼືທ່ານອນ.
- ເຮັດການກວດເພື່ອກວດ ໝາກ ໄຂ່ຫຼັງຂອງທ່ານ. ເກັບ ກຳ ຂໍ້ປັດສະວະປະ ຈຳ ວັນເພື່ອ ກຳ ນົດການ ກຳ ຈັດຂີ້ເຫຍື່ອ creatinine ແລະທາດໂປຼຕີນ. ເຮັດການກວດເລືອດ ສຳ ລັບ plasma creatinine ແລະທາດໄນໂຕຣເຈນ.
- ຖ້າພົບເຫັນໂປຣຕີນຢູ່ໃນນໍ້າຍ່ຽວ, ໃຫ້ກວດຫາການຕິດເຊື້ອທາງເດີນປັດສະວະ.
- ກວດເບິ່ງກັບນັກຊ່ຽວຊານດ້ານໂອຕາສາດເພື່ອປະເມີນສະພາບຂອງເຮືອ ລຳ. ມັນເປັນຄວາມປາຖະຫນາທີ່ວ່າຄໍາອະທິບາຍຕົວຫນັງສືຂອງເງິນແມ່ນປະກອບດ້ວຍການຖ່າຍຮູບສີ. ພວກເຂົາຈະຊ່ວຍໃນການປຽບທຽບແລະປະເມີນການປ່ຽນແປງໃນໄລຍະການກວດກາຄັ້ງຕໍ່ໄປ.
- ຖ້າແມ່ຍິງທີ່ເປັນໂລກເບົາຫວານຮອດອາຍຸ 35 ປີ, ປະສົບກັບໂລກຄວາມດັນໂລຫິດແດງ, ໂລກປະສາດໄຂມັນ, ໂລກອ້ວນ, ໂລກໄຂມັນໃນເລືອດສູງ, ມີບັນຫາກ່ຽວກັບເສັ້ນປະສາດຂ້າງນອກ, ຫຼັງຈາກນັ້ນທ່ານ ຈຳ ເປັນຕ້ອງຜ່ານ ECG.
- ຖ້າ ECG ສະແດງໃຫ້ເຫັນພະຍາດຫຼືມີອາການຂອງພະຍາດຫົວໃຈຫຼອດເລືອດ, ຫຼັງຈາກນັ້ນຄວນແນະ ນຳ ໃຫ້ສຶກສາດ້ວຍການໂຫຼດ.
- ຖືກກວດຫາອາການຂອງໂຣກປະສາດສ່ວນປະກອບ. ກວດກາເບິ່ງຄວາມອ່ອນໄຫວ, ຄວາມເຈັບປວດ, ອຸນຫະພູມແລະການສັ່ນສະເທືອນຂອງຈຸດປະສາດຂອງເສັ້ນປະສາດ, ໂດຍສະເພາະຢູ່ຂາແລະຕີນ
- ກວດເບິ່ງວ່າໂຣກ neuropathy ອັດຕະໂນມັດໄດ້ພັດທະນາ: ເສັ້ນເລືອດຫົວໃຈ, ກະເພາະລໍາໄສ້, urogenital ແລະຮູບແບບອື່ນໆ.
- ປະເມີນແນວໂນ້ມຂອງທ່ານຕໍ່ການເປັນໂລກເບົາຫວານ. ບັນດາກໍລະນີຂອງການເປັນໂລກເບົາຫວານມັກຈະເກີດຂື້ນບໍ? ມັນ ໜັກ ເທົ່າໃດ? ອາການປົກກະຕິແມ່ນຫຍັງ?
- ກວດຫາພະຍາດເບົາຫວານກ່ຽວກັບໂຣກເສັ້ນເລືອດອັກເສບ
- ເຮັດການກວດເລືອດ ສຳ ລັບຮໍໂມນ thyroid: ຮໍໂມນກະຕຸ້ນ thyroid (TSH) ແລະ thyroxine ຟຣີ (T4 ຟຣີ).
ນັບຕັ້ງແຕ່ປີ 1965, ການຈັດປະເພດທີ່ພັດທະນາໂດຍນັກວິສະວະ ກຳ ດ້ານສຸຂະພາບດ້ານສັດຕະວະແພດອາເມລິກາ R. White ໄດ້ຖືກ ນຳ ໃຊ້ເພື່ອປະເມີນຄວາມສ່ຽງຂອງການຜິດປົກກະຕິໃນຮ່າງກາຍຂອງລູກໃນທ້ອງ. ຄວາມສ່ຽງແມ່ນຂື້ນກັບ:
- ໄລຍະເວລາຂອງໂລກເບົາຫວານໃນແມ່ຍິງ;
- ພະຍາດດັ່ງກ່າວເລີ່ມຕົ້ນອາຍຸເທົ່າໃດ;
- ພະຍາດເບົາຫວານມີອາການແຊກຊ້ອນຫຍັງແດ່.
ລະດັບຄວາມສ່ຽງຂອງໂລກເບົາຫວານໃນແມ່ຍິງຖືພາອີງຕາມ P. White
| ຊັ້ນ | ອາຍຸຂອງການສະແດງອອກຄັ້ງ ທຳ ອິດຂອງໂລກເບົາຫວານ, ປີ | ໄລຍະເວລາຂອງໂລກເບົາຫວານ, ປີ | ພາວະແຊກຊ້ອນ | ການປິ່ນປົວດ້ວຍ Insulin |
|---|---|---|---|---|
| ກ | ໃດໆ | ເລີ່ມຕົ້ນໃນລະຫວ່າງການຖືພາ | ບໍ່ | ບໍ່ |
| ຂ | 20 | < 10 | ບໍ່ | + |
| ຄ | 10-20 | 10-19 | ບໍ່ | + |
| ດ | < 10 | 20 | Retinopathy | + |
| ສ | ໃດໆ | ໃດໆ | DR, DN | + |
| ຮ | ໃດໆ | ໃດໆ | F + ພະຍາດຫຼອດເລືອດໃນຫົວໃຈ | + |
| RF | ໃດໆ | ໃດໆ | ຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງຊໍາເຮື້ອ | + |
ໝາຍ ເຫດ:
- DR - ໂຣກໂຣກເບົາຫວານ; DN - ໂຣກ nephropathy ພະຍາດເບົາຫວານ; CHD - ໂຣກຫົວໃຈວາຍ; CRF - ຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງຊໍາເຮື້ອ.
- ຊັ້ນ A - ຄວາມສ່ຽງຕໍ່າທີ່ສຸດຂອງການເກີດອາການແຊກຊ້ອນ, ລະດັບ RF - ການຄາດຄະເນທີ່ບໍ່ເອື້ອ ອຳ ນວຍທີ່ສຸດຂອງຜົນໄດ້ຮັບຂອງການຖືພາ.
ການຈັດປະເພດນີ້ແມ່ນດີ ສຳ ລັບທ່ານ ໝໍ ແລະຜູ້ຍິງທີ່ເປັນໂລກເບົາຫວານປະເພດ 1 ຫລືປະເພດ 2 ທີ່ ກຳ ລັງວາງແຜນການຖືພາ.
ຄວາມສ່ຽງຂອງພະຍາດເບົາຫວານທີ່ຖືພາ ສຳ ລັບແມ່ແລະລູກໃນທ້ອງແມ່ນຫຍັງ
| ຄວາມສ່ຽງ ສຳ ລັບແມ່ທີ່ເປັນໂລກເບົາຫວານ | ສ່ຽງຕໍ່ການເກີດລູກ / ເດັກນ້ອຍ |
|---|---|
|
|
ຄວາມສ່ຽງຂອງການເປັນໂລກເບົາຫວານປະເພດ 1 ໃນຊ່ວງຊີວິດຂອງເດັກແມ່ນ:
- ປະມານ 1-1,5% - ເປັນພະຍາດເບົາຫວານປະເພດ 1 ໃນແມ່;
- ປະມານ 5-6% - ມີໂຣກເບົາຫວານປະເພດ 1 ໃນພໍ່;
- ຫຼາຍກວ່າ 30% - ຖ້າເປັນໂຣກເບົາຫວານຊະນິດ 1 ໃນພໍ່ແມ່ທັງສອງ.
ແມ່ຍິງແລະທ່ານ ໝໍ ທີ່ປຶກສາລາວໃນຂັ້ນຕອນຂອງການວາງແຜນການຖືພາຄວນໄດ້ຮັບ ຄຳ ຕອບທີ່ມີການປະເມີນຜົນຕໍ່ ຄຳ ຖາມດັ່ງນີ້:
- ໂຣກເບົາຫວານຈະສົ່ງຜົນກະທົບຕໍ່ການຖືພາແລະສຸຂະພາບຂອງເດັກແນວໃດ? ມີໂອກາດຫຍັງໃນການຖືພາແລະມີລູກທີ່ມີສຸຂະພາບແຂງແຮງ?
- ການຖືພາຈະສົ່ງຜົນກະທົບຕໍ່ໂຣກເບົາຫວານແນວໃດ? ມັນກະຕຸ້ນການພັດທະນາທີ່ເລັ່ງຂື້ນຂອງພາວະແຊກຊ້ອນອັນຕະລາຍຂອງມັນບໍ?
ການຄຸມ ກຳ ເນີດ ສຳ ລັບການຖືພາໃນແມ່ຍິງທີ່ເປັນໂລກເບົາຫວານ:
- ພະຍາດ nephropathy ຮ້າຍແຮງ (serum creatinine> 120 μmol / L, ອັດຕາການກັ່ນຕອງຂອງ glomerular 2 g / ມື້);
- ຄວາມດັນເລືອດສູງທີ່ບໍ່ສາມາດຄວບຄຸມໄດ້, ເຊັ່ນ: ຄວາມດັນເລືອດສູງກວ່າ 130-80 ມມ RT. ສິນລະປະ, ເຖິງວ່າຈະມີຄວາມຈິງທີ່ວ່າແມ່ຍິງກິນຢາປິ່ນປົວໂຣກ hypertension;
- retinopathy proliferative ແລະ maculopathy, ກ່ອນທີ່ຈະ coagulation retinal laser;
- ພະຍາດເສັ້ນເລືອດຫົວໃຈ, pectoris ບໍ່ສະຫມໍ່າສະເຫມີ;
- ພະຍາດຕິດແປດອັກເສບສ້ວຍແຫຼມຫຼືຊໍາເຮື້ອ (ວັນນະໂລກ, ໂຣກ pyelonephritis, ແລະອື່ນໆ);
- ໂຣກເບົາຫວານໃນສະຕິປັນຍາ - ໃນໄຕມາດ ທຳ ອິດຂອງການຖືພາແມ່ນການສະແດງໃຫ້ເຫັນເຖິງການສິ້ນສຸດຂອງປອມ.
ການກຽມພ້ອມ ສຳ ລັບແມ່ຍິງທີ່ເປັນໂລກເບົາຫວານ
ສະນັ້ນ, ທ່ານໄດ້ອ່ານພາກກ່ອນ ໜ້າ ນີ້, ແລະເຖິງຢ່າງໃດກໍ່ຕາມ, ທ່ານໄດ້ຕັ້ງໃຈທີ່ຈະຕັ້ງຄັນແລະມີລູກ. ຖ້າເປັນດັ່ງນັ້ນ, ຫຼັງຈາກນັ້ນ ສຳ ລັບແມ່ຍິງທີ່ເປັນໂລກເບົາຫວານ, ຂັ້ນຕອນຂອງການກຽມພ້ອມ ສຳ ລັບການຖືພາເລີ່ມຕົ້ນ. ມັນຮຽກຮ້ອງໃຫ້ມີຄວາມພະຍາຍາມຢ່າງຫລວງຫລາຍແລະສາມາດຍາວນານ, ແຕ່ມັນ ຈຳ ເປັນແທ້ໆທີ່ຈະຕ້ອງຜ່ານມັນເພື່ອໃຫ້ລູກຫລານມີສຸຂະພາບແຂງແຮງ.
ກົດລະບຽບຕົ້ນຕໍ: ທ່ານສາມາດເລີ່ມຕົ້ນການຖືພາໄດ້ພຽງແຕ່ເມື່ອອັດຕາການ glycated hemoglobin HbA1C ຂອງທ່ານຫຼຸດລົງເຖິງ 6.0% ຫຼືຕໍ່າກວ່າ. ແລະການວັດແທກລະດັບນ້ ຳ ຕານໃນເລືອດສ່ວນໃຫຍ່ທີ່ທ່ານວັດແທກດ້ວຍວັດແທກນ້ ຳ ຕານໃນເລືອດກໍ່ຄວນຈະເປັນປົກກະຕິ. ປື້ມບັນທຶກການກວດສອບດ້ວຍຕົນເອງກ່ຽວກັບນ້ ຳ ຕານໃນເລືອດຄວນເກັບຮັກສາແລະວິເຄາະກັບທ່ານ ໝໍ ທຸກໆ 1-2 ອາທິດ.
ພ້ອມກັນນັ້ນ, ຄວາມດັນເລືອດຄວນຈະຢູ່ຕໍ່າກວ່າ 130/80, ເຖິງແມ່ນວ່າທ່ານຈະບໍ່ໄດ້ກິນຢາກໍ່ຕາມ. ຈົ່ງຈື່ໄວ້ວ່າຢາຄຸມ ກຳ ເນີດຄວາມດັນ“ ສານເຄມີ” ມີຜົນກະທົບທາງລົບຕໍ່ການພັດທະນາການຂອງລູກ. ເພາະສະນັ້ນ, ໃນໄລຍະຖືພາພວກເຂົາຈະຕ້ອງຖືກຍົກເລີກ. ຖ້າທ່ານບໍ່ສາມາດຄວບຄຸມຄວາມດັນເລືອດສູງໂດຍບໍ່ຕ້ອງກິນຢາເຖິງແມ່ນວ່າທ່ານຈະບໍ່ຖືພາ, ມັນກໍ່ດີກວ່າທີ່ຈະປະຖິ້ມການເປັນແມ່. ເນື່ອງຈາກວ່າຄວາມສ່ຽງຂອງຜົນໄດ້ຮັບຂອງການຖືພາທາງລົບແມ່ນສູງຫຼາຍ.
ເພື່ອບັນລຸການຊົດເຊີຍເບົາຫວານທີ່ດີ, ໃນໄລຍະການກະກຽມ ສຳ ລັບການຖືພາ, ແມ່ຍິງ ຈຳ ເປັນຕ້ອງເຮັດດັ່ງຕໍ່ໄປນີ້:
- ທຸກໆມື້ເພື່ອວັດແທກລະດັບນ້ ຳ ຕານໃນເລືອດດ້ວຍເຂົ້າ ໜຽວ ໂດຍບໍ່ເຈັບທ້ອງແລະໃນເວລາ 1 ຊົ່ວໂມງ;
- ບາງຄັ້ງມັນກໍ່ເປັນຄວາມປາຖະ ໜາ ທີ່ຈະວັດແທກນໍ້າຕານຂອງທ່ານໃນຕອນເຊົ້າ 2 ຫຼື 3 - ໃຫ້ແນ່ໃຈວ່າບໍ່ມີທາດນ້ ຳ ຕານໃນຕອນກາງຄືນ;
- ເປັນເຈົ້າການແລະ ນຳ ໃຊ້ລະບຽບການ ບຳ ບັດອິນຊູລິນ;
- ຖ້າທ່ານກິນຢາຫຼຸດນ້ ຳ ຕານ ສຳ ລັບໂລກເບົາຫວານຊະນິດ 2, ໃຫ້ພວກມັນຖິ້ມແລະປ່ຽນເປັນອິນຊູລິນ;
- ອອກ ກຳ ລັງກາຍກັບພະຍາດເບົາຫວານ - ໂດຍບໍ່ເຮັດວຽກເກີນ ກຳ ນົດ, ດ້ວຍຄວາມສຸກ, ເປັນປະ ຈຳ;
- ປະຕິບັດຕາມຄາບອາຫານທີ່ມີສານຄາໂບໄຮເດຣດທີ່ມີ ຈຳ ກັດ, ເຊິ່ງໄດ້ຮັບການດູດຊືມໄວ, ກິນ 5-6 ຄັ້ງຕໍ່ມື້ໃນສ່ວນນ້ອຍ

ກິດຈະ ກຳ ເພີ່ມເຕີມ ສຳ ລັບການກະກຽມ ສຳ ລັບການຖືພາທີ່ເປັນໂລກເບົາຫວານ:
- ການວັດແທກຄວາມດັນເລືອດເປັນປົກກະຕິ;
- ຖ້າວ່າມັນມີຄວາມດັນເລືອດສູງ, ຫຼັງຈາກນັ້ນມັນຕ້ອງໄດ້ຮັບການຄວບຄຸມ, ແລະ "ດ້ວຍຂອບ", ເພາະວ່າໃນໄລຍະຖືພາການຮັກສາໂຣກ hypertension ຈະຕ້ອງຖືກຍົກເລີກ;
- ໄດ້ຮັບການກວດສອບລ່ວງ ໜ້າ ໂດຍແພດຊ່ຽວຊານຕາແລະການປິ່ນປົວໂຣກຜີວ ໜັງ;
- ເອົາກົດໂຟລິກໃນ 500 mcg / ມື້ແລະທາດໂພແທດຊຽມໄອໂອດີຊໃນລາຄາ 150 mcg / ມື້, ຖ້າບໍ່ມີສານຕ້ານອາຫານ;
- ເຊົາສູບຢາ.
ການຖືພາໂລກເບົາຫວານ: ວິທີການມີລູກທີ່ມີສຸຂະພາບດີ
ໃນລະຫວ່າງການຖືພາກັບພະຍາດເບົາຫວານ, ແມ່ຍິງຄວນມີຄວາມພະຍາຍາມຫຼາຍໃນການຮັກສາລະດັບນ້ ຳ ຕານໃນເລືອດໃຫ້ຢູ່ໃນລະດັບປົກກະຕິ. ຍິ່ງໄປກວ່ານັ້ນ, ຄວນເອົາໃຈໃສ່ຕົ້ນຕໍຕໍ່ກັບຕົວຊີ້ວັດນ້ ຳ ຕານໃນເລືອດ 1 ແລະ 2 ຊົ່ວໂມງຫຼັງອາຫານ. ເນື່ອງຈາກວ່າມັນແມ່ນພວກມັນທີ່ສາມາດເພີ່ມຂື້ນໄດ້, ແລະການອົດອາຫານນ້ ຳ ຕານໃນເລືອດມີແນວໂນ້ມທີ່ຈະເປັນປົກກະຕິຫຼືຍັງຕ່ ຳ ກວ່າ.
ໃນຕອນເຊົ້າ, ທ່ານຈໍາເປັນຕ້ອງທົດສອບ ketonuria ດ້ວຍເສັ້ນດ່າງທົດສອບ, ຖ້າວ່າ ketones ປາກົດຢູ່ໃນນໍ້າຍ່ຽວ. ເນື່ອງຈາກວ່າແມ່ຍິງຖືພາທີ່ເປັນໂລກເບົາຫວານມີຄວາມເປັນໄປໄດ້ເພີ່ມຂື້ນຂອງໂຣກລະບາດໃນຕອນກາງເວັນ. ບັນດາຕອນນີ້ສະແດງອອກໂດຍການປາກົດຕົວຂອງ ketones ໃນຍ່ຽວໃນຕອນເຊົ້າ. ອີງຕາມການສຶກສາ, ketonuria ແມ່ນກ່ຽວຂ້ອງກັບການຫຼຸດລົງຂອງຕົວຄູນທາງປັນຍາໃນລູກຫລານໃນອະນາຄົດ.
ລາຍຊື່ກິດຈະ ກຳ ສຳ ລັບພະຍາດເບົາຫວານທີ່ ກຳ ລັງຖືພາ:
- ອາຫານຂອງແມ່ຍິງຖືພາບໍ່ຄວນເຄັ່ງຄັດເກີນໄປ, ໂດຍມີຄາໂບໄຮເດຣດທີ່ຊ້າ“ ພຽງພໍ” ເພື່ອປ້ອງກັນການເປັນໂຣກ ketosis ທີ່ຫິວໂຫຍ. ອາຫານທີ່ມີຄາໂບໄຮເດຣດຕ່ ຳ ສຳ ລັບພະຍາດເບົາຫວານຖືພາແມ່ນບໍ່ ເໝາະ ສົມ.
- ການວັດແທກລະດັບນໍ້າຕານໃນເລືອດກັບເຂົ້າ ໜຽວ - ຢ່າງ ໜ້ອຍ 7 ຄັ້ງຕໍ່ມື້. ໃນກະເພາະອາຫານຫວ່າງເປົ່າ, ກ່ອນແລະຫຼັງອາຫານແຕ່ລະຄັ້ງ, ຕອນກາງຄືນ, ແລະບາງຄັ້ງກໍ່ເປັນຕອນກາງຄືນ. ຂະ ໜາດ ຂອງອິນຊູລິນຄວນຈະຖືກປັບໃຫ້ ເໝາະ ສົມກັບນ້ ຳ ຕານໃນເລືອດບໍ່ແມ່ນໃນກະເພາະອາຫານຫວ່າງ, ແຕ່ຫຼັງຈາກກິນເຂົ້າ.
- ການປິ່ນປົວດ້ວຍອິນຊູລິນເບົາຫວານແມ່ນລາຍລະອຽດໃນບົດຄວາມຂ້າງລຸ່ມນີ້.
- ຄວບຄຸມລັກສະນະຂອງ ketones (Acetone) ໃນນໍ້າຍ່ຽວ, ໂດຍສະເພາະກັບການເປັນໂລກກະເພາະແລະໃນໄລຍະ 28-30 ອາທິດຂອງການຖືພາ. ໃນເວລານີ້, ຄວາມຕ້ອງການ insulin ເພີ່ມຂື້ນ.
- ການກວດເລືອດ ສຳ ລັບ hemoglobin glycated ຄວນໄດ້ຮັບຢ່າງ ໜ້ອຍ 1 ຄັ້ງຕໍ່ ໜຶ່ງ ເດືອນ.
- ເອົາອາຊິດໂຟລິກໃນ 500 mcg / ມື້ຈົນຮອດອາທິດທີ 12 ຂອງການຖືພາ. ທາດໄອໂອດິນໂພແທດຊຽມໃນອັດຕາ 250 mcg / ມື້ - ໃນກໍລະນີທີ່ບໍ່ມີ contraindications.
- ການກວດກາພະຍາດຫູດ້ວຍການກວດຫາເງິນ - 1 ຄັ້ງຕໍ່ ໜຶ່ງ ເດືອນ. ຖ້າໂຣກໂຣກເບົາຫວານໃນຮ່າງກາຍທີ່ມີຊີວິດຊີວາພັດທະນາຫຼືການຮັກສາໂຣກເບື້ອງຕົ້ນທີ່ເສື່ອມໂຊມລົງຢ່າງໄວວາ, ການຍັບຍັ້ງການຮັກສາດ້ວຍເລເຊີທີ່ເຮັດຈາກເລື່ອຍໆຈະຖືກປະຕິບັດທັນທີ, ຖ້າບໍ່ດັ່ງນັ້ນຕາບອດທີ່ສົມບູນຈະຖືກຂົ່ມຂູ່.
- ການໄປຢ້ຽມຢາມແພດ ໝໍ ເປັນປະ ຈຳ ມະນີຍະແພດ, ພະຍາດ endocrinologist ຫລືພະຍາດເບົາຫວານ. ເຖິງ 34 ອາທິດຂອງການຖືພາ - ທຸກໆ 2 ອາທິດ, ຫຼັງຈາກ 34 ອາທິດ - ທຸກໆມື້. ໃນກໍລະນີນີ້, ການວັດແທກນ້ ຳ ໜັກ ຂອງຮ່າງກາຍ, ຄວາມດັນເລືອດ, ການກວດປັດສະວະທົ່ວໄປ.
- ຖ້າກວດພົບການຕິດເຊື້ອທາງເດີນປັດສະວະໃນໂລກເບົາຫວານ, ແມ່ຍິງຖືພາຈະຕ້ອງໃຊ້ຢາຕ້ານເຊື້ອຕາມທີ່ແພດສັ່ງ (!). ມັນຈະຢູ່ໃນໄຕມາດທີ I - penicillins, ໃນ II ຫຼື III trimesters - penicillins ຫຼື cephalosporins.
- ແພດແລະແມ່ຍິງຖືພາເອງຕິດຕາມການຈະເລີນເຕີບໂຕແລະສະພາບຂອງລູກໃນທ້ອງ. Ultrasound ແມ່ນປະຕິບັດຕາມທີ່ໄດ້ ກຳ ນົດໂດຍ ໝໍ ຜ່າຕັດ - ນັກຊ່ຽວຊານດ້ານ gynecologist.
ຢາຄຸມ ກຳ ເນີດຄວາມດັນໃດທີ່ແພດສັ່ງໃນເວລາຖືພາ:
- ປຶກສາຫາລືກັບທ່ານຫມໍຂອງທ່ານວ່າທ່ານຄວນຈະຖືກກໍານົດໃຫ້ໃຊ້ magnesium-B6 ແລະ taurine ໃນການປິ່ນປົວໂຣກ hypertension ໂດຍບໍ່ຕ້ອງໃຊ້ຢາ.
- ຂອງຢາ "ສານເຄມີ", methyldopa ແມ່ນຢາທີ່ເປັນຕົວເລືອກ.
- ຖ້າຢາ methyldopa ບໍ່ສາມາດຊ່ວຍໄດ້ພຽງພໍ, ຕົວຍັບຍັ້ງຊ່ອງແຄວຊ້ຽມຫຼືβ1-adineergic blockers ອາດຈະຖືກ ກຳ ນົດ.
- ຢາ diuretic - ພຽງແຕ່ສໍາລັບຕົວຊີ້ວັດທີ່ຮ້າຍແຮງຫຼາຍ (ການຮັກສານ້ໍາ, ໂຣກປອດບວມ, ຄວາມລົ້ມເຫຼວຂອງຫົວໃຈ).
ໃນລະຫວ່າງການຖືພາ, ຢາເມັດທັງ ໝົດ ທີ່ກ່ຽວຂ້ອງກັບຊັ້ນຮຽນຕໍ່ໄປນີ້ແມ່ນຖືກ ນຳ ໃຊ້:
- ຢາຫຼຸດ ນຳ ້ຕານໃນເລືອດ;
- ຈາກຄວາມດັນເລືອດສູງ - ຕົວຍັບຍັ້ງ ACE ແລະຕົວຍັບຍັ້ງໂຣກ angiotensin-II;
- ganglion blockers;
- ຢາຕ້ານເຊື້ອ (aminoglycosides, tetracyclines, macrolides, ແລະອື່ນໆ);
- statins ເພື່ອປັບປຸງປະລິມານເລືອດຂອງ cholesterol.
ອາຫານ ສຳ ລັບພະຍາດເບົາຫວານຖືພາ
ຢູ່ໃນເວັບໄຊທ໌້ນີ້, ພວກເຮົາໃຫ້ຄວາມ ໝັ້ນ ໃຈແກ່ຜູ້ປ່ວຍທຸກຄົນ ສຳ ລັບການຮັກສາພະຍາດເບົາຫວານປະເພດ 2 ຢ່າງມີປະສິດຕິຜົນແລະແມ່ນແຕ່ປະເພດ 1 ເພື່ອປ່ຽນເປັນອາຫານທີ່ມີຄາໂບໄຮເດຣດຕໍ່າ. ອາຫານນີ້ບໍ່ ເໝາະ ສົມເທົ່ານັ້ນ:
- ໃນລະຫວ່າງການຖືພາ;
- ມີຄວາມລົ້ມເຫຼວຂອງ renal ຮ້າຍແຮງ.
ອາຫານທີ່ມີຄາໂບໄຮເດຣດຕໍ່າ ສຳ ລັບແມ່ຍິງຖືພາທີ່ເປັນໂລກເບົາຫວານແມ່ນຖືກຫ້າມ, ເພາະວ່າມັນສາມາດເປັນອັນຕະລາຍຕໍ່ການພັດທະນາຂອງລູກໃນທ້ອງ.
ຂໍ້ ຈຳ ກັດຂອງທາດແປ້ງໃນຄາບອາຫານມັກຈະເຮັດໃຫ້ຮ່າງກາຍປ່ຽນໄປຫາອາຫານທີ່ມີໄຂມັນສະຫງວນໄວ້. ນີ້ເລີ່ມຕົ້ນ ketosis. ຮ່າງກາຍຂອງ Ketone ຖືກສ້າງຕັ້ງຂຶ້ນ, ລວມທັງອາເຊໂຕນ, ເຊິ່ງສາມາດພົບໄດ້ໃນຍ່ຽວແລະມີກິ່ນຂອງອາກາດຫາຍໃຈ. ໃນໂລກເບົາຫວານປະເພດ 2, ນີ້ອາດຈະມີຜົນດີຕໍ່ຄົນເຈັບ, ແຕ່ບໍ່ແມ່ນໃນລະຫວ່າງການຖືພາ.
ດັ່ງທີ່ທ່ານໄດ້ອ່ານໃນບົດຂຽນ“ ອິນຊູລິນແລະຄາໂບໄຮເດຣດ: ຄວາມຈິງທີ່ທ່ານຕ້ອງຮູ້”, ທາດແປ້ງທີ່ ໜ້ອຍ ທີ່ທ່ານກິນ, ມັນງ່າຍກວ່າທີ່ຈະຮັກສານໍ້າຕານໃນເລືອດປົກກະຕິ. ແຕ່ໃນໄລຍະຖືພາ - ເພື່ອປ້ອງກັນການພັດທະນາຂອງ ketosis ຍິ່ງມີຄວາມ ສຳ ຄັນຍິ່ງ. ນ້ ຳ ຕານໃນເລືອດສູງຂື້ນສາມາດເຮັດໃຫ້ເກີດອາການແຊກຊ້ອນຂອງການຖືພາແລະການເກີດລູກ. ແຕ່ ketonuria ກໍ່ຍິ່ງເປັນອັນຕະລາຍຫຼາຍ. ຈະເຮັດແນວໃດ?

ຄາໂບໄຮເດຣດ, ເຊິ່ງໄດ້ຮັບການດູດຊືມທັນທີ, ບໍ່ມີຄ່າໃນການບໍລິໂພກໃນໂລກເບົາຫວານ. ແຕ່ໃນລະຫວ່າງການຖືພາ, ທ່ານສາມາດອະນຸຍາດໃຫ້ຕົວທ່ານເອງກິນຜັກຫວານ (ແຄລອດ, beets) ແລະຫມາກໄມ້, ເຊິ່ງໃນຊີວິດປົກກະຕິມັນຄວນຖືກຍົກເວັ້ນຈາກອາຫານ. ແລະກວດກາຢ່າງລະມັດລະວັງລັກສະນະຂອງ ketones ໃນຍ່ຽວດ້ວຍເສັ້ນທົດສອບ.
ຢາທີ່ເປັນທາງການໃນເມື່ອກ່ອນໄດ້ແນະ ນຳ ກ່ຽວກັບອາຫານເບົາຫວານ ສຳ ລັບແມ່ຍິງຖືພາທີ່ມີຄາໂບໄຮເດຣດ 60%. ໃນຊຸມປີມໍ່ໆມານີ້, ພວກເຂົາໄດ້ຮັບຮູ້ເຖິງຜົນປະໂຫຍດຂອງການຫຼຸດຜ່ອນອັດຕາສ່ວນຂອງຄາໂບໄຮເດຣດແລະປະຈຸບັນແນະ ນຳ ອາຫານທີ່ຄາໂບໄຮເດຣດ 40-45%, ໄຂມັນ 35-40% ແລະທາດໂປຼຕີນ 20-25%.
ແມ່ຍິງຖືພາທີ່ເປັນໂລກເບົາຫວານແມ່ນແນະ ນຳ ໃຫ້ກິນອາຫານນ້ອຍ 6 ຄັ້ງຕໍ່ມື້. ນີ້ແມ່ນອາຫານຫຼັກ 3 ຢ່າງແລະອາຫານຫວ່າງ 3 ຄາບເພີ່ມເຕີມ, ລວມທັງຕອນກາງຄືນເພື່ອປ້ອງກັນການເປັນໂລກເລືອດຈາງໃນເວລາກາງຄືນ. ນັກຄົ້ນຄວ້າສ່ວນຫຼາຍເຊື່ອວ່າອາຫານທີ່ມີແຄລໍລີ່ ສຳ ລັບພະຍາດເບົາຫວານຖືພາຄວນເປັນເລື່ອງປົກກະຕິ, ເຖິງແມ່ນວ່າແມ່ຍິງຈະເປັນໂລກອ້ວນ.
ການສັກຢາອິນຊູລິນ
ໃນລະຫວ່າງການຖືພາ, ຄວາມອ່ອນໄຫວຂອງເນື້ອເຍື່ອຕໍ່ການກະ ທຳ ຂອງອິນຊູລິນຫຼຸດລົງໃນຮ່າງກາຍຂອງຜູ້ຍິງທີ່ຢູ່ພາຍໃຕ້ອິດທິພົນຂອງຮໍໂມນເພດຊາຍ, ຕົວຢ່າງ, ການຕໍ່ຕ້ານອິນຊູລິນພັດທະນາ. ເພື່ອຊົດເຊີຍ ສຳ ລັບສິ່ງນີ້, ພະຍາດຕຸ່ມເລີ່ມຜະລິດອິນຊູລິນຫຼາຍຂື້ນ. ການກິນນ້ ຳ ຕານໃນເລືອດຍັງປົກກະຕິຫຼືຫຼຸດລົງ, ແລະຫຼັງຈາກກິນມັນກໍ່ສູງຂື້ນຢ່າງຫຼວງຫຼາຍ.

ທັງ ໝົດ ນີ້ແມ່ນຄ້າຍຄືກັນກັບການພັດທະນາໂຣກເບົາຫວານປະເພດ 2. ແຕ່ສິ່ງເຫຼົ່ານີ້ແມ່ນການປ່ຽນແປງທາງເດີນອາຫານແບບ ທຳ ມະຊາດແບບ ທຳ ມະຊາດເພື່ອຮັບປະກັນການພັດທະນາຂອງເດັກ. ຖ້າກ່ອນທີ່ໂຣກ ໝາກ ພ້າວໄດ້ເຮັດວຽກຢູ່ໃນຂອບເຂດຄວາມສາມາດຂອງມັນແລ້ວ, ໃນເວລາຖືພາ, ແມ່ຍິງອາດຈະເປັນໂລກເບົາຫວານໃນທ້ອງ, ເພາະວ່າດຽວນີ້ລາວບໍ່ສາມາດຮັບມືກັບພາວະທີ່ເພີ່ມຂື້ນ.
ແມ່ຍິງຖືພາແມ່ນໄດ້ຖືກ ກຳ ນົດໃຫ້ໃຊ້ອິນຊູລິນບໍ່ພຽງແຕ່ເປັນພະຍາດເບົາຫວານປະເພດ 1, ແຕ່ຍັງເປັນພະຍາດເບົາຫວານປະເພດ 2 ແລະໂຣກເບົາຫວານໃນຮ່າງກາຍ, ຖ້າບໍ່ສາມາດຮັກສາລະດັບນ້ ຳ ຕານໃນເລືອດໄດ້ປົກກະຕິໂດຍຜ່ານອາຫານແລະອອກ ກຳ ລັງກາຍ.
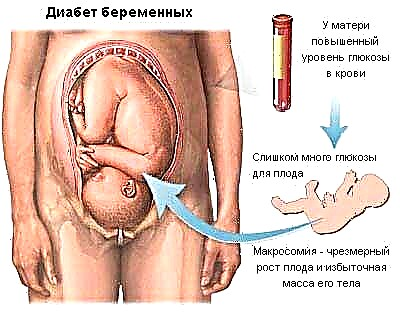
ການເພີ່ມ ນຳ ້ຕານໃນເລືອດສາມາດເຮັດໃຫ້ເກີດພາວະແຊກຊ້ອນໃນການຖືພາເຊິ່ງມັນເປັນອັນຕະລາຍຕໍ່ລູກແລະແມ່ຍິງ. ພະຍາດເບົາຫວານໃນຮ່າງກາຍ - ສະແດງອອກໃນເດັກໃນທ້ອງໂດຍໄຂມັນໃນໄຂມັນ subcutaneous, ການ ທຳ ງານຂອງອະໄວຍະວະຕ່າງໆ. ອາດຈະເຮັດໃຫ້ເກີດບັນຫາທີ່ ສຳ ຄັນໃນຊ່ວງຕົ້ນເດືອນຫລັງເກີດ.

Macrosomy ແມ່ນການຮັບນ້ ຳ ໜັກ ຫຼາຍເກີນໄປໂດຍລູກໃນທ້ອງ, ພາຍໃຕ້ອິດທິພົນຂອງລະດັບ glucose ທີ່ເພີ່ມຂື້ນໃນເລືອດຂອງແມ່. ມັນກໍ່ໃຫ້ເກີດຄວາມຫຍຸ້ງຍາກໃນເວລາທີ່ຜ່ານຄອງ, ການເກີດກ່ອນໄວອັນຄວນ, ເຮັດໃຫ້ເດັກຫລືແມ່ຍິງໄດ້ຮັບບາດເຈັບໃນເວລາເກີດລູກ.
ສະນັ້ນ, ຢ່າລັງເລທີ່ຈະເລີ່ມສັກຢາອິນຊູລິນກັບພະຍາດເບົາຫວານໃນແມ່ຍິງຖືພາ, ຖ້າ ຈຳ ເປັນ. ລະບຽບການປິ່ນປົວດ້ວຍອິນຊູລິນແມ່ນ ກຳ ນົດໂດຍທ່ານ ໝໍ. ແມ່ຍິງຄວນພິຈາລະນາ ນຳ ໃຊ້ປັinsມອິນຊູລິນແທນການສັກຢາແບບດັ້ງເດີມດ້ວຍເຂັມຫຼື syse.
ກະລຸນາສັງເກດວ່າໃນເຄິ່ງທີ່ສອງຂອງການຖືພາ, ຄວາມຕ້ອງການຂອງອິນຊູລິນສາມາດເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍ. ປະລິມານຢາ ສຳ ລັບການສັກຢາອິນຊູລິນອາດຈະຕ້ອງໄດ້ເພີ່ມຂື້ນໂດຍປັດໃຈ 2-3 ຖ້າທຽບໃສ່ກັບ ຈຳ ນວນຄົນທີ່ສັກກ່ອນການຖືພາ. ມັນຂື້ນກັບຕົວຊີ້ວັດຂອງນ້ ຳ ຕານໃນເລືອດຫຼັງຈາກກິນເຂົ້າ, ເຊິ່ງແມ່ຍິງທຸກໆຄັ້ງວັດແທກຄວາມເຈັບປວດກັບເຂົ້າ ໜຽວ.
ພະຍາດເບົາຫວານໃນໄລຍະຖືພາແລະໂຣກ nephropathy (ບັນຫາຫມາກໄຂ່ຫຼັງ)
ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະເລັງ. ນີ້ແມ່ນອາການແຊກຊ້ອນທີ່ອັນຕະລາຍທີ່ສົ່ງຜົນກະທົບຕໍ່ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ 30-40% ແລະມັກຈະເຮັດໃຫ້ເກີດຄວາມລົ້ມເຫຼວຂອງ ໝາກ ໄຂ່ຫຼັງ.
ດັ່ງທີ່ໄດ້ກ່າວໃນຕອນຕົ້ນຂອງບົດຄວາມນີ້, ໂຣກປອດອັກເສບຮ້າຍແຮງແມ່ນການບົ່ງມະຕິໃນການຖືພາ. ແຕ່ວ່າແມ່ຍິງ ຈຳ ນວນຫຼາຍທີ່ປະສົບກັບໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກເບົາ (ໂລກເບົາ) ແລະ“ ປານກາງ” ມັກຈະຖືພາແລະກາຍເປັນແມ່.
ໃນກໍລະນີຫຼາຍທີ່ສຸດທີ່ມີໂຣກ nephropathy ພະຍາດເບົາຫວານ, ການເກີດຂອງເດັກທີ່ເປັນໄປໄດ້ສາມາດຄາດຫວັງໄດ້. ແຕ່, ສ່ວນຫຼາຍອາດຈະ, ຫຼັກສູດຂອງການຖືພາຈະມີຄວາມສັບສົນ, ການຄວບຄຸມຜູ້ຊ່ຽວຊານແລະການຮັກສາແບບເລັ່ງລັດຈະຕ້ອງມີ. ໂອກາດທີ່ຮ້າຍແຮງທີ່ສຸດແມ່ນ ສຳ ລັບແມ່ຍິງຜູ້ທີ່ມີການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງທີ່ພິການທາງດ້ານກະເພາະ, ເຊິ່ງການຫຼຸດຜ່ອນການ ນຳ ໃຊ້ creatinine ຫຼຸດລົງແລະຄວາມເຂັ້ມຂຸ້ນຂອງ creatinine ໃນ plasma ເລືອດເພີ່ມຂື້ນ (ເຮັດການກວດ - ກວດເບິ່ງ!).
ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ nephropathy.
- ຫຼາຍຄັ້ງເລື້ອຍກວ່າ, ການຖືພາແມ່ນສັບສົນຍ້ອນໂຣກຜີວ ໜັງ. ໂດຍສະເພາະໃນແມ່ຍິງຜູ້ທີ່ເປັນໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະໂຣກມະເລັງ. ແຕ່ເຖິງແມ່ນວ່າໃນເບື້ອງຕົ້ນແມ່ຍິງຈະມີຄວາມດັນເລືອດປົກກະຕິ, ໂຣກຜີວ ໜັງ ຍັງມີຢູ່.
- ການເກີດກ່ອນໄວອັນຄວນທີ່ເປັນໂຣກ nephropathy ພະຍາດເບົາຫວານແມ່ນເກີດຂື້ນເລື້ອຍໆ. ເພາະວ່າສະພາບຂອງແມ່ຍິງອາດຈະຊຸດໂຊມລົງຫຼືອາດຈະເປັນໄພຂົ່ມຂູ່ຕໍ່ເດັກ. ໃນ 25-30% ຂອງກໍລະນີ, ການເກີດລູກເກີດຂື້ນກ່ອນອາທິດທີ 34 ຂອງການຖືພາ, ໃນ 50% ຂອງກໍລະນີ - ຈົນຮອດອາທິດທີ 37.
- ໃນລະຫວ່າງການຖືພາ, ຕໍ່ກັບຄວາມເປັນມາຂອງໂຣກ nephropathy, ໃນ 20% ຂອງກໍລະນີ, ການເສື່ອມສະມັດຕະພາບຫຼືການພັດທະນາຂອງເດັກນ້ອຍແມ່ນໄດ້ຖືກສັງເກດເຫັນ.
Preeclampsia ແມ່ນພາວະແຊກຊ້ອນຂອງການຖືພາທີ່ຮ້າຍແຮງທີ່ເຮັດໃຫ້ການສະ ໜອງ ເລືອດທີ່ບໍ່ດີໃຫ້ກັບແຮ່, ການຂາດສານອາຫານແລະອົກຊີເຈນ ສຳ ລັບລູກໃນທ້ອງ. ອາການຂອງມັນແມ່ນ:
- ຄວາມດັນເລືອດສູງ;
- ໃຄ່ບວມ
- ການເພີ່ມຂື້ນຂອງປະລິມານຂອງທາດໂປຼຕີນໃນຍ່ຽວ;
- ແມ່ຍິງ ກຳ ລັງມີນ້ ຳ ໜັກ ເພີ່ມຂື້ນຢ່າງໄວວາຍ້ອນການຮັກສານ້ ຳ ໃນຮ່າງກາຍ.
ມັນເປັນການຍາກທີ່ຈະຄາດເດົາລ່ວງ ໜ້າ ວ່າການຖືພາຈະເລັ່ງການພັດທະນາຂອງ ໝາກ ໄຂ່ຫຼັງທີ່ເປັນໂຣກເບົາຫວານ. ມີຢ່າງ ໜ້ອຍ 4 ປັດໃຈທີ່ສາມາດສົ່ງຜົນກະທົບຕໍ່ສິ່ງນີ້ໄດ້:
- ໂດຍປົກກະຕິ, ໃນລະຫວ່າງການຖືພາ, ລະດັບຂອງການກັ່ນຕອງກົດ ໜິ້ວ ເພີ່ມຂຶ້ນ 40-60%. ຕາມທີ່ທ່ານຮູ້, ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະລາຍ ດັ່ງນັ້ນ, ການຖືພາສາມາດເຮັດໃຫ້ຊຸດໂຊມຂອງໂລກເບົາຫວານນີ້ຊຸດໂຊມລົງ.
- ຄວາມດັນເລືອດສູງແມ່ນສາເຫດ ສຳ ຄັນທີ່ເຮັດໃຫ້ ໝາກ ໄຂ່ຫຼັງ ທຳ ລາຍ. ເພາະສະນັ້ນ, ຄວາມດັນເລືອດສູງແລະໂຣກຜີວ ໜັງ ອັກເສບ, ເຊິ່ງມັກຈະເກີດຂື້ນໃນແມ່ຍິງຖືພາທີ່ເປັນໂລກເບົາຫວານ, ສາມາດສົ່ງຜົນກະທົບທາງລົບຕໍ່ການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງ.
- ໃນລະຫວ່າງການຖືພາ, ອາຫານຂອງແມ່ຍິງຄວນມີສ່ວນປະກອບທີ່ ສຳ ຄັນຂອງທາດໂປຼຕີນ, ເພາະວ່າລູກໃນທ້ອງຕ້ອງການມັນຫຼາຍ. ແຕ່ວ່າທາດໂປຼຕີນໃນປະລິມານຫຼາຍໃນອາຫານເຮັດໃຫ້ມີການເພີ່ມຂື້ນຂອງການກັ່ນຕອງຂອງກະເພາະອາຫານ. ວິທີນີ້ສາມາດເລັ່ງການເປັນໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກເບົາຫວານ.
- ໃນໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກပြည်နယ်. ແຕ່ຢາເຫລົ່ານີ້ສົ່ງຜົນກະທົບຕໍ່ການພັດທະນາຂອງລູກໃນທ້ອງ, ສະນັ້ນພວກມັນຈຶ່ງຖືກຍົກເລີກໃນລະຫວ່າງການຖືພາ.
ໃນທາງກົງກັນຂ້າມ, ໃນລະຫວ່າງການຖືພາ, ແມ່ຍິງທີ່ເປັນໂລກເບົາຫວານໄດ້ຖືກແນະ ນຳ ໃຫ້ຕິດຕາມລະດັບນ້ ຳ ຕານໃນເລືອດຢ່າງລະມັດລະວັງ. ແລະນີ້ສາມາດມີຜົນກະທົບທີ່ເປັນປະໂຫຍດຕໍ່ການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງ.
ອາການຂອງບັນຫາກ່ຽວກັບ ໝາກ ໄຂ່ຫຼັງປົກກະຕິຈະປາກົດຢູ່ໃນໄລຍະທ້າຍຂອງໂຣກ nephropathy ພະຍາດເບົາຫວານ. ກ່ອນນີ້, ໂຣກນີ້ຈະຖືກກວດພົບໂດຍອີງຕາມການວິເຄາະປັດສະວະຂອງທາດໂປຼຕີນ. ຫນ້າທໍາອິດ, albumin ປາກົດຢູ່ໃນນໍ້າຍ່ຽວ, ແລະນີ້ເອີ້ນວ່າ microalbuminuria. ຕໍ່ມາ, ທາດໂປຼຕີນອື່ນໆ, ທາດທີ່ໃຫຍ່ກວ່າຈະຖືກຕື່ມ.
Proteinuria ແມ່ນທາດໂປຼຕີນໃນການຂັບປັດສະວະ. ໃນລະຫວ່າງການຖືພາ, ແມ່ຍິງທີ່ເປັນໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະເຣັດ. ແຕ່ວ່າຫລັງຈາກເກີດລູກ, ລາວມີແນວໂນ້ມທີ່ຈະຫລຸດລົງໃນລະດັບທີ່ຜ່ານມາ. ໃນເວລາດຽວກັນ, ຜົນກະທົບທາງລົບທີ່ການຖືພາມີຕໍ່ການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງອາດຈະເກີດຂື້ນພາຍຫຼັງ.
ການເກີດລູກໃນການມີໂຣກເບົາຫວານໃນແມ່ຍິງຖືພາ
ສຳ ລັບແມ່ຍິງຖືພາທີ່ເປັນໂລກເບົາຫວານ, ຄຳ ຖາມກ່ຽວກັບໄລຍະເວລາໃນການເກີດລູກແມ່ນການຕັດສິນໃຈເປັນແຕ່ລະບຸກຄົນ. ໃນກໍລະນີນີ້, ທ່ານ ໝໍ ຄຳ ນຶງເຖິງປັດໃຈດັ່ງຕໍ່ໄປນີ້:
- ສະພາບຂອງລູກໃນທ້ອງ;
- ລະດັບຂອງການໃຫຍ່ເຕັມຕົວຂອງປອດຂອງລາວ;
- ມີຂອງພາວະແຊກຊ້ອນຂອງການຖືພາ;
- ລັກສະນະຂອງຫຼັກສູດຂອງໂລກເບົາຫວານ.
ຖ້າວ່າແມ່ຍິງໃນລະຫວ່າງຖືພາມີໂລກເບົາຫວານໃນການຖືພາ, ແລະໃນເວລາດຽວກັນນາງມີນ້ ຳ ຕານໃນເລືອດຖືພາເປັນປົກກະຕິ, ສ່ວນຫຼາຍມັນຈະສົ່ງເດັກໄປສູ່ໄລຍະ ທຳ ມະຊາດຂອງການເກີດ.
ເພື່ອໃຫ້ມີການຜ່າຕັດຜ່າຕັດຫຼືການເກີດລູກທາງດ້ານຮ່າງກາຍກໍ່ແມ່ນການເລືອກທີ່ຮັບຜິດຊອບ. ການເກີດລູກດ້ວຍຕົນເອງໃນແມ່ຍິງທີ່ເປັນໂລກເບົາຫວານແມ່ນເປັນໄປໄດ້ຖ້າມີເງື່ອນໄຂດັ່ງຕໍ່ໄປນີ້:
- ພະຍາດເບົາຫວານສາມາດຄວບຄຸມໄດ້ດີ;
- ບໍ່ມີອາການແຊກຊ້ອນໃນການເກີດລູກ;
- ນ້ ຳ ໜັກ ຂອງລູກໃນທ້ອງ ໜ້ອຍ ກວ່າ 4 ກິໂລແລະມັນຢູ່ໃນສະພາບປົກກະຕິ;
- ແພດມີຄວາມສາມາດໃນການຕິດຕາມສະພາບຂອງລູກໃນທ້ອງແລະຕິດຕາມລະດັບຂອງທາດນ້ ຳ ຕານໃນເລືອດຂອງແມ່ໃນເວລາເກີດລູກ.
ແນ່ນອນວ່າພວກເຂົາຈະມີການຜ່າຕັດຜ່າຕັດຖ້າ:
- ແມ່ຍິງຖືພາມີກະດູກແຂນນ້ອຍໆຫລືມີບາດແຜຢູ່ໃນມົດລູກ;
- ແມ່ຍິງເປັນໂຣກ nephropathy ເປັນໂຣກເບົາຫວານ.
ດຽວນີ້ໃນໂລກ, ອັດຕາສ່ວນຂອງການຜ່າຕັດແມ່ນ 15,2% ໃນບັນດາແມ່ຍິງທີ່ມີສຸຂະພາບແຂງແຮງແລະ 20% ໃນຜູ້ປ່ວຍທີ່ເປັນໂລກເບົາຫວານ, ລວມທັງການອອກ ກຳ ລັງກາຍ. ໃນບັນດາແມ່ຍິງທີ່ໄດ້ຮັບການກວດຫາໂຣກເບົາຫວານກ່ອນການຖືພາ, ສ່ວນການຜ່າຕັດແມ່ນເພີ່ມຂຶ້ນເຖິງ 36%.
ໃນລະຫວ່າງການເກີດລູກ, ທ່ານ ໝໍ ຕິດຕາມລະດັບ glucose ໃນເລືອດ capillary 1 ຄັ້ງຕໍ່ຊົ່ວໂມງ. ມັນມີຄວາມ ສຳ ຄັນຫຼາຍທີ່ຈະຮັກສາລະດັບນ້ ຳ ຕານໃນເລືອດຂອງແມ່ໃຫ້ຢູ່ໃນລະດັບປົກກະຕິໂດຍການນ້ ຳ ຕານໃນເລືອດແລະລະດັບອິນຊູລິນຕໍ່າ. ການ ນຳ ໃຊ້ຈັກສູບອິນຊູລິນກໍ່ໃຫ້ເກີດຜົນດີ.
ຖ້າຄົນເຈັບຮ່ວມກັບທ່ານ ໝໍ ໄດ້ເລືອກເອົາການຜ່າຕັດ, ຫຼັງຈາກນັ້ນພວກເຂົາກໍ່ວາງແຜນໄວ້ໃນຕອນເຊົ້າ. ເນື່ອງຈາກວ່າໃນຊ່ວງຊົ່ວໂມງນີ້ປະລິມານຢາອິນຊູລິນຫລືຂະ ໜາດ ກາງ, ເຊິ່ງໃຊ້ໃນຕອນກາງຄືນ, ຈະສືບຕໍ່. ສະນັ້ນມັນຈະເປັນໄປໄດ້ທີ່ຈະບໍ່ສັກທາດນ້ ຳ ຕານຫຼືອິນຊູລິນໃນຂະບວນການຂອງການດູດຊືມລູກ.
ໄລຍະຫຼັງເກີດ
ໃນທີ່ນີ້ພວກເຮົາພິຈາລະນາສະຖານະການໃນເວລາທີ່ແມ່ຍິງເປັນໂຣກເບົາຫວານທີ່ມີອິນຊູລິນກ່ອນການຖືພາ. ຖ້າກວດພົບໂຣກເບົາຫວານໃນລະຫວ່າງການຖືພາ, ໃຫ້ອ່ານບົດຄວາມກ່ຽວກັບໂຣກເບົາຫວານ ສຳ ລັບແມ່ຍິງຫລັງເກີດ.
ຫຼັງຈາກເກີດ, ແຮ່ໄດ້ຢຸດເຮັດໃຫ້ມີຜົນກະທົບຕໍ່ການເຜົາຜະຫລານໃນຮ່າງກາຍຂອງແມ່ຍິງທີ່ມີຮໍໂມນຂອງມັນ. ເພາະສະນັ້ນ, ຄວາມອ່ອນໄຫວຂອງແພຈຸລັງກັບ insulin ເພີ່ມຂື້ນ. ສະນັ້ນ, ປະລິມານຢາອິນຊູລິນ ສຳ ລັບການສັກຢາຄວນຈະຖືກຫຼຸດລົງຢ່າງຫຼວງຫຼາຍເພື່ອຫລີກລ້ຽງການລະລາຍໃນເລືອດຕໍ່າ.
ປະມານປະລິມານຂອງຢາອິນຊູລິນສາມາດຫຼຸດລົງໄດ້ 50% ຫຼັງຈາກເກີດຜ່ານເສັ້ນທາງ ທຳ ມະຊາດແລະໂດຍ 33% ໃນກໍລະນີຂອງການຜ່າຕັດ. ແຕ່ດ້ວຍການປິ່ນປົວດ້ວຍອິນຊູລິນ, ທ່ານສາມາດສຸມໃສ່ການບົ່ງຊີ້ຂອງຄົນເຈັບແຕ່ລະຄົນ, ແລະບໍ່ແມ່ນອີງໃສ່ຂໍ້ມູນສະເລ່ຍຂອງຄົນອື່ນ. ການເລືອກປະລິມານທີ່ຖືກຕ້ອງຂອງອິນຊູລິນສາມາດເຮັດໄດ້ໂດຍການວັດແທກລະດັບນ້ ຳ ຕານໃນເລືອດເລື້ອຍໆ.

ສອງສາມປີກ່ອນ, ການລ້ຽງລູກດ້ວຍນົມແມ່ ສຳ ລັບແມ່ຍິງທີ່ເປັນໂລກເບົາຫວານແມ່ນມີບັນຫາ. ນີ້ໄດ້ຖືກປ້ອງກັນໂດຍ:
- ອັດຕາສ່ວນທີ່ສູງຂອງການເກີດລູກກ່ອນ ກຳ ນົດ;
- ອາການແຊກຊ້ອນໃນເວລາເກີດລູກ;
- ຄວາມຜິດປົກກະຕິກ່ຽວກັບເຄື່ອງຍ່ອຍໃນແມ່ຍິງ.
ສະພາບການນີ້ໄດ້ປ່ຽນແປງໄປແລ້ວ. ຖ້າໂຣກເບົາຫວານໄດ້ຮັບການຊົດເຊີຍເປັນຢ່າງດີແລະການຈັດສົ່ງໄດ້ ສຳ ເລັດຕາມເວລາ, ການລ້ຽງລູກດ້ວຍນົມແມ່ແມ່ນເປັນໄປໄດ້ແລະແມ່ນແຕ່ແນະ ນຳ. ໃນກໍລະນີນີ້, ຈົ່ງຈື່ໄວ້ວ່າຕອນຂອງການລະລາຍເລືອດໃນເລືອດຫຼຸດລົງການໄຫຼວຽນຂອງເລືອດໄປສູ່ຕ່ອມ mammary ແລະການຜະລິດນົມແມ່. ເພາະສະນັ້ນ, ທ່ານຈໍາເປັນຕ້ອງພະຍາຍາມບໍ່ອະນຸຍາດໃຫ້ພວກເຂົາ.
ຖ້າຄົນເຈັບຄວບຄຸມໂຣກເບົາຫວານຂອງນາງ, ຫຼັງຈາກນັ້ນສ່ວນປະກອບຂອງນົມຂອງລາວກໍ່ຈະຄືກັນກັບແມ່ຍິງທີ່ມີສຸຂະພາບແຂງແຮງ. ເວັ້ນເສຍແຕ່ວ່າເນື້ອໃນ glucose ອາດຈະເພີ່ມຂື້ນ. ມັນຍັງເຊື່ອກັນວ່າຜົນປະໂຫຍດຂອງການລ້ຽງລູກດ້ວຍນົມແມ່ແມ່ນມີຫລາຍກວ່າບັນຫານີ້.