ບັນດາພະຍາດຕ່າງໆຂອງກະຕຸກມັກຈະເຮັດໃຫ້ເກີດ ຄຳ ຖາມ ສຳ ລັບທ່ານ ໝໍ ແລະຄົນເຈັບ - ວິທີການຮັກສາທີ່ຈະເລືອກ - ການຜ່າຕັດຫຼືການຮັກສາແບບອະນຸລັກ.
ການຜ່າຕັດແມ່ນວິທີການປິ່ນປົວຮາກທີ່ໃຊ້ໃນກໍລະນີທີ່ການປິ່ນປົວດ້ວຍຢາບໍ່ມີຄວາມ ໝາຍ ແລະບໍ່ໃຫ້ຜົນໃນທາງບວກ.
ຕົວຊີ້ບອກຫຼັກ ສຳ ລັບການປິ່ນປົວຜ່າຕັດແມ່ນ:
- ມະເຮັງຫົວ;
- pancreatitis ຊໍາເຮື້ອ, ສະຫນອງໃຫ້ວ່າມີໂຣກອາການເຈັບປວດທີ່ບໍ່ສາມາດຢຸດເຊົາໄດ້ໂດຍການໃຊ້ຢາແກ້ປວດ;
- cysts ຫຼາຍຂອງຫົວຂອງ pancreas ໄດ້;
- ແຜໃນສ່ວນຂອງອະໄວຍະວະນີ້ປະສົມກັບ stenosis ຂອງ duodenum ຫຼື duct ໂດຍຜ່ານການທີ່ນໍ້າບີອອກມາ;
- ອາການແຊກຊ້ອນຫຼືໂຣກຊືມຫຼັງຈາກການຜ່າຕັດ pancreatojejunostomy.
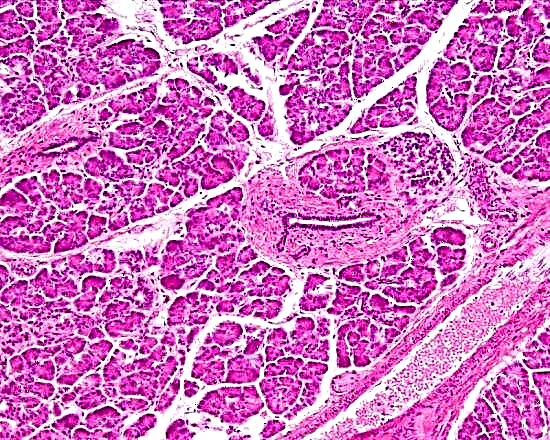
ການອັກເສບຫົວຊໍາເຮື້ອແມ່ນຖືວ່າເປັນການຊີ້ບອກຫຼັກຂອງການຜ່າຕັດ. ນັບຕັ້ງແຕ່ນອກເຫນືອໄປຈາກຄວາມປະທັບຂອງຄວາມເຈັບປວດແລະອາການແຊກຊ້ອນຕ່າງໆ, ການອັກເສບສາມາດປະກອບດ້ວຍຂະບວນການ oncological ຫຼືແມ້ກະທັ້ງເຊື່ອງເນື້ອງອກ. ນີ້ແມ່ນພະຍາດທີ່ຢູ່ໃນລະບົບນິເວດວິທະຍາເຊິ່ງພາລະບົດບາດຕົ້ນຕໍແມ່ນການຫຼີ້ນເຫຼົ້າ.
ເນື່ອງຈາກຜົນກະທົບທາງດ້ານ pathological ຂອງເອທານອນ, ມີການພັດທະນາຂອງຈຸດສຸມອັກເສບຊໍາເຮື້ອໃນແພຈຸລັງຂອງຕ່ອມ, ການລະເມີດຂອງ endocrine ແລະ exocrine ຂອງມັນ. ກົນໄກໂມເລກຸນແລະ pathobiochemical ທີ່ນໍາໄປສູ່ການອັກເສບປະສານງານແລະໂຣກ fibrosis pancreatic ແມ່ນສ່ວນໃຫຍ່ແມ່ນບໍ່ຮູ້.
ລັກສະນະ ທຳ ມະດາຂອງພາບປະຫວັດສາດແມ່ນການຊຶມເຂົ້າຂອງ leukocyte, ການປ່ຽນແປງຂອງທໍ່ ລຳ ໄສ້ແລະສາຂາຂ້າງຫຼັງ, necrosis ຈຸດສຸມແລະເສັ້ນໃຍອະໄວຍະວະຕໍ່ໄປ.
ການກີນຢາໃນກະເພາະອາຫານໃນຜູ້ປ່ວຍເປັນໂຣກຊືມມຶນເມົາຊໍາເຮື້ອ, ໃນນັ້ນຂະບວນການອັກເສບໄດ້ພັດທະນາຢູ່ໃນຫົວກະເພາະ, ເຮັດໃຫ້ມີການປ່ຽນແປງຕາມ ທຳ ມະຊາດຂອງພະຍາດ:
- ການປ່ຽນແປງຄວາມຮຸນແຮງຂອງອາການເຈັບ.
- ການຫຼຸດຜ່ອນຄວາມຖີ່ຂອງໂຣກສ້ວຍແຫຼມ
- ການ ກຳ ຈັດຄວາມ ຈຳ ເປັນໃນການເຂົ້າໂຮງ ໝໍ ຕໍ່ໄປ.
- ຫຼຸດລົງໃນອັດຕາການຕາຍ.
- ການປັບປຸງຄຸນນະພາບຂອງຊີວິດ.
ຄວາມເຈັບປວດໃນທ້ອງເທິງແມ່ນອາການທາງຄລີນິກຊັ້ນ ນຳ ທີ່ກ່ຽວຂ້ອງກັບການເພີ່ມຂື້ນຂອງຄວາມກົດດັນໃນທໍ່ແລະເນື້ອເຍື່ອຂອງເນື້ອງອກ. ການປ່ຽນແປງຂອງເສັ້ນປະສາດໃນເສັ້ນປະສາດທີ່ມີຄວາມຮູ້ສຶກ, ການເພີ່ມຂື້ນຂອງເສັ້ນຜ່າກາງຂອງເສັ້ນປະສາດແລະການອັກເສບຂອງເສັ້ນປະສາດໂດຍຈຸລັງອັກເສບແມ່ນຖືວ່າເປັນສາເຫດຕົ້ນຕໍຂອງໂຣກອາການເຈັບ.
ຄຸນລັກສະນະຂອງການເຮັດວຽກຂອງ Whipple
ກຸ່ມຍ່ອຍຂອງຄົນເຈັບທີ່ເປັນໂຣກ pancreatitis ຊໍາເຮື້ອສ່ວນໃຫຍ່ແມ່ນຜູ້ຊາຍອາຍຸຕໍ່າກວ່າ 40 ປີ. ຄົນເຈັບເຫຼົ່ານີ້ມັກຈະມີອາການເຈັບທ້ອງຮຸນແຮງ, ມີຄວາມຕ້ານທານກັບການຮັກສາອາການຄັນແລະມັກຈະມີອາການແຊກຊ້ອນຢູ່ໃນທ້ອງຖິ່ນ.
ຄົນເຈັບກຸ່ມນີ້ແມ່ນຜູ້ສະ ໝັກ ເຂົ້າຮັບການຜ່າຕັດ, ເພາະວ່ານອກ ເໜືອ ຈາກການປ່ຽນແປງຊ້ ຳ ເຮື້ອໃນຕ່ອມນ້ ຳ ທະເລແລ້ວ, ພວກມັນມັກຈະເປັນໂຣກອື່ນໆຂອງອະໄວຍະວະນີ້ແລະຄົນໃກ້ຄຽງ, ຕົວຢ່າງເຊັ່ນເປັນເນື້ອງອກໃນກະເພາະອາຫານ, ກະເພາະອາຫານຫລື ລຳ ໄສ້ໃຫຍ່.
 ການຜ່າຕັດຂອງ Whipple ຫຼື pacreatoduodenal ແມ່ນການຜ່າຕັດທີ່ ສຳ ຄັນເຊິ່ງສ່ວນຫຼາຍແມ່ນໃຊ້ເພື່ອເອົາເນື້ອງອກທີ່ເປັນມະເລັງຫຼືເນື້ອງອກໃນຫົວຂອງ pancreatic ຫຼື ໜຶ່ງ ໃນໂຄງສ້າງອ້ອມຂ້າງ.
ການຜ່າຕັດຂອງ Whipple ຫຼື pacreatoduodenal ແມ່ນການຜ່າຕັດທີ່ ສຳ ຄັນເຊິ່ງສ່ວນຫຼາຍແມ່ນໃຊ້ເພື່ອເອົາເນື້ອງອກທີ່ເປັນມະເລັງຫຼືເນື້ອງອກໃນຫົວຂອງ pancreatic ຫຼື ໜຶ່ງ ໃນໂຄງສ້າງອ້ອມຂ້າງ.
ວິທີການດັ່ງກ່າວຍັງຖືກ ນຳ ໃຊ້ເພື່ອຮັກສາການບາດເຈັບຂອງໂລກ ໜອງ ໃນຫລື duodenum, ຫຼືເປັນການຮັກສາອາການເຈັບປວດໃນການເປັນໂຣກຕັບອັກເສບ ຊຳ ເຮື້ອ.
ເຕັກນິກການ pancreatoduodenectomy ທີ່ພົບເຫັນຫຼາຍທີ່ສຸດປະກອບມີການໂຍກຍ້າຍໂຄງສ້າງດັ່ງກ່າວ:
- ສ່ວນ distal (antrum) ຂອງກະເພາະອາຫານ;
- ພາກສ່ວນ ທຳ ອິດແລະພາກສ່ວນສອງຂອງ duodenum;
- pancreatic ຫົວ;
- ທໍ່ນ້ ຳ ບີທົ່ວໄປ;
- ພົກຍ່ຽວຕ່ອມຂົມ;
- ຕ່ອມແລະເສັ້ນເລືອດ.
ການສ້າງສາຄືນ ໃໝ່ ປະກອບດ້ວຍການເອົາສ່ວນທີ່ເຫຼືອຂອງກະຕ່າຍໄປຫາ jejunum, ຕິດກັບທໍ່ນ້ ຳ ບີທີ່ພົບທົ່ວໄປກັບ jejunum (choledochojejunostomy) ເພື່ອໃຫ້ນ້ ຳ ຍ່ອຍອາຫານແລະການໄຫຼຂອງນ້ ຳ ບີເຂົ້າໄປໃນ ລຳ ໄສ້ໃຫຍ່. ແລະແກ້ໄຂກະເພາະອາຫານໃຫ້ກັບ jejunum (gastrojejunostomy) ເພື່ອຟື້ນຟູເສັ້ນທາງເດີນອາຫານ.
ຄວາມສັບສົນຂອງການແຊກແຊງທາງດ້ານການຜ່າຕັດກ່ຽວກັບກະຕຸກແມ່ນການມີ ໜ້າ ທີ່ຂອງອະໄວຍະວະນີ້. ດັ່ງນັ້ນ, ການປະຕິບັດງານດັ່ງກ່າວຮຽກຮ້ອງໃຫ້ມີເຕັກນິກການປະຕິບັດງານທີ່ມີຄວາມຊັບຊ້ອນເພື່ອປ້ອງກັນບໍ່ໃຫ້ເກີດຂື້ນໃນເວລາທີ່ພະຍາດຕຸ້ຍເລີ່ມຍ່ອຍອາຫານ. ມັນຍັງເປັນມູນຄ່າທີ່ຈະສັງເກດວ່າແພຈຸລັງຂອງຕ່ອມແມ່ນມີຄວາມລະອຽດອ່ອນຫຼາຍແລະຕ້ອງການການຮັກສາຢ່າງລະມັດລະວັງ, ມັນຍາກທີ່ຈະຍຶດມັນໄດ້. ເພາະສະນັ້ນ, ການປະຕິບັດງານດັ່ງກ່າວສ່ວນຫຼາຍມັກຈະປະກອບໄປດ້ວຍລັກສະນະຂອງ fistulas ແລະເລືອດອອກ. ອຸປະສັກເພີ່ມເຕີມແມ່ນ:
ໂຄງສ້າງຂອງອົງການຈັດຕັ້ງແມ່ນຕັ້ງຢູ່ໃນພາກສ່ວນຂອງທ້ອງນ້ອຍນີ້:
- cava vena ຊັ້ນສູງແລະຕໍ່າກວ່າ.
- aorta ທ້ອງ.
- ເສັ້ນເລືອດແດງ mesenteric ເທິງ.
- ເສັ້ນເລືອດ.
ນອກຈາກນັ້ນ, ທໍ່ນ້ ຳ ບີແລະ ໝາກ ໄຂ່ຫຼັງທົ່ວໄປແມ່ນຕັ້ງຢູ່ບ່ອນນີ້.
ປຽບທຽບກັບໂຣກຕັບອັກເສບທົ່ວໄປ
ແນວຄິດພື້ນຖານຂອງໂຣກ pancreatoduodenectomy ແມ່ນວ່າຫົວຂອງກະຕຸກແລະ duodenum ມີການສະ ໜອງ ເລືອດເສັ້ນເລືອດດຽວກັນ (ເສັ້ນເລືອດໃນກະເພາະ ລຳ ໄສ້).
 ເສັ້ນເລືອດແດງນີ້ຈະຜ່ານຫົວຂອງກະດູກສັນຫຼັງ, ດັ່ງນັ້ນທັງສອງອະໄວຍະວະຕ້ອງຖືກໂຍກຍ້າຍອອກເມື່ອເສັ້ນເລືອດທັງ ໝົດ ຖືກອຸດຕັນ. ຖ້າຫາກວ່າພຽງແຕ່ຫົວຂອງກະຕຸກຖືກໂຍກຍ້າຍອອກເທົ່ານັ້ນ, ມັນກໍ່ຈະເປັນຜົນກະທົບຕໍ່ການໄຫລວຽນຂອງເລືອດໄປສູ່ duodenum, ເຊິ່ງຈະເຮັດໃຫ້ເກີດເນື້ອເຍື່ອຂອງເນື້ອເຍື່ອຂອງມັນ.
ເສັ້ນເລືອດແດງນີ້ຈະຜ່ານຫົວຂອງກະດູກສັນຫຼັງ, ດັ່ງນັ້ນທັງສອງອະໄວຍະວະຕ້ອງຖືກໂຍກຍ້າຍອອກເມື່ອເສັ້ນເລືອດທັງ ໝົດ ຖືກອຸດຕັນ. ຖ້າຫາກວ່າພຽງແຕ່ຫົວຂອງກະຕຸກຖືກໂຍກຍ້າຍອອກເທົ່ານັ້ນ, ມັນກໍ່ຈະເປັນຜົນກະທົບຕໍ່ການໄຫລວຽນຂອງເລືອດໄປສູ່ duodenum, ເຊິ່ງຈະເຮັດໃຫ້ເກີດເນື້ອເຍື່ອຂອງເນື້ອເຍື່ອຂອງມັນ.
ການທົດລອງທາງດ້ານການຊ່ວຍບໍ່ສາມາດສະແດງໃຫ້ເຫັນເຖິງການມີຊີວິດລອດທີ່ ສຳ ຄັນກັບໂຣກຜີວ ໜັງ ໂດຍທົ່ວໄປ, ສ່ວນໃຫຍ່ແມ່ນຍ້ອນວ່າຄົນເຈັບທີ່ໄດ້ຮັບການຜ່າຕັດນີ້ມັກຈະເປັນໂຣກເບົາຫວານໂດຍສະເພາະ.
ບາງຄັ້ງ, ຍ້ອນຄວາມອ່ອນເພຍຂອງຮ່າງກາຍຫຼືການບໍລິຫານຄົນເຈັບທີ່ບໍ່ຖືກຕ້ອງໃນໄລຍະຫຼັງການເກີດ, ການປະກົດຕົວແລະການແຜ່ລະບາດຂອງພະຍາດໃນຜົ້ງທ້ອງແມ່ນເປັນໄປໄດ້, ເຊິ່ງອາດຈະຕ້ອງໄດ້ມີການແຊກແຊງຄັ້ງທີສອງ, ເຊິ່ງຜົນຈາກສ່ວນທີ່ຍັງເຫຼືອຂອງກະດູກສັນຫຼັງ, ເຊັ່ນດຽວກັນກັບກະດູກສັນຫຼັງທີ່ຕິດກັນ, ຖືກຍ້າຍອອກ.
ນີ້ແມ່ນເຮັດເພື່ອປ້ອງກັນການແຜ່ກະຈາຍຂອງການຕິດເຊື້ອ, ແຕ່ໂຊກບໍ່ດີ, ເຮັດໃຫ້ຄົນເຈັບບາດເຈັບເພີ່ມເຕີມ.
Pancreatoduodenectomy Pylorus
ໃນຊຸມປີມໍ່ໆມານີ້, pyloric ຮັກສາການຮັກສາໂຣກ pancreatoduodenal (ທີ່ເອີ້ນກັນວ່າຂັ້ນຕອນ Traverse-Longmire) ໄດ້ຮັບຄວາມນິຍົມ, ໂດຍສະເພາະໃນບັນດາແພດຜ່າຕັດໃນເອີຣົບ. ປະໂຫຍດຕົ້ນຕໍຂອງວິທີການນີ້ແມ່ນວ່າ pylorus ແລະເພາະສະນັ້ນ, ການລະບາຍກະເພາະອາຫານປົກກະຕິໄດ້ຖືກຮັກສາໄວ້. ເຖິງຢ່າງໃດກໍ່ຕາມ, ຄວາມສົງໄສບາງຢ່າງຍັງຄົງມີຢູ່ວ່າການປະຕິບັດງານນີ້ແມ່ນພຽງພໍຈາກຈຸດວິເຄາະທາງດ້ານມະເຮັງ.
 ອີກຈຸດ ໜຶ່ງ ທີ່ມີການຖົກຖຽງກໍ່ຄືວ່າຜູ້ປ່ວຍຄວນເຮັດໂຣກປອດບວມແບບ retroperitoneal.
ອີກຈຸດ ໜຶ່ງ ທີ່ມີການຖົກຖຽງກໍ່ຄືວ່າຜູ້ປ່ວຍຄວນເຮັດໂຣກປອດບວມແບບ retroperitoneal.
ເມື່ອປຽບທຽບກັບຂັ້ນຕອນມາດຕະຖານ Whipple, pylorus, ວິທີການຮັກສາພະຍາດ pancreatoduodenectomy, ມີສ່ວນກ່ຽວຂ້ອງກັບເວລາການແຊກແຊງທາງດ້ານການຜ່າຕັດທີ່ສັ້ນກວ່າ, ການຜ່າຕັດຂັ້ນຕອນ ໜ້ອຍ ລົງ, ແລະການຫຼຸດຜ່ອນການສູນເສຍເລືອດ, ເຊິ່ງຮຽກຮ້ອງໃຫ້ມີການສົ່ງເລືອດ ໜ້ອຍ ລົງ. ເພາະສະນັ້ນ, ມັນມີຄວາມສ່ຽງ ໜ້ອຍ ໃນການພັດທະນາຕິກິລິຍາຕໍ່ການສົ່ງເລືອດ. ອາການແຊກຊ້ອນພາຍຫຼັງ, ການຕາຍຂອງໂຮງ ໝໍ ແລະການຢູ່ລອດບໍ່ແຕກຕ່າງກັນລະຫວ່າງສອງວິທີການ.
Pancreatoduodenectomy ຕາມມາດຕະຖານໃດກໍ່ຕາມແມ່ນຖືວ່າເປັນຂັ້ນຕອນການຜ່າຕັດຫຼັກ.
ການສຶກສາຄົ້ນຄ້ວາຫຼາຍໄດ້ສະແດງໃຫ້ເຫັນວ່າໂຮງ ໝໍ ທີ່ການປະຕິບັດງານນີ້ມັກຈະມີຜົນໄດ້ຮັບໂດຍລວມທີ່ດີກວ່າ. ແຕ່ຢ່າລືມກ່ຽວກັບອາການແຊກຊ້ອນແລະຜົນສະທ້ອນຂອງການປະຕິບັດງານດັ່ງກ່າວ, ເຊິ່ງສາມາດສັງເກດເຫັນໄດ້ໂດຍອະໄວຍະວະທັງ ໝົດ ທີ່ ກຳ ລັງຜ່າຕັດ.
ໃນເວລາທີ່ປະຕິບັດການຜ່າຕັດຢູ່ເທິງຫົວຂອງ pancreatic:
- ພະຍາດເບົາຫວານ mellitus;
- ຝີ postoperative.
ຈາກຂ້າງຂອງກະເພາະອາຫານ, ມີຄວາມເປັນໄປໄດ້ສູງຂອງອາການແຊກຊ້ອນຕ່າງໆເຊັ່ນການຂາດວິຕາມິນ B12 ແລະການພັດທະນາຂອງໂລກເລືອດຈາງ megaloblastic.
ຈາກ duodenum, ອາການແຊກຊ້ອນດັ່ງຕໍ່ໄປນີ້ອາດຈະເກີດຂື້ນ:
- Dysbacteriosis
- ການອຸດຕັນໃນ ລຳ ໄສ້ເນື່ອງຈາກໂຣກ stastosis anastomotic.
- ການລຸດລົງ (cachexia).
ຈາກກະດູກສັນຫຼັງ, ລັກສະນະຂອງອາການແຊກຊ້ອນດັ່ງກ່າວແມ່ນເປັນໄປໄດ້:
- cholangitis;
- bciary pancreatitis;
- ໂຣກຕັບບີ.
ນອກຈາກນັ້ນ, ໂລກຕັບກໍ່ອາດຈະພັດທະນາ.
ການຄາດຄະເນ ສຳ ລັບຄົນເຈັບຫລັງການຜ່າຕັດ
 ອີງຕາມໃບສັ່ງແພດທັງ ໝົດ ຂອງທ່ານ ໝໍ ໃນໄລຍະຟື້ນຟູ, ຄົນເຈັບສາມາດຫຼຸດຜ່ອນຄວາມສ່ຽງຂອງພາວະແຊກຊ້ອນໃຫ້ ໜ້ອຍ ທີ່ສຸດ.
ອີງຕາມໃບສັ່ງແພດທັງ ໝົດ ຂອງທ່ານ ໝໍ ໃນໄລຍະຟື້ນຟູ, ຄົນເຈັບສາມາດຫຼຸດຜ່ອນຄວາມສ່ຽງຂອງພາວະແຊກຊ້ອນໃຫ້ ໜ້ອຍ ທີ່ສຸດ.
ມັນເປັນສິ່ງຈໍາເປັນທີ່ຈະຕ້ອງກຽມຕົວກຽມພ້ອມ enzyme, antibacterials, ມັນຍັງມີຄວາມ ສຳ ຄັນທີ່ຈະຕ້ອງປະຕິບັດຕາມຄາບອາຫານເພື່ອຮັກສາຄວາມເປັນເອກະພາບຂອງສ່ວນ ລຳ ໄສ້.
ຜູ້ປ່ວຍມະເລັງ, ຖ້າ ຈຳ ເປັນກໍ່ຕ້ອງໄດ້ຮັບການ ບຳ ບັດດ້ວຍທາງເຄມີຫລືລັງສີ.
ໃນໄລຍະເວລາຫຼັງການຜ່າຕັດໃນໄລຍະຕົ້ນໆ, ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະຕ້ອງຈື່ກ່ຽວກັບສະພາບການທີ່ເປັນໄພຂົ່ມຂູ່ຕໍ່ຊີວິດ:
- ການພັດທະນາຂອງອາການຊshockອກແມ່ນການຫຼຸດລົງຂອງຄວາມດັນເລືອດ.
- ການຕິດເຊື້ອ - ໄຂ້ແລະໄຂ້, leukocytosis;
- ຄວາມລົ້ມເຫຼວຂອງ Anastomosis - ການພັດທະນາອາການຂອງໂຣກ peritonitis;
- ຄວາມເສຍຫາຍຕໍ່ເຮືອຂອງເສັ້ນປະສາດ, ຄວາມລົ້ມເຫຼວຂອງເສັ້ນປະສາດ - ການເພີ່ມຂື້ນຂອງລະດັບ amylase ໃນເລືອດແລະປັດສະວະ.
- ການພັດທະນາຂອງໂຣກ pancreatitis ຫຼັງຈາກການຜ່າຕັດ, ຖ້າການປະຕິບັດງານບໍ່ໄດ້ຖືກປະຕິບັດໃນການພົວພັນກັບການອັກເສບຂອງໂຣກ pancreatic, ການອຸດຕັນຂອງທໍ່ລະບົບປະສາດພັດທະນາຍ້ອນການໃຄ່ບວມຂອງອະໄວຍະວະ.
ຜູ້ປ່ວຍໂຣກມະເຮັງຫົວກະເພາະໄດ້ຮັບໂອກາດໃນການຍືດຊີວິດຂອງພວກເຂົາ. ຖ້າການປະຕິບັດງານໄດ້ຖືກປະຕິບັດໃນຂັ້ນຕອນຕົ້ນ, ຫຼັງຈາກນັ້ນທ່ານຫມໍຄາດຫວັງວ່າຈະໄດ້ຮັບການແກ້ໄຂຢ່າງສົມບູນ, ໃນໄລຍະຕໍ່ມາ, ການສະແດງອາການເຈັບເປັນໄປໄດ້, ແຕ່ວ່ານີ້ບໍ່ແມ່ນເລື້ອຍໆແລະບໍ່ຄ່ອຍຈະເຮັດໃຫ້ເກີດຜົນຮ້າຍແຮງ. ສຳ ລັບຄົນເຈັບທີ່ເປັນໂຣກ pancreatitis ຊຳ ເຮື້ອ, ຜົນຂອງການປະຕິບັດງານອາດຈະແຕກຕ່າງອອກໄປ - ມີຜົນໄດ້ຮັບທີ່ເອື້ອ ອຳ ນວຍ, ຄົນເຈັບເຫຼົ່ານີ້ຈະສູນເສຍຄວາມຮູ້ສຶກໃນການຕໍ່ສູ້ແລະມີບັນຫາກ່ຽວກັບການເຮັດວຽກຂອງລະບົບຍ່ອຍອາຫານ, ມີສະຖານະການທີ່ປະສົບຜົນ ສຳ ເລັດ ໜ້ອຍ ລົງ, ຄລີນິກ pancreatitis ອາດຈະຍັງຄົງຢູ່, ເຖິງວ່າຈະມີ ໜ້າ ທີ່ຮັບການຊົດເຊີຍຂອງອະໄວຍະວະຕ່າງໆ.
ຄົນເຈັບທຸກຄົນຫຼັງຈາກການຜ່າຕັດພະຍາດປອດແຫ້ງແມ່ນລົງທະບຽນແລະຖືກກວດທຸກໆ 6 ເດືອນ. ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະຕ້ອງໄດ້ຕິດຕາມສະພາບຂອງໂຄງສ້າງທຸກຢ່າງ, ເພາະວ່າອາການແຊກຊ້ອນຊ້າໆເຊັ່ນ: stenosis of anastomoses, ການພັດທະນາຂອງໂລກເບົາຫວານຍ້ອນໂຣກ fibrosis pancreatic, ແລະຍັງມີຂະບວນການ oncological.
ກ່ຽວກັບການຟື້ນຟູແບບເລັ່ງລັດຫຼັງຈາກການສົ່ງຄືນ pancreatoduodenal ຖືກອະທິບາຍໄວ້ໃນວີດີໂອໃນບົດຂຽນນີ້.