ໂຣກເບົາຫວານຊະນິດທີ 2 ແມ່ນເອີ້ນວ່າເພິ່ງພາອາໃສອິນຊູລິນ. ຈຸລັງ Pancreatic ສາມາດຜະລິດອິນຊູລິນພຽງພໍ, ແຕ່ຈຸລັງເປົ້າ ໝາຍ ໃນເນື້ອເຍື່ອບໍ່ຕອບສະ ໜອງ ຕໍ່ມັນ. ລະດັບນ້ ຳ ຕານໃນເລືອດເພີ່ມຂື້ນ.
ຜູ້ທີ່ເປັນໂລກເບົາຫວານຫຼາຍທີ່ສຸດແມ່ນຄົນທີ່ມີນ້ ຳ ໜັກ ເກີນ, ອາຍຸ 40 ກວ່າປີ, ຜູ້ທີ່ມີອາການຂາດເຊື້ອ.
ອາການ ທຳ ອິດທີ່ພະຍາດເບົາຫວານຂອງຊະນິດທີສອງສາມາດສົງໃສວ່າແມ່ນຄວາມອຶດຫີວຢູ່ເລື້ອຍໆ, ການຖ່າຍເບົາເລື້ອຍໆແລະກະແສໄຟຟ້າ, ຄວາມອຶດຫິວ, ອາການຄັນແລະຕຸ່ມຜື່ນຕາມຜິວ ໜັງ, ຄືກັບອາການແພ້ຫຼື urticaria. ໂຣກຕາອ່ອນເພຍແລະໂຣກຕາບອດຊໍາເຮື້ອມັກຈະເຂົ້າຮ່ວມໃນເລື່ອງນີ້. ຄົນເຈັບອາດຈະຖືກລົບກວນຍ້ອນການຢຸດເຕັ້ນ, ການຊັກ, ການຮັກສາບາດແຜທີ່ບໍ່ດີ.
ພະຍາດດັ່ງກ່າວກ້າວ ໜ້າ ໄປຕາມການເວລາ, ອັນຕະລາຍທີ່ສຸດຕໍ່ຊີວິດຂອງຄົນເຈັບແມ່ນອາການແຊກຊ້ອນຂອງໂລກເບົາຫວານປະເພດ 2. ອີງຕາມຈັງຫວະຂອງການພັດທະນາ, ພວກມັນຖືກແບ່ງອອກເປັນໂຣກສ້ວຍແຫຼມ (ຫຼືຕົ້ນ) ແລະໂຣກຊໍາເຮື້ອຂອງໂຣກເບົາຫວານ.
ອາການແຊກຊ້ອນຂອງໂຣກເບົາຫວານ
 ອາຊິດ lactic ເກີດຂື້ນເປັນອາການແຊກຊ້ອນຂອງໂລກເບົາຫວານໃນຄົນເຈັບທີ່ມີພະຍາດຕິດຕໍ່ຂອງຕັບ, ໝາກ ໄຂ່ຫຼັງແລະຫົວໃຈ. ສ່ວນໃຫຍ່ມັນຈະສົ່ງຜົນກະທົບຕໍ່ຄົນຫລັງຈາກ 50 ປີ. ອາການຕ່າງໆເພີ່ມຂື້ນຢ່າງໄວວາ. ຄວາມກົດດັນຫຼຸດລົງ, ເຈັບກ້າມແລະເຈັບຫລັງ sternum ເກີດຂື້ນ, ແລະປະລິມານຂອງປັດສະວະຫຼຸດລົງ. ອາການປວດຮາກ, ຮາກແລະເຈັບທ້ອງຈະປາກົດ. ຄົນເຈັບສູນເສຍສະຕິ. ມັນອາດຈະເປັນການຈັບກຸມຫົວໃຈຫລືຫາຍໃຈ. ພຽງແຕ່ການສັກຢາອິນຊູລິນແລະການເຂົ້າໂຮງ ໝໍ ທັນທີເທົ່ານັ້ນທີ່ສາມາດຊ່ວຍໃນກໍລະນີນີ້.
ອາຊິດ lactic ເກີດຂື້ນເປັນອາການແຊກຊ້ອນຂອງໂລກເບົາຫວານໃນຄົນເຈັບທີ່ມີພະຍາດຕິດຕໍ່ຂອງຕັບ, ໝາກ ໄຂ່ຫຼັງແລະຫົວໃຈ. ສ່ວນໃຫຍ່ມັນຈະສົ່ງຜົນກະທົບຕໍ່ຄົນຫລັງຈາກ 50 ປີ. ອາການຕ່າງໆເພີ່ມຂື້ນຢ່າງໄວວາ. ຄວາມກົດດັນຫຼຸດລົງ, ເຈັບກ້າມແລະເຈັບຫລັງ sternum ເກີດຂື້ນ, ແລະປະລິມານຂອງປັດສະວະຫຼຸດລົງ. ອາການປວດຮາກ, ຮາກແລະເຈັບທ້ອງຈະປາກົດ. ຄົນເຈັບສູນເສຍສະຕິ. ມັນອາດຈະເປັນການຈັບກຸມຫົວໃຈຫລືຫາຍໃຈ. ພຽງແຕ່ການສັກຢາອິນຊູລິນແລະການເຂົ້າໂຮງ ໝໍ ທັນທີເທົ່ານັ້ນທີ່ສາມາດຊ່ວຍໃນກໍລະນີນີ້.
ອາການແຊກຊ້ອນສ້ວຍແຫຼມຂອງໂຣກເບົາຫວານປະເພດ 2 ປະກອບມີ:
- Ketoacidosis.
- ໂລກເອດສ໌ໃນເລືອດ.
- hyperglycemia.
- ກົດ lactic acidosis
Ketoacidosis ເກີດຂື້ນຍ້ອນຄວາມຜິດປົກກະຕິກ່ຽວກັບອາຫານຫຼືການເລືອກການປິ່ນປົວທີ່ບໍ່ຖືກຕ້ອງ, ຫຼັງຈາກການບາດເຈັບ, ການປະຕິບັດງານ. Ketones, ຜະລິດຕະພັນທີ່ລະອຽດຂອງໄຂມັນ, ເລີ່ມສະສົມຢູ່ໃນເລືອດ. ພວກມັນມີຜົນກະທົບທີ່ເປັນອັນຕະລາຍຕໍ່ລະບົບປະສາດ, ສະຕິເສື່ອມສະມັດຖະພາບແລະຄົນເຈັບຕົກຕໍ່າ. ໃນກໍລະນີນີ້, ກິ່ນຫວານຈາກປາກຂອງຄົນເຈັບແມ່ນລັກສະນະ.
ການລະລາຍທາດ ນຳ ້ຕານໃນເລືອດ (glucose ຕ່ ຳ) ຈະເກີດຂື້ນຖ້າປະລິມານຢາເກີນ ກຳ ນົດເພື່ອຫຼຸດ ນຳ ້ຕານ, ທາດແປ້ງທີ່ບໍ່ພຽງພໍແມ່ນມາຈາກອາຫານ, ດ້ວຍການອອກ ກຳ ລັງກາຍທີ່ຍິ່ງໃຫຍ່, ຄວາມກົດດັນຮຸນແຮງແລະການດື່ມເຫຼົ້າ.
ໃນຄັ້ງ ທຳ ອິດ, ບຸກຄົນໃດ ໜຶ່ງ ສູນເສຍການປະຖົມນິເທດຢູ່ໃນອະວະກາດ, ກາຍເປັນສິ່ງກີດຂວາງ. ຫຼັງຈາກນັ້ນ, ໂກນດັງຂື້ນມາ, ເຫື່ອເຢັນ. ສິ່ງນີ້ຖືກທົດແທນດ້ວຍມໍເຕີທີ່ຄົມຊັດແລະຄວາມຕື່ນເຕັ້ນທາງປະສາດແລະຄົນເຈັບຕົກຢູ່ໃນສະຕິ.
ໃນອາການ ທຳ ອິດຂອງການເລີ່ມຕົ້ນລະລາຍໃນເລືອດ, ຄົນເຈັບຕ້ອງໄດ້ຮັບທາດແຫຼວຫວານ, ນ້ ຳ ເຜີ້ງແລະເຂົ້າ ໜົມ ຫວານ. ອາຫານໃດໆທີ່ມີຄາໂບໄຮເດຣດຈະເຮັດໄດ້.
hyperglycemia ແມ່ນກ່ຽວຂ້ອງກັບການເພີ່ມຂື້ນຂອງນໍ້າຕານໃນເລືອດ. ສິ່ງນີ້ສາມາດເກີດຂື້ນໄດ້ຖ້າມີການລະເມີດຂອງຄາບອາຫານ, ຂ້າມການກິນຢາ, ໄຂ້ພ້ອມກັບພະຍາດອັກເສບ, ຂາດກິດຈະ ກຳ ທາງດ້ານຮ່າງກາຍທີ່ເປັນປະ ຈຳ, ເຮັດວຽກຜິດປົກກະຕິຂອງ ໝາກ ໄຂ່ຫຼັງ.
ສະແດງອອກໂດຍຄວາມບໍ່ພຽງພໍ, ຄວາມສັບສົນ, ມີກິ່ນອາຊoneອກຈາກປາກ. ໃນກໍລະນີດັ່ງກ່າວ, ຄົນເຈັບ ຈຳ ເປັນຕ້ອງໃຫ້ນ້ ຳ ຫຼາຍເທົ່າທີ່ຈະຫຼາຍໄດ້ກ່ອນທີ່ທ່ານ ໝໍ ຈະມາເຖິງ.
ໂຣກເບົາຫວານ ຊຳ ເຮື້ອ
 Polyneuropathy ແມ່ນອາການແຊກຊ້ອນທີ່ພົບເລື້ອຍທີ່ສຸດຂອງໂຣກເບົາຫວານປະເພດ 2. ການສະແດງຂອງມັນແມ່ນກ່ຽວຂ້ອງກັບຄວາມເສຍຫາຍຕໍ່ເສັ້ນປະສາດຂອງລະບົບປະສາດສ່ວນປະກອບແລະເອກະລາດ. ອາການຕ່າງໆແມ່ນຖືກ ກຳ ນົດໂດຍສະຖານທີ່ຂອງແຜ.
Polyneuropathy ແມ່ນອາການແຊກຊ້ອນທີ່ພົບເລື້ອຍທີ່ສຸດຂອງໂຣກເບົາຫວານປະເພດ 2. ການສະແດງຂອງມັນແມ່ນກ່ຽວຂ້ອງກັບຄວາມເສຍຫາຍຕໍ່ເສັ້ນປະສາດຂອງລະບົບປະສາດສ່ວນປະກອບແລະເອກະລາດ. ອາການຕ່າງໆແມ່ນຖືກ ກຳ ນົດໂດຍສະຖານທີ່ຂອງແຜ.
ສ່ວນຫຼາຍມັກຈະມີອາການເຈັບແລະມີບາດແຜຢູ່ຂາ, ມັກຈະເປັນເວລາກາງຄືນ, ຮູ້ສຶກວ່າເປັນຫວັດຫລືຮ້ອນ, ຄວາມຮູ້ສຶກທີ່ເກີດຈາກການຫອຍນາງລົມ. ການ ສຳ ພັດກັບແຂນຂາທັງ ໝົດ ແມ່ນເຈັບ. ການຕັດແລະ microtraumas ເທິງຜິວ ໜັງ ບໍ່ຫາຍດີເປັນເວລາດົນ.
ໃນກໍລະນີທີ່ບໍ່ມີການຮັກສາປິ່ນປົວພະຍາດນ້ ຳ ຕານໃນເລືອດສູງແລະໃນກໍລະນີທີ່ບໍ່ມີມາດຕະການປ້ອງກັນ, ມັນ ຈຳ ເປັນຕ້ອງໄດ້ປິ່ນປົວບາດແຜຕາມຕີນ. ການຮັກສາແບບອະນຸລັກປະກອບດ້ວຍການແຕ່ງຕັ້ງຢາຕ້ານເຊື້ອແບກທີເລຍ, ຢາແກ້ອັກເສບ. ສະແດງໃຫ້ເຫັນແມ່ນຢາເສບຕິດໃນການຟື້ນຟູການໄຫຼວຽນຂອງເລືອດແລະຄວາມເລິກຂອງພາຍໃນ.
ວິທີການທີ່ດີທີ່ສຸດໃນການຮັກສາແລະປ້ອງກັນແມ່ນການປິ່ນປົວດ້ວຍຄື້ນຊshockອກ. ປັດໄຈການຈະເລີນເຕີບໂຕແລະລະບຽບການຮັກສາຈຸລັງ ລຳ ຕົ້ນແມ່ນ ກຳ ລັງ ນຳ ສະ ເໜີ.
ຖ້າເສັ້ນປະສາດທີ່ກ່ຽວຂ້ອງກັບອະໄວຍະວະຍ່ອຍໄດ້ຮັບຄວາມເສຍຫາຍ, ປວດຮາກ, ໜັກ ໃນກະເພາະ, ລຳ ໃສ້, ຖອກທ້ອງ, ທ້ອງຜູກອາດຈະລົບກວນ. ນີ້ເຮັດໃຫ້ເກີດການລົບກວນໃນການເຄື່ອນໄຫວຂອງອາຫານຕາມ ລຳ ໄສ້ໃຫຍ່.
ດ້ວຍໂຣກ neuropathy ຂອງລະບົບ genitourinary, ຄວາມກະຕືລືລົ້ນຈະເກີດຂື້ນໃນຜູ້ຊາຍ, ຄວາມຕື່ນເຕັ້ນຫຼຸດລົງແລະການລະຄາຍເຄືອງໃນແມ່ຍິງ, ການຖ່າຍເບົາທີ່ບົກຜ່ອງ, ໂຣກຍ່ຽວແລະ cystitis.
ອາການແຊກຊ້ອນທ້າຍຂອງໂຣກເບົາຫວານຊະນິດທີ 2 ແມ່ນກ່ຽວຂ້ອງກັບການພັດທະນາຂອງການປ່ຽນແປງຂອງເຮືອທີ່ລ້ຽງອະໄວຍະວະ. ອີງຕາມສະຖານທີ່ຂອງແຜ, ອາດຈະເກີດຂື້ນດັ່ງຕໍ່ໄປນີ້:
- Polyneuropathy.
- Microangiopathy ຂອງເຮືອຂອງຂາ (ຕີນໂລກເບົາຫວານ).
- ໂຣກປອດໂປ່ງ
- Retinopathy
- ໂລກຂໍ້ອັກເສບ
- ໂລກຂໍ້ອັກເສບ
 ດ້ວຍການລະເມີດຂອງຄວາມເລິກຂອງຫົວໃຈ, ຫົວໃຈເຕັ້ນ, ພັດທະນາ, ເຈັບໃນຫົວໃຈ, ວິນຫົວແລະຕອນຂອງການສູນເສຍສະຕິ, ອາການເຈັບຫົວ. ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະເຣິ (myocardial infarction)
ດ້ວຍການລະເມີດຂອງຄວາມເລິກຂອງຫົວໃຈ, ຫົວໃຈເຕັ້ນ, ພັດທະນາ, ເຈັບໃນຫົວໃຈ, ວິນຫົວແລະຕອນຂອງການສູນເສຍສະຕິ, ອາການເຈັບຫົວ. ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະເຣິ (myocardial infarction)
ມັນເປັນສິ່ງຈໍາເປັນທີ່ຈະປິ່ນປົວໂຣກ polyneuropathy ໂດຍການເຮັດໃຫ້ນໍ້າຕານໃນເລືອດປົກກະຕິ. ການຮັກສາອາການແມ່ນຂື້ນກັບອະໄວຍະວະທີ່ໄດ້ຮັບຜົນກະທົບເປັນສ່ວນໃຫຍ່. ດ້ວຍໂຣກ neuropathy ໃນຂາຕ່ ຳ, ການສັກຢາວິຕາມິນ B, ຢາແກ້ປວດ, ແລະການອັກເສບທີ່ມີທາດອາຊິດ - ຮໍໂມນແມ່ນຖືກ ກຳ ນົດ.
ການຮັກສາລະບົບກ່ຽວກັບເຄື່ອງຍ່ອຍ, ຫຼອດເລືອດຫົວໃຈແລະ genitourinary ແມ່ນແບບດັ້ງເດີມ ສຳ ລັບພະຍາດເຫຼົ່ານີ້.
Microangiopathy ຂອງພາກສ່ວນປາຍແມ່ນຕ່ໍາທີ່ມີການສ້າງຕັ້ງຂອງອັນທີ່ເອີ້ນວ່າຕີນພະຍາດເບົາຫວານໄດ້ - ພາວະແຊກຊ້ອນທົ່ວໄປຂອງພະຍາດເບົາຫວານ. ຄວາມແຕກຕ່າງຂອງທາດນ້ ຳ ຕານໃນເລືອດ ທຳ ລາຍຝາຂອງເສັ້ນເລືອດ. ການຂາດການສະ ໜອງ ເລືອດ, ຄວາມເສຍຫາຍຕໍ່ເສັ້ນໃຍປະສາດແລະຄວາມຜິດປົກກະຕິທາງເດີນອາຫານເຮັດໃຫ້ສູນເສຍຄວາມອ່ອນໄຫວຂອງເນື້ອເຍື່ອຂອງສ່ວນລຸ່ມ.
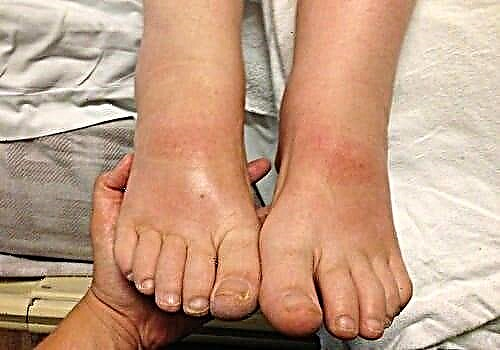
ການຫຼຸດຜ່ອນຄວາມອ່ອນໄຫວຕໍ່ອຸນຫະພູມ, ຄວາມເຈັບປວດ, ຄວາມເສຍຫາຍທາງກົນຈັກເຮັດໃຫ້ມີບາດແຜແລະແຜໃນຕີນ. ພວກມັນມີລັກສະນະຕາມແນວທາງທີ່ຍາວນານ, ແຂງແຮງ, ບໍ່ຄ່ອຍດີ. ຕີນແມ່ນພິການ, ຜິວຫນັງມີຂົນ, calluses ປາກົດ. ໃນກໍລະນີນີ້, ການກະຕຸ້ນຢູ່ເທິງຂາແມ່ນຖືກກໍານົດ.
ການປ່ຽນແປງຄັ້ງທີສອງໃນໄລຍະການບາດແຜຂອງຕີນນີ້ສາມາດເປັນຂາເຢັນແລະຈ່ອຍຜອມ, ບວມກັບລັກສະນະຂອງແຜທີ່ມີແຄມບໍ່ສະ ເໝີ ກັນ. ໃນກໍລະນີນີ້, ໝາກ ຮຸ່ງເກືອບບໍ່ຮູ້ສຶກເລີຍ. ມັນຍັງມີຮູບແບບປະສົມຂອງການພັດທະນາຕີນທີ່ເປັນໂລກເບົາຫວານ.
ການປ້ອງກັນອາການແຊກຊ້ອນຂອງຈຸລິນຊີປະກອບມີໃນການສັງເກດ ຄຳ ແນະ ນຳ ດັ່ງຕໍ່ໄປນີ້:
- ທ່ານບໍ່ສາມາດໃຊ້ອາບນ້ ຳ ຮ້ອນ, ໃຊ້ແຜ່ນຮອງຄວາມຮ້ອນ.
- ຕີນຄວນໄດ້ຮັບການປົກປ້ອງຈາກການຕັດແລະບາດແຜ.
- ເຮັດກາຍະ ກຳ ສຳ ລັບຕີນ.
- ທ່ານບໍ່ສາມາດຍ່າງຕີນເປົ່າ, ໂດຍສະເພາະຢູ່ນອກເຮືອນ.
- ເມື່ອມີອາການຂອງການຕິດເຊື້ອເຫັດ, ໃຫ້ ດຳ ເນີນການປິ່ນປົວທີ່ສົມບູນແບບ.
- ເຮັດການເຮັດເລັບຕີນຢ່າງ ໜ້ອຍ ສອງຄັ້ງຕໍ່ເດືອນ.
- ຮັກສາພະຍາດຕ່າງໆທີ່ມີ pumice.
- ໃສ່ເກີບທີ່ຜະລິດຈາກວັດຖຸດິບ ທຳ ມະຊາດ, ດີກວ່າມີ insoles orthopedic.
- ຍ່ອຍຂາບໍ່ຄວນອະນຸຍາດ.
 ໂຣກປອດອັກເສບໃນໂລກເບົາຫວານຊະນິດທີ 2 ແມ່ນກ່ຽວຂ້ອງກັບການທົດແທນເນື້ອເຍື່ອເຊື່ອມຂອງ glomeruli ຂອງ ໝາກ ໄຂ່ຫຼັງ. ດ້ວຍພະຍາດນີ້, ການສະແດງອອກຂອງການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງທີ່ບົກຜ່ອງຄ່ອຍໆເພີ່ມຂື້ນເລື້ອຍໆ, ແລະຖືກກວດຫາໂຣກນີ້ພຽງແຕ່ເມື່ອມີໂປຣຕີນຢູ່ໃນນໍ້າຍ່ຽວ, ເຊິ່ງສະທ້ອນໃຫ້ເຫັນເຖິງການປ່ຽນແປງທີ່ບໍ່ປ່ຽນແປງຂອງເນື້ອເຍື່ອຂອງ ໝາກ ໄຂ່ຫຼັງ.
ໂຣກປອດອັກເສບໃນໂລກເບົາຫວານຊະນິດທີ 2 ແມ່ນກ່ຽວຂ້ອງກັບການທົດແທນເນື້ອເຍື່ອເຊື່ອມຂອງ glomeruli ຂອງ ໝາກ ໄຂ່ຫຼັງ. ດ້ວຍພະຍາດນີ້, ການສະແດງອອກຂອງການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງທີ່ບົກຜ່ອງຄ່ອຍໆເພີ່ມຂື້ນເລື້ອຍໆ, ແລະຖືກກວດຫາໂຣກນີ້ພຽງແຕ່ເມື່ອມີໂປຣຕີນຢູ່ໃນນໍ້າຍ່ຽວ, ເຊິ່ງສະທ້ອນໃຫ້ເຫັນເຖິງການປ່ຽນແປງທີ່ບໍ່ປ່ຽນແປງຂອງເນື້ອເຍື່ອຂອງ ໝາກ ໄຂ່ຫຼັງ.
ອາການໃຄ່ບວມເກີດຂື້ນ, ປະລິມານທາດໂປຼຕີນໃນເລືອດຫຼຸດລົງ, ຄົນເຈັບຈະສູນເສຍນ້ ຳ ໜັກ. ຄວາມດັນເລືອດສູງຂື້ນ, ຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງຈະພັດທະນາ, ຮຽກຮ້ອງໃຫ້ມີໂຣກ hemodialysis.
ການປິ່ນປົວໂຣກ nephropathy ແມ່ນປະຕິບັດກັບຢາທີ່ຊ່ວຍຫຼຸດຄວາມດັນເລືອດ, diuretics ແລະ ຈຳ ເປັນຕ້ອງໃຊ້ຢາຫຼຸດ ນຳ ້ຕານ. ໃນຄາບອາຫານ, ຄວນແນະ ນຳ ໃຫ້ ຈຳ ກັດເກືອຕົ້ມແລະໂປຕີນ.
ໂຣກເບົາຫວານ (Retinopathy) ທີ່ເປັນໂຣກເບົາຫວານແມ່ນເປັນໂຣກຫລອດເລືອດຂອງໂຣກ retina. ເນື່ອງຈາກການເພີ່ມຂື້ນຂອງເສັ້ນເລືອດໃນເສັ້ນເລືອດ, ມີການອັກເສບຍ້ອນກັບແລະການຢ່ອນລົງຂອງສະລັບສັບຊ້ອນໄຂມັນໃນມັນ. ຫຼັງຈາກນັ້ນ, ດ້ວຍຄວາມຄືບ ໜ້າ, foci ຂອງໂຣກ necrosis ແລະເສັ້ນເລືອດຂອດພັດທະນາ. ໃນໄລຍະເວລາ, ການຍຶດເອົາກະດູກສັນຫຼັງເກີດຂື້ນກັບການສູນເສຍສາຍຕາທີ່ສົມບູນ.
ອາການ ທຳ ອິດແມ່ນຮູບລັກສະນະຂອງແມງວັນແລະຈຸດກ່ອນຕາ, ຄວາມຫຍຸ້ງຍາກໃນການເຮັດວຽກຢູ່ໃກ້ແລະອ່ານ ໜັງ ສື.
ດ້ວຍການບົ່ງມະຕິແລະປິ່ນປົວໃຫ້ທັນເວລາ, ການຄາດຄະເນແມ່ນເປັນໄປໄດ້. ນອກເຫນືອຈາກການເຮັດໃຫ້ລະດັບນ້ ຳ ຕານເປັນປົກກະຕິ, ເອນໄຊ, ສານຕ້ານອະນຸມູນອິດສະຫຼະແລະຢາທີ່ຊ່ວຍຫຼຸດຜ່ອນຄວາມເສື່ອມໃນເສັ້ນເລືອດຍັງໄດ້ຮັບການປິ່ນປົວເຊັ່ນກັນ.
ເຮືອທີ່ມີເລືອດອອກແມ່ນຖືກເຜົາດ້ວຍເລເຊີ.
ນອກຈາກນັ້ນ, ດ້ວຍໄລຍະຍາວຂອງໂຣກເບົາຫວານ mellitus ຂອງຊະນິດທີສອງ, ໂລກຂໍ້ອັກເສບກ່ຽວກັບໂລກເບົາຫວານສາມາດພັດທະນາໄດ້. ດ້ວຍພະຍາດນີ້, ຂໍ່ກະດູກໃຫຍ່ໄດ້ຮັບຜົນກະທົບ. ມີຄວາມເຈັບປວດ, ຂໍ້ ຈຳ ກັດໃນການເຄື່ອນທີ່. ຢູ່ທາງໃນຂອງຂໍ່ກະດູກ, ມີນ້ ຳ ແຫຼວທີ່ມີລະບົບຕ່ ຳ ລົງ, ຄວາມ ໜືດ ຂອງມັນເພີ່ມຂື້ນ, ແລະມີສຽງດັງຂື້ນໃນຂໍ່ກະດູກ.
ໂຣກໂຣກໂຣກໂຣກເບົາຫວານເກີດຂື້ນໃນຮູບແບບຂອງການເປັນໂຣກຂອງລະບົບປະສາດສ່ວນກາງ. ມັນສາມາດພັດທະນາໄດ້ເປັນຜົນມາຈາກການເປັນໂຣກເສັ້ນເລືອດໃນສະ ໝອງ ເຊິ່ງເປັນພາວະແຊກຊ້ອນແຍກຕ່າງຫາກຂອງພະຍາດເບົາຫວານ. ມັນສະແດງອອກໃນຕົວຂອງມັນເອງໃນຄວາມອ່ອນແອທົ່ວໄປ, ອາການເຈັບຫົວ, ວິນຫົວແລະການສູນເສຍສະຕິ. ລົບກວນຄວາມຊົງ ຈຳ, ຄິດ, ນອນ.
ຄວາມບໍ່ສະຖຽນລະພາບທາງອາລົມ, ນ້ ຳ ຕາ, ຊຶມເສົ້າພັດທະນາ. ການຮັກສາຄົນເຈັບດັ່ງກ່າວຕ້ອງໄດ້ຮັບການປະຕິບັດໂດຍ ໝໍ ປະສາດແລະຖ້າ ຈຳ ເປັນກໍ່ແມ່ນນັກຈິດຕະສາດ.
ການປ້ອງກັນພະຍາດເບົາຫວານ
ປັດໃຈ ສຳ ຄັນທີ່ສຸດໃນການປ້ອງກັນພະຍາດເບົາຫວານແມ່ນການຮັກສາລະດັບນ້ ຳ ຕານເປົ້າ ໝາຍ ຂອງທ່ານ (ສ່ວນບຸກຄົນ). ຕິດຕາມກວດກາ hemoglobin glycated ທຸກໆສາມເດືອນ. ຕົວຊີ້ວັດນີ້ສະທ້ອນເຖິງມູນຄ່າສະເລ່ຍຂອງນ້ ຳ ຕານໃນເລືອດເປັນເວລາ 3 ເດືອນ.
ມັນເປັນສິ່ງ ຈຳ ເປັນທີ່ຈະຕ້ອງໄດ້ຜ່ານການກວດສຸຂະພາບໂດຍແພດຕາຊ່ຽວຊານດ້ານ ໜຶ່ງ ປີລະຄັ້ງ.
ການກວດປັດສະວະປະ ຈຳ ວັນ ສຳ ລັບສັບຊ້ອນທາດໂປຼຕີນແລະ ໝາກ ໄຂ່ຫຼັງຄວນຈະຖືກກວດທຸກໆ 6 ເດືອນ.
ເພື່ອປ້ອງກັນການພັດທະນາຂອງຄວາມຜິດປົກກະຕິຂອງເສັ້ນເລືອດ, ມີວິທີການກະກຽມອາຊິດທີ່ບໍ່ມີເພດ; - lipoic, ສານຕ້ານອະນຸມູນອິດສະຫຼະແລະຢາຕ້ານເຊື້ອໃນໂຮງ ໝໍ ຫຼືໂຮງ ໝໍ ມື້ ຈຳ ເປັນ.
ເພື່ອຍົກເວັ້ນພະຍາດທາງເດີນປັດສະວະ, ການປຶກສາກັບແພດຊ່ຽວຊານດ້ານ endocrinologist ແລະການສຶກສາກ່ຽວກັບລະດັບຂອງຮໍໂມນ thyroid ແມ່ນມີຄວາມ ຈຳ ເປັນ. ມີພະຍາດເບົາຫວານປະເພດ 1, ໂຣກຕ່ອມທ່ີເປັນໂຣກ thyroiditis ມັກຈະພັດທະນາ, ແລະເປັນໂລກເບົາຫວານທີ່ບໍ່ແມ່ນອິນຊູລິນ, ໂຣກເບົາຫວານຕັບອັກເສບມັກຖືກກວດພົບ. ການເຮັດວຽກຂອງ thyroid ຫຼຸດລົງສາມາດເຮັດໃຫ້ເກີດການໂຈມຕີໃນເລືອດໃນເລືອດ.
ວິດີໂອໃນບົດຄວາມນີ້ສືບຕໍ່ຫົວຂໍ້ຂອງພະຍາດເບົາຫວານ.