ທຸກໆປີ, ຈຳ ນວນຄົນທີ່ຖືກກວດພົບວ່າເປັນພະຍາດເບົາຫວານແມ່ນເພີ່ມຂື້ນຢ່າງຕໍ່ເນື່ອງ. ພະຍາດວິທະຍາໄດ້ຖືກ ກຳ ນົດແລ້ວໃນໄລຍະຕໍ່ມາ, ສະນັ້ນມັນກໍ່ເປັນໄປບໍ່ໄດ້ທີ່ຈະ ກຳ ຈັດມັນ ໝົດ. ຄວາມພິການແຕ່ຫົວທີ, ການພັດທະນາຂອງພາວະແຊກຊ້ອນຊໍາເຮື້ອ, ອັດຕາການຕາຍສູງ - ນີ້ແມ່ນສິ່ງທີ່ພະຍາດນີ້ມີຄວາມອ່ອນແອ.
ໂຣກເບົາຫວານມີຫລາຍຮູບແບບ; ມັນສາມາດເກີດຂື້ນໃນຜູ້ເຖົ້າ, ແມ່ຍິງຖືພາ, ແລະເດັກນ້ອຍ. ທຸກໆອາການແລະອາການຂອງສະພາບທາງດ້ານເຊື້ອພະຍາດແມ່ນມີຄວາມສາມັກຄີກັນໂດຍສິ່ງ ໜຶ່ງ - hyperglycemia (ຈຳ ນວນ glucose ໃນເລືອດເພີ່ມຂື້ນ), ເຊິ່ງຖືກຢັ້ງຢືນໂດຍວິທີການຫ້ອງທົດລອງ. ໃນບົດຂຽນ, ພວກເຮົາຈະພິຈາລະນາໃນລະດັບໃດ ໜຶ່ງ ຂອງລະດັບນ້ ຳ ຕານໃນເລືອດທີ່ພວກເຂົາບົ່ງມະຕິພະຍາດເບົາຫວານ, ມີເງື່ອນໄຂຫຍັງໃນການຢືນຢັນຄວາມຮ້າຍແຮງຂອງພະຍາດ, ດ້ວຍວິທີທາງໃດທີ່ພວກເຂົາ ດຳ ເນີນການບົ່ງມະຕິພະຍາດທີ່ແຕກຕ່າງຂອງພະຍາດ.
ພະຍາດຊະນິດໃດແລະເຫດຜົນທີ່ມັນເກີດຂື້ນ
ໂຣກເບົາຫວານໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະເລັງ. ຕົວເລືອກ ທຳ ອິດແມ່ນປົກກະຕິ ສຳ ລັບພະຍາດຊະນິດທີ 1 - ຂື້ນກັບອິນຊູລິນ. ດ້ວຍເຫດຜົນຫຼາຍຢ່າງ, ອຸປະກອນອິນຊູລິນຂອງກະຕ່າຍບໍ່ສາມາດສັງເຄາະປະລິມານຂອງສານທີ່ມີການເຄື່ອນໄຫວຂອງຮໍໂມນທີ່ ຈຳ ເປັນ ສຳ ລັບການແຈກຢາຍໂມເລກຸນນ້ ຳ ຕານຈາກກະແສເລືອດເຂົ້າໄປໃນຈຸລັງທີ່ບໍລິເວນອ້ອມແອ້ມ.
ໃນຕົວແປທີ່ສອງ (ພະຍາດເບົາຫວານທີ່ບໍ່ແມ່ນອິນຊູລິນ), ທາດເຫຼັກກໍ່ໃຫ້ເກີດຮໍໂມນທີ່ພຽງພໍ, ແຕ່ຜົນກະທົບຂອງມັນຕໍ່ຈຸລັງແລະເນື້ອເຍື່ອບໍ່ໄດ້ເຮັດໃຫ້ຕົວເອງຖືກຕ້ອງ. ອຸປະກອນດັ່ງກ່າວພຽງແຕ່ບໍ່ເຫັນອິນຊູລິນ, ໝາຍ ຄວາມວ່ານ້ ຳ ຕານບໍ່ສາມາດເຂົ້າໄປໃນຈຸລັງດ້ວຍການຊ່ວຍເຫຼືອຂອງມັນ. ຜົນໄດ້ຮັບແມ່ນວ່າແພຈຸລັງປະສົບກັບຄວາມອຶດຢາກດ້ານພະລັງງານ, ແລະທາດນ້ ຳ ຕານທັງ ໝົດ ຍັງຢູ່ໃນເລືອດໃນປະລິມານຫຼາຍ.
ສາເຫດຂອງຮູບແບບການຕິດເຊື້ອພະຍາດອິນຊູລິນແມ່ນ:
- ເຊື້ອສາຍ - ຖ້າມີຍາດພີ່ນ້ອງທີ່ບໍ່ສະບາຍ, ໂອກາດທີ່ຈະ“ ເກີດ” ພະຍາດດຽວກັນເພີ່ມຂື້ນຫຼາຍຄັ້ງ;
- ພະຍາດຕ່າງໆຂອງຕົ້ນ ກຳ ເນີດໄວຣັດ - ພວກເຮົາ ກຳ ລັງເວົ້າກ່ຽວກັບໂຣກ ໝາກ ເບີດ, ເຊື້ອໄວຣັສ Coxsackie, ໂຣກຫັດ, ໂຣກຫັດ;
- ມີຂອງພູມຕ້ານທານກັບຈຸລັງ pancreatic ທີ່ມີສ່ວນຮ່ວມໃນການຜະລິດຂອງ insulin ຮໍໂມນ.

ປະເພດ 1 ຂອງ "ພະຍາດຫວານ" ແມ່ນສືບທອດໂດຍຊະນິດທີ່ຊົດເຊີຍ, ປະເພດ 2 - ໂດຍຜູ້ທີ່ໂດດເດັ່ນ
ໂຣກເບົາຫວານປະເພດ 2 ມີບັນຊີລາຍຊື່ສາເຫດທີ່ອາດຈະເກີດຂື້ນ. ເຫຼົ່ານີ້ລວມມີ:
- ອະໄວຍະວະເພດ;
- ນ້ ຳ ໜັກ ໃນຮ່າງກາຍສູງ - ປັດໄຈທີ່ເປັນຕາຢ້ານໂດຍສະເພາະເມື່ອລວມເຂົ້າກັບໂຣກ atherosclerosis, ຄວາມດັນເລືອດສູງ;
- ຊີວິດ sedentary;
- ການລະເມີດກົດລະບຽບຂອງການກິນອາຫານທີ່ດີຕໍ່ສຸຂະພາບ;
- pathology ຂອງລະບົບ cardiovascular ໃນອະດີດ;
- ຜົນກະທົບຄົງທີ່ຂອງຄວາມກົດດັນ;
- ການຮັກສາໄລຍະຍາວດ້ວຍຢາບາງຊະນິດ.
ຮູບແບບ Gestational
ການບົ່ງມະຕິພະຍາດເບົາຫວານທາງເພດແມ່ນເຮັດໃຫ້ແມ່ຍິງຖືພາເຊິ່ງພະຍາດດັ່ງກ່າວເກີດຂື້ນຢ່າງຊັດເຈນກັບພື້ນຖານຂອງ ຕຳ ແໜ່ງ "ໜ້າ ສົນໃຈ" ຂອງພວກເຂົາ. ແມ່ທີ່ຄາດຫວັງຈະປະເຊີນກັບພະຍາດພາຍຫຼັງອາທິດທີ 20 ຂອງການເກີດລູກ. ກົນໄກການພັດທະນາແມ່ນຄ້າຍຄືກັບພະຍາດຊະນິດທີສອງ, ນັ້ນແມ່ນໂຣກ ໝາກ ຂີ້ຫູດຂອງແມ່ຍິງຜະລິດສານທີ່ມີປະລິມານຮໍໂມນພຽງພໍ, ແຕ່ຈຸລັງສູນເສຍຄວາມອ່ອນໄຫວຂອງມັນ.
ເງື່ອນໄຂການວິນິດໄສ ສຳ ລັບພະຍາດໃນຄົນເຈັບທີ່ບໍ່ຖືພາ
ມີຕົວຊີ້ວັດ ຈຳ ນວນ ໜຶ່ງ ບົນພື້ນຖານເຊິ່ງການບົ່ງມະຕິພະຍາດເບົາຫວານໄດ້ຖືກຢືນຢັນ:
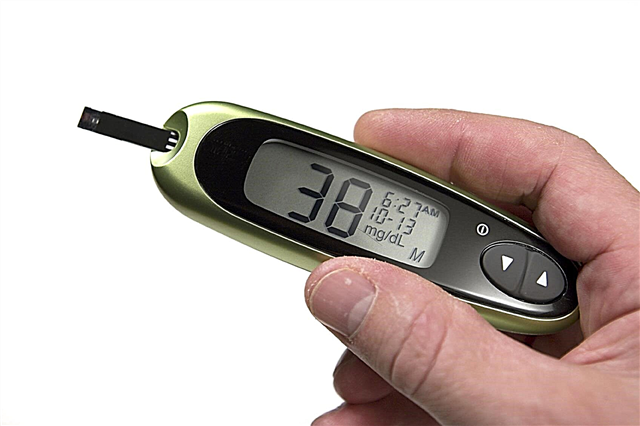
- ລະດັບນໍ້າຕານໃນກະແສເລືອດ, ເຊິ່ງຖືກ ກຳ ນົດໂດຍການເອົາຊີວະພາບຈາກເສັ້ນເລືອດຫຼັງຈາກການອົດອາຫານໄດ້ 8 ຊົ່ວໂມງ (ຕົວຢ່າງ, ໃນກະເພາະອາຫານຫວ່າງ), ສູງກວ່າ 7 mmol / L. ຖ້າພວກເຮົາເວົ້າກ່ຽວກັບເລືອດ capillary (ຈາກນິ້ວມື), ຕົວເລກນີ້ແມ່ນ 6,1 mmol / L.
- ການປະກົດຕົວຂອງຄລີນິກແລະການຮ້ອງທຸກຂອງຄົນເຈັບປະສົມປະສານກັບຕົວເລກ glycemic ສູງກວ່າ 11 mmol / l ເມື່ອກິນວັດສະດຸໃນເວລາໃດກໍ່ຕາມໂດຍບໍ່ສົນເລື່ອງການກິນອາຫານເຂົ້າໃນຮ່າງກາຍ.
- ການມີ glycemia ແມ່ນຫຼາຍກ່ວາ 11 mmol / l ຕໍ່ກັບຄວາມເປັນມາຂອງການທົດສອບການໂຫຼດນ້ ຳ ຕານ (GTT), ຄື 2 ຊົ່ວໂມງຫຼັງຈາກການ ນຳ ໃຊ້ວິທີແກ້ໄຂຫວານ.

GTT ຖືກປະຕິບັດໂດຍການເອົາເລືອດ venous ກ່ອນແລະ 1-2 ຊົ່ວໂມງຫຼັງຈາກໃຊ້ວິທີແກ້ໄຂດ້ວຍຜົງ glucose
HbA1c ແມ່ນຫຍັງແລະມີຈຸດປະສົງຫຍັງ?
HbA1c ແມ່ນ ໜຶ່ງ ໃນບັນດາມາດຖານທີ່ຊ່ວຍໃຫ້ທ່ານສາມາດ ກຳ ນົດວ່າມີໂຣກເບົາຫວານ. ນີ້ແມ່ນ hemoglobin (glycosylated) glycated, ສະແດງ glycemia ໂດຍສະເລ່ຍໃນໄຕມາດທີ່ຜ່ານມາ. HbA1c ຖືວ່າເປັນເກນທີ່ຖືກຕ້ອງແລະເຊື່ອຖືໄດ້ເຊິ່ງເປັນການຢືນຢັນການປະກົດຕົວຂອງໂຣກຊ້ ຳ ເຮື້ອຮັງເຮື້ອ. ການນໍາໃຊ້ມັນ, ທ່ານຍັງສາມາດຄິດໄລ່ຄວາມສ່ຽງຂອງການພັດທະນາອາການແຊກຊ້ອນຂອງ "ພະຍາດຫວານ" ໃນຄົນເຈັບ.
ສຳ ລັບການບົ່ງມະຕິພະຍາດເບົາຫວານ:
- ມີການບົ່ງມະຕິຖ້າຫາກວ່າຕົວເລກສູງກວ່າ 6,5%. ໃນກໍລະນີທີ່ບໍ່ມີອາການຂອງພະຍາດ, ການວິເຄາະຊ້ ຳ ແລ້ວແມ່ນ ຈຳ ເປັນເພື່ອໃຫ້ແນ່ໃຈວ່າຜົນໄດ້ຮັບທີ່ຜ່ານມາບໍ່ແມ່ນຜົນບວກທີ່ບໍ່ຖືກຕ້ອງ.
- ການວິເຄາະແມ່ນປະຕິບັດ ສຳ ລັບເດັກນ້ອຍທີ່ມີຄວາມສົງໃສວ່າມີເຊື້ອພະຍາດ endocrine, ບໍ່ໄດ້ຖືກຢືນຢັນໂດຍຮູບພາບທາງຄລີນິກທີ່ມີຊີວິດຊີວາແລະລະດັບນ້ ຳ ຕານສູງຕາມຜົນຂອງການວິນິດໄສຫ້ອງທົດລອງ.
ເພື່ອ ກຳ ນົດກຸ່ມຄົນເຈັບທີ່ມີຄວາມສ່ຽງສູງໃນການພັດທະນາໂລກ:
 ການກວດຫາໂຣກເບົາຫວານໃນເດັກ
ການກວດຫາໂຣກເບົາຫວານໃນເດັກ- ຄົນເຈັບທີ່ມີອາການຂອງຄວາມບໍ່ທົນທານຕໍ່ນ້ ຳ ຕານໃນເລືອດຄວນໄດ້ຮັບການທົດສອບເພາະວ່າການທົດສອບນ້ ຳ ຕານໃນເລືອດເປັນປະ ຈຳ ບໍ່ສາມາດສະທ້ອນເຖິງການສືບຕໍ່ຂອງພະຍາດໄດ້.
- ການວິເຄາະແມ່ນ ກຳ ນົດໄວ້ ສຳ ລັບຄົນເຈັບທີ່ການປະເມີນກ່ອນ ໜ້າ ນີ້ກ່ຽວກັບ glyogylated hemoglobin ແມ່ນຢູ່ໃນລະດັບ 6.0-6,4%.
ຄົນເຈັບທີ່ບໍ່ປະສົບກັບອາການສະເພາະຂອງພະຍາດເບົາຫວານຄວນໄດ້ຮັບການທົດສອບໃນສະຖານະການຕໍ່ໄປນີ້ (ຕາມການແນະ ນຳ ຂອງຊ່ຽວຊານສາກົນ):
- ນ້ ຳ ໜັກ ຮ່າງກາຍສູງບວກກັບວິຖີຊີວິດທີ່ບໍ່ສະບາຍ;
- ການປະກົດຕົວຂອງຮູບແບບອິນຊູລິນຂອງພະຍາດໃນຍາດພີ່ນ້ອງໃກ້ຊິດ;
- ແມ່ຍິງຜູ້ທີ່ໃຫ້ ກຳ ເນີດເດັກທີ່ມີນ້ ຳ ໜັກ ຫຼາຍກວ່າ 4,5 ກິໂລກຼາມຫຼືໄດ້ເປັນໂລກເບົາຫວານໃນເວລາຖືພາ;
- ຄວາມດັນເລືອດສູງ;
- ຮວຍໄຂ່ polycystic.

ຄົນເຈັບດັ່ງກ່າວຄວນໄປຫາ ໝໍ ຊ່ຽວຊານດ້ານ endocrinologist ເພື່ອກວດຫາໂຣກນີ້.
ທີ່ ສຳ ຄັນ! ຜູ້ປ່ວຍທຸກຄົນທີ່ມີອາຍຸຕໍ່າກວ່າ 45 ປີໂດຍບໍ່ມີເງື່ອນໄຂຂ້າງເທິງຄວນໄດ້ຮັບການທົດສອບເພື່ອປະເມີນລະດັບຂອງ glyogylated hemoglobin.
ແມ່ຍິງຖືພາກວດພົບໄດ້ແນວໃດ?
ມີສອງສະຖານະການ. ໃນກໍລະນີ ທຳ ອິດ, ແມ່ຍິງຖືພາເດັກນ້ອຍແລະມີຮູບແບບທີ່ ສຳ ຄັນຂອງພະຍາດ, ນັ້ນແມ່ນພະຍາດທາງເພດຂອງລາວເກີດຂື້ນກ່ອນການເກີດລູກ (ເຖິງແມ່ນວ່າລາວສາມາດຊອກຮູ້ກ່ຽວກັບການເປັນໂຣກເບົາຫວານໃນເວລາຖືພາ). ຮູບແບບນີ້ຈະເປັນອັນຕະລາຍຫຼາຍຕໍ່ຮ່າງກາຍຂອງແມ່ແລະເດັກ, ເພາະວ່າມັນເປັນໄພຂົ່ມຂູ່ຕໍ່ການພັດທະນາຂອງຄວາມຜິດປົກກະຕິໃນທ້ອງຂອງລູກໃນທ້ອງ, ການຢຸດເຊົາການຖືພາ, ການເກີດລູກທີ່ເປັນເອກະລາດ.
ຮູບແບບການເຄື່ອນໄຫວເກີດຂື້ນພາຍໃຕ້ອິດທິພົນຂອງຮໍໂມນ placental, ເຊິ່ງຊ່ວຍຫຼຸດປະລິມານອິນຊູລິນທີ່ຜະລິດແລະຫຼຸດຜ່ອນຄວາມອ່ອນໄຫວຂອງຈຸລັງແລະເນື້ອເຍື່ອຕ່າງໆຕໍ່ມັນ. ແມ່ຍິງຖືພາທັງ ໝົດ ໃນໄລຍະ 22 ເຖິງ 24 ອາທິດແມ່ນຖືກທົດສອບຄວາມທົນທານຂອງນ້ ຳ ຕານ.
ມັນຖືກປະຕິບັດດັ່ງຕໍ່ໄປນີ້. ແມ່ຍິງເອົາເລືອດຈາກນິ້ວມືຫລືເສັ້ນເລືອດ, ສະ ໜອງ ໃຫ້ວ່ານາງບໍ່ໄດ້ກິນຫຍັງໃນ 10-12 ຊົ່ວໂມງທີ່ຜ່ານມາ. ຫຼັງຈາກນັ້ນນາງໄດ້ດື່ມວິທີແກ້ໄຂໂດຍອີງໃສ່ນ້ ຳ ຕານ (ຜົງແມ່ນຊື້ໃນຮ້ານຂາຍຢາຫຼືໄດ້ຮັບໃນຫ້ອງທົດລອງ). ສໍາລັບຫນຶ່ງຊົ່ວໂມງ, ແມ່ທີ່ຄາດຫວັງຄວນຢູ່ໃນສະພາບທີ່ງຽບສະຫງົບ, ບໍ່ຄວນຍ່າງຫຼາຍ, ບໍ່ກິນຫຍັງເລີຍ. ຫຼັງຈາກເວລາຜ່ານໄປ, ການກວດເລືອດແມ່ນປະຕິບັດຕາມກົດລະບຽບດຽວກັນກັບຄັ້ງ ທຳ ອິດ.
ຫຼັງຈາກນັ້ນອີກ 1 ຊົ່ວໂມງ, ຜູ້ກວດກາບໍ່ກິນ, ຫລີກລ້ຽງຄວາມເຄັ່ງຕຶງ, ປີນຂັ້ນໄດແລະພາລະອື່ນໆ, ແລະໃຊ້ເວລາອີກເທື່ອ ໜຶ່ງ. ຜົນຂອງການວິເຄາະສາມາດພົບໄດ້ໃນມື້ຕໍ່ມາຈາກທ່ານ ໝໍ ຂອງທ່ານ.
ປະເພດພະຍາດທ່າທາງແມ່ນຖືກສ້າງຕັ້ງຂື້ນບົນພື້ນຖານສອງໄລຍະຂອງການຄົ້ນຄວ້າວິນິດໄສ. ໄລຍະທີ I ແມ່ນ ດຳ ເນີນໃນການອຸທອນ ທຳ ອິດຂອງແມ່ຍິງໄປຫາຜູ້ຊ່ຽວຊານດ້ານ gynecologist ເພື່ອລົງທະບຽນ. ທ່ານ ໝໍ ກຳ ນົດການກວດດັ່ງຕໍ່ໄປນີ້:
- ການອົດອາຫານນ້ ຳ ຕານໃນເລືອດ;
- ການກໍານົດແບບສຸ່ມຂອງ glycemia;
- ລະດັບ hemoglobin glycosylated.
ບົ່ງມະຕິໂຣກເບົາຫວານໃນທ່າທາງທີ່ມີຜົນໄດ້ຮັບດັ່ງຕໍ່ໄປນີ້:
- ້ໍາຕານໃນເລືອດຈາກເສັ້ນເລືອດ - 5.1-7.0 mmol / l;
- hemoglobin glycosylated - ຫຼາຍກ່ວາ 6,5%
- glycemia ແບບສຸ່ມ - ຂ້າງເທິງ 11 mmol / l.
ໄລຍະທີ II ແມ່ນປະຕິບັດພາຍຫຼັງການຖືພາໄດ້ 22 ອາທິດ, ປະກອບດ້ວຍການແຕ່ງຕັ້ງການທົດສອບດ້ວຍການໂຫຼດນ້ ຳ ຕານ (GTT). ຕົວຊີ້ວັດອັນໃດທີ່ຢືນຢັນການບົ່ງມະຕິຮູບແບບທ່າທາງ:
- glycemia ເທິງກະເພາະອາຫານຫວ່າງເປົ່າ - ຂ້າງເທິງ 5,1 mmol / l;
- ຢູ່ຕົວຢ່າງເລືອດທີສອງ (ໃນ ໜຶ່ງ ຊົ່ວໂມງ) - ສູງກວ່າ 10 mmol / l;
- ຢູ່ທີ່ຮົ້ວທີສາມ (ອີກຊົ່ວໂມງຕໍ່ມາ) - ສູງກວ່າ 8,4 mmol / l.
ຖ້າທ່ານ ໝໍ ໄດ້ ກຳ ນົດການມີເງື່ອນໄຂທາງດ້ານພະຍາດ, ລະບອບການປິ່ນປົວສ່ວນຕົວຈະຖືກເລືອກ. ຕາມກົດລະບຽບ, ແມ່ຍິງຖືພາແມ່ນຖືກ ກຳ ນົດໃຫ້ປິ່ນປົວດ້ວຍ insulin.
ການບົ່ງມະຕິພະຍາດເບົາຫວານປະເພດ 2 ໃນເດັກນ້ອຍ
ຜູ້ຊ່ຽວຊານແນະ ນຳ ໃຫ້ກວດເບິ່ງເດັກ ສຳ ລັບການມີ“ ພະຍາດຫວານ” ປະເພດ 2 ຖ້າມັນມີນ້ ຳ ໜັກ ຜິດປົກກະຕິ, ເຊິ່ງລວມກັບສອງຈຸດໃດ ໜຶ່ງ ຂ້າງລຸ່ມນີ້:
- ມີຂອງຮູບແບບ insulin ເປັນເອກະລາດຂອງ pathology ໃນຍາດພີ່ນ້ອງໃກ້ຊິດຫນຶ່ງຫຼືຫຼາຍ;
- ເຊື້ອຊາດທີ່ມີຄວາມສ່ຽງສູງໃນການພັດທະນາພະຍາດ;
- ມີຂອງຄວາມດັນເລືອດສູງ, cholesterol ສູງໃນເລືອດ;
- ໂຣກເບົາຫວານໃນແມ່ໃນອະດີດ.

ນ້ ຳ ໜັກ ໃຫຍ່ຂອງເດັກໃນເວລາເກີດແມ່ນເຫດຜົນອີກຢ່າງ ໜຶ່ງ ຂອງການບົ່ງມະຕິພະຍາດດັ່ງກ່າວໃນລະຫວ່າງການເປັນ ໜຸ່ມ
ການບົ່ງມະຕິຄວນໄດ້ຮັບການເລີ່ມຕົ້ນຕັ້ງແຕ່ອາຍຸ 10 ປີແລະເຮັດຊ້ ຳ ອີກໃນທຸກໆ 3 ປີ. ນັກຊ່ຽວຊານດ້ານ endocrinologist ແນະນໍາໃຫ້ກວດເບິ່ງຕົວເລກ glycemic ໄວ.
ເງື່ອນໄຂ ສຳ ລັບການ ກຳ ນົດຄວາມຮ້າຍແຮງຂອງພະຍາດ
ຖ້າມີການບົ່ງມະຕິພະຍາດເບົາຫວານ, ທ່ານ ໝໍ ຄວນຊີ້ແຈງຄວາມຮຸນແຮງຂອງມັນ. ນີ້ແມ່ນສິ່ງທີ່ ສຳ ຄັນ ສຳ ລັບການຕິດຕາມສະພາບການເຄື່ອນໄຫວຂອງຄົນເຈັບແລະ ສຳ ລັບການເລືອກລະບຽບການປິ່ນປົວທີ່ຖືກຕ້ອງ. ເປັນໂຣກເບົາຫວານທີ່ຖືກຢືນຢັນເມື່ອຕົວເລກນ້ ຳ ຕານບໍ່ຜ່ານລະດັບ 8 mmol / L, ແລະໃນປັດສະວະກໍ່ຈະຂາດ. ການຊົດເຊີຍຂອງສະພາບການແມ່ນບັນລຸໄດ້ໂດຍການແກ້ໄຂອາຫານຂອງແຕ່ລະຄົນແລະການ ດຳ ລົງຊີວິດທີ່ຫ້າວຫັນ. ອາການແຊກຊ້ອນຂອງພະຍາດແມ່ນບໍ່ມີຫຼືໄລຍະເບື້ອງຕົ້ນຂອງຄວາມເສຍຫາຍທາງເສັ້ນເລືອດໄດ້ຖືກສັງເກດເຫັນ.
ຄວາມຮຸນແຮງໃນລະດັບປານກາງແມ່ນມີລັກສະນະເປັນຕົວເລກຂອງນ້ ຳ ຕານສູງເຖິງ 14 mmol / L; ເງື່ອນໄຂຂອງ Ketoacidotic ອາດຈະເກີດຂື້ນແລ້ວ. ມັນບໍ່ເປັນໄປໄດ້ທີ່ຈະຮັກສາລະດັບ glycemia ດ້ວຍການຮັກສາອາຫານດຽວ. ບັນດາທ່ານ ໝໍ ສັ່ງການຮັກສາການປິ່ນປົວດ້ວຍອິນຊູລິນຫລືການກິນຢາທີ່ໃຊ້ໃນການຫຼຸດນ້ ຳ ຕານ.
ຕໍ່ກັບຄວາມເປັນມາຂອງລະດັບທີ່ຮຸນແຮງ, hyperglycemia ແມ່ນຖືກກວດພົບວ່າມີຕົວເລກທີ່ສູງກວ່າ 14 mmol / l, ປະລິມານ glucose ໄດ້ຖືກກວດພົບໃນປັດສະວະ. ຄົນເຈັບຈົ່ມວ່າລະດັບນ້ ຳ ຕານຂອງພວກເຂົາມັກຈະຂື້ນ, ແລະທັງຂື້ນແລະລົງ, ketoacidosis ປາກົດ.
ການບົ່ງມະຕິທີ່ແຕກຕ່າງ
ອີງໃສ່ການສຶກສາຫ້ອງທົດລອງແລະເຄື່ອງມື, ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະຕ້ອງ ດຳ ເນີນການແຕກຕ່າງ. ການບົ່ງມະຕິບໍ່ພຽງແຕ່ລະຫວ່າງພະຍາດເບົາຫວານແລະພະຍາດອື່ນໆ, ແຕ່ຍັງມີຮູບແບບຂອງ "ພະຍາດຫວານ" ຕົວຂອງມັນເອງ. ການບົ່ງມະຕິຄວາມແຕກຕ່າງແມ່ນຖືກສ້າງຂື້ນຫລັງຈາກປຽບທຽບກັບພະຍາດທາງວິທະຍາສາດອື່ນໆໂດຍອີງໃສ່ໂຣກຕົ້ນຕໍ.
ອີງຕາມການປະກົດຕົວຂອງອາການທາງການແພດ (ການຫິວນໍ້າທາງເດີນທາງແລະຜົນຜະລິດປັດສະວະຫຼາຍເກີນໄປ), ມັນ ຈຳ ເປັນຕ້ອງ ຈຳ ແນກພະຍາດດັ່ງນີ້:
- ພະຍາດເບົາຫວານ insipidus;
- pyelonephritis ຊໍາເຮື້ອຫຼືຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງ;
- hyperaldosteronism ປະຖົມ;
- hyperfunction ຂອງຕ່ອມ parathyroid;
- polydipsia neurogenic ແລະ polyuria.
ໂດຍລະດັບນໍ້າຕານໃນເລືອດສູງ:
- ຈາກພະຍາດເບົາຫວານ steroid;
- ໂຣກໂຣກ Itsenko-Cushing;
- acromegaly;
- ເນື້ອງອກ adrenal;
- neurogenic ແລະ hyperglycemia ອາຫານ.

ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະເລນ
ໂດຍການມີນໍ້າຕານໃນນໍ້າຍ່ຽວ:
- ຈາກ intoxication;
- ພະຍາດຂອງ ໝາກ ໄຂ່ຫຼັງ;
- glucosuria ຂອງແມ່ຍິງຖືພາ;
- glucosuria ອາຫານ;
- ພະຍາດອື່ນໆທີ່ hyperglycemia ແມ່ນປະຈຸບັນ.
ບໍ່ພຽງແຕ່ມີການປິ່ນປົວ, ແຕ່ຍັງມີການບົ່ງມະຕິພະຍາບານ. ມັນແຕກຕ່າງຈາກຜູ້ທີ່ເອົາໃຈໃສ່ໂດຍຊ່ຽວຊານໃນນັ້ນມັນບໍ່ລວມຊື່ຂອງພະຍາດ, ແຕ່ບັນຫາຕົ້ນຕໍຂອງຄົນເຈັບ. ອີງໃສ່ການບົ່ງມະຕິພະຍາບານ, ພະຍາບານໃຫ້ການດູແລຄົນເຈັບຢ່າງ ເໝາະ ສົມ.
ການບົ່ງມະຕິໃຫ້ທັນເວລາຊ່ວຍໃຫ້ທ່ານສາມາດເລືອກລະບອບການປິ່ນປົວທີ່ ເໝາະ ສົມເຊິ່ງຈະຊ່ວຍໃຫ້ທ່ານສາມາດເຂົ້າເຖິງສະພາບການຊົດເຊີຍຢ່າງໄວວາແລະປ້ອງກັນການພັດທະນາຂອງພາວະແຊກຊ້ອນຂອງພະຍາດ.