ໂຣກເບົາຫວານໃນເດັກນ້ອຍມີສ່ວນພົວພັນກັບຄວາມຜິດປົກກະຕິທາງເດີນອາຫານຍ້ອນຂາດອິນຊູລິນ. ສ່ວນຫຼາຍມັກຈະຖືກກວດພົບວ່າເປັນໂຣກເບົາຫວານປະເພດ 1 ໃນເດັກນ້ອຍ. ສາເຫດຂອງມັນແມ່ນການຕອບສະ ໜອງ ທາງດ້ານ pathological ຂອງລະບົບພູມຕ້ານທານຕໍ່ໄວຣັດ, ສານພິດ, ຜະລິດຕະພັນອາຫານຕ້ານກັບຄວາມເປັນມາຂອງການມີພູມຕ້ານທານຂອງເຊື້ອໄວຣັດ.
ໃນຊຸມປີມໍ່ໆມານີ້, ຍ້ອນແນວໂນ້ມທີ່ຈະເປັນໂລກອ້ວນໃນໄວເດັກ, ເຊິ່ງກ່ຽວຂ້ອງກັບຄວາມພ້ອມຂອງອາຫານທີ່ບໍ່ມີປະໂຫຍດໃນຮູບແບບຂອງເຄື່ອງດື່ມທີ່ມີກາກບອນດ້ວຍນ້ ຳ ຕານ, ອາຫານໄວ, ເຂົ້າ ໜົມ ປັງ, ບັນດາຜູ້ຊ່ຽວຊານດ້ານໂຣກ endocrinologist ໄດ້ສັງເກດເຫັນການເພີ່ມຂື້ນຂອງໂຣກເບົາຫວານປະເພດ 2 ໃນເດັກນ້ອຍແລະໄວລຸ້ນ.
ອາການຂອງພະຍາດເບົາຫວານໃນເດັກອາຍຸ 7 ປີອາດຈະເປັນໃນໄລຍະເລີ່ມຕົ້ນຂອງພະຍາດ, ທັງເປັນໂຣກປົກກະຕິທົ່ວໄປແລະຮູບທີ່ເປັນແບບເກົ່າໃນຮູບແບບຂອງອາການຂອງການຂາດນ້ ຳ ແລະການສູນເສຍນ້ ຳ ໜັກ. ໃນກໍລະນີຂອງການບົ່ງມະຕິຊ້າ, ເດັກນ້ອຍອາດຈະຖືກເຂົ້າໂຮງ ໝໍ ດ້ວຍອາການສະຕິ, ບ່ອນທີ່ກວດພົບພະຍາດເບົາຫວານ.
ລັກສະນະຂອງການພັດທະນາໂຣກເບົາຫວານໃນເດັກ
 ພະຍາດເບົາຫວານທີ່ມີເຊື້ອສາຍພັນທຸ ກຳ ກັບພະຍາດເບົາຫວານແມ່ນສະແດງອອກໃນກຸ່ມ ກຳ ມະພັນທີ່ ກຳ ນົດສະເພາະເຊິ່ງຕັ້ງຢູ່ (ມີໂລກເບົາຫວານປະເພດ 1) ຢູ່ໂຄໂມໂຊມຄັ້ງທີ 6. ພວກມັນສາມາດກວດພົບໄດ້ໂດຍການສຶກສາສ່ວນປະກອບຂອງ antigenic ຂອງ leukocytes ໃນເລືອດ. ການມີຂອງພັນທຸ ກຳ ດັ່ງກ່າວເຮັດໃຫ້ມີໂອກາດຫຼາຍຂື້ນໃນການພັດທະນາໂລກເບົາຫວານ.
ພະຍາດເບົາຫວານທີ່ມີເຊື້ອສາຍພັນທຸ ກຳ ກັບພະຍາດເບົາຫວານແມ່ນສະແດງອອກໃນກຸ່ມ ກຳ ມະພັນທີ່ ກຳ ນົດສະເພາະເຊິ່ງຕັ້ງຢູ່ (ມີໂລກເບົາຫວານປະເພດ 1) ຢູ່ໂຄໂມໂຊມຄັ້ງທີ 6. ພວກມັນສາມາດກວດພົບໄດ້ໂດຍການສຶກສາສ່ວນປະກອບຂອງ antigenic ຂອງ leukocytes ໃນເລືອດ. ການມີຂອງພັນທຸ ກຳ ດັ່ງກ່າວເຮັດໃຫ້ມີໂອກາດຫຼາຍຂື້ນໃນການພັດທະນາໂລກເບົາຫວານ.
ປັດໃຈທີ່ກະຕຸ້ນສາມາດໂອນຕິດເຊື້ອໄວຣັດຈາກໂຣກຫັດໂຣກຫັດ, ໂຣກຫັດ, ໂຣກ ໝາກ ເບີດ, ພະຍາດທີ່ເກີດຈາກ enteroviruses, Coxsackie B. ນອກ ເໜືອ ຈາກໄວຣັດ, ສານເຄມີແລະຢາບາງຊະນິດສາມາດເປັນສາເຫດເຮັດໃຫ້ເປັນໂລກເບົາຫວານ, ການ ນຳ ນົມງົວແລະທັນຍາພືດເຂົ້າໃນອາຫານ.
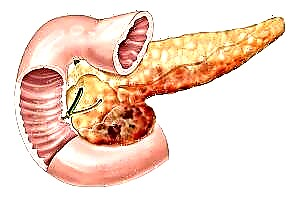
ຫຼັງຈາກ ສຳ ຜັດກັບປັດໃຈທີ່ສ້າງຄວາມເສຍຫາຍ, ຈຸລັງເບຕ້າທີ່ຢູ່ໃນ islet ຂອງ pancreas ໄດ້ຖືກ ທຳ ລາຍ. ການຜະລິດພູມຕ້ານທານເລີ່ມຕົ້ນຈາກສ່ວນປະກອບຂອງເຍື່ອແລະ cytoplasm ຂອງຈຸລັງໃນຮ່າງກາຍ. ໃນກະເພາະອາຫານ, ປະຕິກິລິຍາ (ອິນຊູລິນ) ພັດທະນາເປັນຂະບວນການອັກເສບຂອງລະບົບພູມຕ້ານທານ.
ການ ທຳ ລາຍຂອງຈຸລັງ ນຳ ໄປສູ່ການຂາດອິນຊູລິນໃນເລືອດ, ແຕ່ວ່າຮູບພາບທາງຄລີນິກປົກກະຕິບໍ່ປາກົດຕົວໃນທັນທີ, ໂຣກເບົາຫວານໃນການພັດທະນາຂອງມັນຜ່ານຫລາຍໄລຍະ:
- ໄລຍະ preclinical: ການກວດເລືອດແມ່ນປົກກະຕິ, ບໍ່ມີອາການຂອງພະຍາດ, ແຕ່ວ່າການສ້າງຕັ້ງພູມຕ້ານທານຕໍ່ຈຸລັງຂອງ pancreatic ເລີ່ມຕົ້ນ.
- ໂຣກເບົາຫວານໃນໂຣກເຍື່ອຫຸ້ມສະ ໝອງ: ການເປັນໂຣກ glycemia ໄວແມ່ນເປັນເລື່ອງປົກກະຕິ, ຫຼັງຈາກກິນເຂົ້າຫຼືໃນເວລາ ດຳ ເນີນການກວດຄວາມທົນທານຕໍ່ນ້ ຳ ຕານ, ການກວດພົບເກີນ ກຳ ນົດຂອງນ້ ຳ ຕານໃນເລືອດ.
- ຂັ້ນຕອນຂອງອາການທີ່ຈະແຈ້ງຂອງພະຍາດເບົາຫວານ: ຫຼາຍກວ່າ 85% ຂອງຈຸລັງທີ່ຜະລິດອິນຊູລິນຖືກ ທຳ ລາຍ. ມີອາການຂອງໂລກເບົາຫວານ, hyperglycemia ໃນເລືອດ.
ການຜະລິດອິນຊູລິນຫຼຸດລົງ, ໃນກໍລະນີທີ່ບໍ່ມີການສີດຂອງມັນ, ມີແນວໂນ້ມທີ່ຈະພັດທະນາ ketoacidosis ກັບສະຕິທີ່ມີລະດັບ hyperglycemia ທີ່ຮ້າຍແຮງ. ດ້ວຍການນັດພົບຂອງອິນຊູລິນກ່ອນໄວອັນຄວນແລະການ ທຳ ມະດາຂອງການເຜົາຜະຫລານອາການຜິດປົກກະຕິ, ກະເພາະປັດສະວະສາມາດຟື້ນຕົວໄດ້ບາງສ່ວນ, ເຊິ່ງສະແດງອອກໂດຍການຫຼຸດລົງຂອງຄວາມຕ້ອງການການປິ່ນປົວອິນຊູລິນ.
ສະພາບການນີ້ເອີ້ນວ່າ "ສະມຸນໄພ Honeymoon," ຫຼືການປິ່ນປົວໂຣກເບົາຫວານ. ເນື່ອງຈາກປະຕິກິລິຍາຂອງໂຣກ autoimmune ບໍ່ຢຸດ, ຈຸລັງ beta ຍັງສືບຕໍ່ ທຳ ລາຍ, ເຊິ່ງ ນຳ ໄປສູ່ການເປັນໂຣກເບົາຫວານຊ້ ຳ ໆ ຊ້ ຳ ພັດກັບຄວາມຕ້ອງການໃນການຈັດການກະກຽມອິນຊູລິນຕະຫຼອດຊີວິດຂອງຄົນເຈັບ.
ສາເຫດຂອງພະຍາດເບົາຫວານຊະນິດທີສອງໃນເດັກແມ່ນມີນ້ ຳ ໜັກ ເກີນ, ອອກ ກຳ ລັງກາຍຕໍ່າ, ຜິດປົກກະຕິໃນຕ່ອມ thyroid, ຕ່ອມ adrenal, ເຊັ່ນດຽວກັນກັບຕ່ອມ hypothalamus ແລະ pituitary. ປັດໃຈເຫຼົ່ານີ້ສະແດງອອກໃນການຕໍ່ຕ້ານການຫຼຸດລົງຂອງທາດແປ້ງທາດຄາໂບໄຮເດຣດ, ເຊິ່ງຖືກສືບທອດມາ.
ການເລີ່ມຕົ້ນຂອງພະຍາດເບົາຫວານສາມາດໄດ້ຮັບການສົ່ງເສີມໂດຍການເກີດລູກສູງ, ເລັ່ງການເຕີບໃຫຍ່ໃນໄວເດັກແລະການຂາດສານອາຫານຂອງແມ່ໃນໄລຍະຖືພາ: ຄວາມໂດດເດັ່ນຂອງອາຫານທີ່ມີຄາໂບໄຮເດຣດສູງແລະຂາດທາດໂປຼຕີນໃນອາຫານ.
ໃນໂລກເບົາຫວານຊະນິດທີ 2, ອິນຊູລິນໃນເບື້ອງຕົ້ນແມ່ນຜະລິດໃນປະລິມານທີ່ພຽງພໍ, ເຖິງແມ່ນວ່າຈະມີປະລິມານທີ່ເພີ່ມຂື້ນ, ແຕ່ຈຸລັງກ້າມເນື້ອ, ຕັບແລະຈຸລັງ adipose ບໍ່ສາມາດຕອບສະ ໜອງ ໄດ້ຍ້ອນຄວາມບົກຜ່ອງຂອງຮໍໂມນນີ້ກັບຕົວຮັບສະເພາະ.
ເງື່ອນໄຂນີ້ເອີ້ນວ່າການຕໍ່ຕ້ານອິນຊູລິນ. ສະນັ້ນ, ບໍ່ຄືກັບໂລກເບົາຫວານປະເພດ 1, ການຮັກສາອິນຊູລິນ ສຳ ລັບໂລກເບົາຫວານນີ້ບໍ່ໄດ້ຖືກ ກຳ ນົດໄວ້, ແລະຜູ້ປ່ວຍໄດ້ຖືກແນະ ນຳ ໃຫ້ ຈຳ ກັດທາດແປ້ງທາດແປ້ງງ່າຍໆໃນອາຫານເພື່ອບໍ່ເປັນການກະຕຸ້ນກະຕຸກແລະກິນຢາຄຸມ ກຳ ເນີດທີ່ຊ່ວຍເພີ່ມການຕອບຮັບຂອງອິນຊູລິນ.
ອາການຂອງພະຍາດເບົາຫວານ
 ອາການຂອງໂຣກເບົາຫວານເກີດຂື້ນຍ້ອນວ່າມີການຂາດອິນຊູລິນຫຼືການພັດທະນາຂອງການຕໍ່ຕ້ານກັບມັນ, ທາດນ້ ຳ ຕານທີ່ເຂົ້າກັບອາຫານຫຼືຖືກສ້າງຕັ້ງຂື້ນໃນຕັບບໍ່ສາມາດເຂົ້າໄປໃນຈຸລັງເພື່ອສ້າງພະລັງງານ. ລະດັບ glucose ໃນລະດັບສູງຢູ່ໃນເຮືອ ນຳ ໄປສູ່ການໄຫລວຽນຂອງນ້ ຳ ຈາກແພຈຸລັງເຂົ້າໄປໃນເລືອດຕາມກົດ ໝາຍ ຂອງ osmosis.
ອາການຂອງໂຣກເບົາຫວານເກີດຂື້ນຍ້ອນວ່າມີການຂາດອິນຊູລິນຫຼືການພັດທະນາຂອງການຕໍ່ຕ້ານກັບມັນ, ທາດນ້ ຳ ຕານທີ່ເຂົ້າກັບອາຫານຫຼືຖືກສ້າງຕັ້ງຂື້ນໃນຕັບບໍ່ສາມາດເຂົ້າໄປໃນຈຸລັງເພື່ອສ້າງພະລັງງານ. ລະດັບ glucose ໃນລະດັບສູງຢູ່ໃນເຮືອ ນຳ ໄປສູ່ການໄຫລວຽນຂອງນ້ ຳ ຈາກແພຈຸລັງເຂົ້າໄປໃນເລືອດຕາມກົດ ໝາຍ ຂອງ osmosis.
ໃນຈຸລັງ, ການບໍ່ມີທາດນ້ ຳ ຕານເຮັດໃຫ້ເກີດການຈັດຕັ້ງຂອງອົງການ ketone, ເຊິ່ງເປັນແຫຼ່ງພະລັງງານ ສຳ ຮອງ. ketones ໃນເລືອດສູງໃນລະດັບ ນຳ ໄປສູ່ການປ່ຽນແປງຂອງປະຕິກິລິຍາກັບອາຊິດຂ້າງຄຽງແລະການພັດທະນາອາການຂອງການເປັນພິດ, ຍ້ອນວ່າມັນເປັນສານພິດຕໍ່ຮ່າງກາຍ, ໂດຍສະເພາະກັບສະ ໝອງ.
ອາການທາງດ້ານຄລີນິກຂອງພະຍາດເບົາຫວານໃນເດັກນ້ອຍບໍ່ໄດ້ເຮັດໃຫ້ມີການບົ່ງມະຕິຢ່າງຖືກຕ້ອງ, ເພາະວ່າມັນສາມາດສັບສົນກັບການຕິດເຊື້ອໃນ ລຳ ໄສ້ຫຼືປັດສະວະ, ພະຍາດຜິວ ໜັງ ທີ່ເປັນເຊື້ອເຫັດ. ສ່ວນຫຼາຍມັກ, ໂຣກເບົາຫວານປະເພດ 1 ໃນເດັກນ້ອຍພັດທະນາຢ່າງກະທັນຫັນແລະອາການຂອງມັນເພີ່ມຂື້ນເລື້ອຍໆໃນເວລາທີ່ບໍ່ມີອິນຊູລິນ.
ຄຸນລັກສະນະການສະແດງອອກຂອງພະຍາດເບົາຫວານແມ່ນ:
- ຄວາມຫິວໂຫຍຢ່າງບໍ່ຢຸດຢັ້ງ.
- ການເພີ່ມຂື້ນແລະການຍ່ຽວໄວ, enuresis.
- ຜິວແຫ້ງແລະເຍື່ອເມືອກ.
- ການສູນເສຍນ້ ຳ ໜັກ ດ້ວຍຄວາມຢາກອາຫານທີ່ເພີ່ມຂື້ນ.
- ອາການຄັນຂອງຜິວຫນັງ, ໂດຍສະເພາະໃນ perineum.
- ພະຍາດຕິດຕໍ່ເລື້ອຍໆ.
- ອ່ອນເພຍແລະເຫງົານອນຫລັງຈາກກິນເຂົ້າ.
- ກິດຈະ ກຳ ຕ່ ຳ ແລະມີທ່າອ່ຽງຄວາມບໍ່ຢາກຮູ້.
ຄວາມຫິວໂຫຍທີ່ເພີ່ມຂື້ນໃນເດັກນ້ອຍສາມາດສະແດງອອກໃນການດື່ມນ້ ຳ ເຖິງ 3-4 ລິດຕໍ່ມື້, ເດັກນ້ອຍດັ່ງກ່າວມັກຈະຕື່ນນອນໃນຕອນກາງຄືນຍ້ອນຄວາມຢາກດື່ມ. ປະລິມານການຍ່ຽວເພີ່ມຂື້ນເປັນ 3-6 ລິດ, ແລະຄວາມຖີ່ຂອງການຍ່ຽວເພີ່ມຂື້ນເຖິງ 15-20 ເທື່ອຕໍ່ມື້. ການເລີ່ມຕົ້ນຂອງໂຣກ enuresis ອາດເປັນ ໜຶ່ງ ໃນອາການ ທຳ ອິດຂອງພະຍາດເບົາຫວານໃນເດັກນ້ອຍນັກຮຽນ.
Polyphagy, ຫຼືຄວາມຢາກອາຫານທີ່ເພີ່ມຂື້ນ, ແມ່ນພົວພັນກັບການສູນເສຍແຄລໍລີ່ທີ່ມາຈາກອາຫານເນື່ອງຈາກຄວາມຈິງທີ່ວ່າຄາໂບໄຮເດຣດບໍ່ສາມາດໃຊ້ເພື່ອເປັນພະລັງງານໄດ້, ເຊິ່ງເປັນເຫດຜົນທີ່ຮ່າງກາຍຕ້ອງການອາຫານຢູ່ເລື້ອຍໆໂດຍສະເພາະແມ່ນຂອງຫວານ. ໃນເວລາດຽວກັນ, ເດັກນ້ອຍສາມາດສູນເສຍນ້ ຳ ໜັກ ໄດ້ເຖິງ 5-6 ກິໂລໃນເວລາສັ້ນໆທຽບກັບພື້ນຫລັງຂອງໂພຊະນາການທີ່ດີ.
ສຳ ລັບພະຍາດເບົາຫວານ, ອາການຜິວ ໜັງ ຂອງພະຍາດເບົາຫວານແມ່ນລັກສະນະ:
- ການປອກເປືອກຕາມຜິວ ໜັງ ຂອງມືແລະຕີນ.
- seborrhea ແຫ້ງຂອງ ໜັງ ຫົວ.
- ພະຍາດເບົາຫວານໃນແກ້ມ.
- ອາການຄັນແລະໂຣກຜິວ ໜັງ ຂອງຜີວ ໜັງ.
- ການສູນເສຍຜົມ.
- ເປັນສິວແລະຝ້າ.
- ເຊື້ອເຫັດໃນຜິວຫນັງ. ເລັບທີ່ເປັນໂລກເບົາຫວານກໍ່ໄດ້ຮັບຜົນກະທົບຈາກຫຍາບ.
ເຍື່ອເມືອກຂອງຜົ້ງປາກແມ່ນແຫ້ງ, ຮີມສົບມີສີແດງສົດໃສ, ແລະມີຮອຍແຕກຢູ່ຕາມບໍລິເວນປາກ.
ລີ້ນໃນເດັກນ້ອຍແມ່ນແຫ້ງ, cherry ຊ້ໍາໃນສີ, ມັກຈະຢູ່ໃນຄົນເຈັບດັ່ງກ່າວ gingivitis, stomatitis ແລະ thrush ແມ່ນຖືກກວດພົບ.
ອາການຂອງການເສື່ອມໂຊມຂອງໂລກເບົາຫວານ
 ດ້ວຍການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດສູງເຊິ່ງອາດຈະເປັນຜົນມາຈາກການບົ່ງມະຕິພະຍາດເບົາຫວານຂອງພະຍາດເບົາຫວານ, ຮ່າງກາຍຂອງ ketone ແມ່ນຜະລິດຕະພັນເກີນ: ທາດອາຊິດໂຕນ, ກົດອະຊີໂນໄຊຊີຕິກແລະກົດໄຮໂດຼໂບໄຊນິນ.
ດ້ວຍການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດສູງເຊິ່ງອາດຈະເປັນຜົນມາຈາກການບົ່ງມະຕິພະຍາດເບົາຫວານຂອງພະຍາດເບົາຫວານ, ຮ່າງກາຍຂອງ ketone ແມ່ນຜະລິດຕະພັນເກີນ: ທາດອາຊິດໂຕນ, ກົດອະຊີໂນໄຊຊີຕິກແລະກົດໄຮໂດຼໂບໄຊນິນ.
ເສັ້ນທາງເດີນທາງໄປສູ່ການເຮັດວຽກຂອງການເຜົາຜານອາຫານເຮັດໃຫ້ການປ່ອຍນ້ ຳ ອອກຈາກຈຸລັງເນື່ອງມາຈາກເລືອດ osmolarity ສູງ, ມີການລະລາຍຂອງໂຊດຽມໃນປັດສະວະ, ໂພແທດຊຽມ, ແມກນີຊຽມແລະຟົດສະຟໍ. ການຂາດນໍ້າເຮັດໃຫ້ເກີດການລົບກວນການເຮັດວຽກຂອງທຸກລະບົບໃນຮ່າງກາຍ, ໂດຍສະເພາະສະ ໝອງ ແລະ ໝາກ ໄຂ່ຫຼັງ.
ໃນຕອນ ທຳ ອິດ, ການເສື່ອມເສີຍແມ່ນສະແດງອອກໂດຍການເພີ່ມຂື້ນຂອງອາການຂອງພະຍາດເບົາຫວານ: ເດັກຕ້ອງການດື່ມຫຼາຍກ່ວາປົກກະຕິ, ພະຍາດ diuresis ສູງເຖີງແລະຄວາມອ່ອນເພຍເພີ່ມຂື້ນ. ຫຼັງຈາກນັ້ນ, ດ້ວຍການເພີ່ມຂື້ນຂອງ ketoacidosis, ຄື່ນໄສ້, ການຫຼຸດລົງຂອງຄວາມຢາກອາຫານ, ການປ່ຽນແປງກ່ຽວກັບອາຫານ, ອາການເຈັບທ້ອງທີ່ຄ້າຍຄືກັບຄລີນິກຂອງທ້ອງທີ່ສ້ວຍແຫຼມ, ການຂະຫຍາຍຕັບເຂົ້າຮ່ວມອາການເຫຼົ່ານີ້.
ມີ ketoacidosis ຮ້າຍແຮງ, ອາການດັ່ງຕໍ່ໄປນີ້ຈະພັດທະນາ:
- ເຫງົານອນ, ງ້ວງຊຶມ.
- ກິ່ນຂອງ acetone ໃນລົມຫາຍໃຈ.
- ຜິວຫນັງແຫ້ງດ້ວຍ turgor ຫຼຸດລົງ.
- ຕາແມ່ນ sunken.
- ລົມຫາຍໃຈບໍ່ມີສຽງດັງແລະເລິກ.
- palpitations ຫົວໃຈ, arrhythmia.
ໃນອະນາຄົດຄວາມບົກຜ່ອງດ້ານສະຕິຈະກ້າວ ໜ້າ, ແລະເດັກນ້ອຍອາດຈະຕົກຢູ່ໃນສະຕິ, ຮຽກຮ້ອງໃຫ້ມີການຟື້ນຟູຢ່າງຮີບດ່ວນດ້ວຍການແນະ ນຳ ອິນຊູລິນແລະການຊົດເຊີຍການຂາດນ້ ຳ.
Ketoacidosis ໃນເດັກນ້ອຍນໍາໄປສູ່ປະລິມານຢາອິນຊູລິນທີ່ບໍ່ຖືກຄິດໄລ່ຫຼືການນັດ ໝາຍ ທີ່ບໍ່ຖືກຕ້ອງ, ການບົ່ງມະຕິຊ້າ, ຄວາມຜິດປົກກະຕິກ່ຽວກັບອາຫານ, ຄວາມຕ້ອງການເພີ່ມຂື້ນຂອງອິນຊູລິນຕໍ່ກັບພື້ນຫລັງຂອງພະຍາດຕິດເຊື້ອ, ການຕິດເຊື້ອ, ການບາດເຈັບ, ສະຖານະການທີ່ມີຄວາມກົດດັນແລະການຜ່າຕັດ, ການອອກ ກຳ ລັງກາຍ.
ອາການຂອງຫ້ອງທົດລອງພະຍາດເບົາຫວານໃນເດັກນ້ອຍ
 ໃນການບົ່ງມະຕິໂຣກເບົາຫວານ, ມັນບໍ່ພຽງພໍທີ່ຈະ ກຳ ນົດອາການ, ເຖິງແມ່ນວ່າມັນຈະເປັນປົກກະຕິ ສຳ ລັບພະຍາດນີ້. ຢັ້ງຢືນວ່າມີການຂາດອິນຊູລິນໂດຍໃຊ້ການກວດເລືອດ ສຳ ລັບນ້ ຳ ຕານ, ພ້ອມທັງການສຶກສາເພີ່ມເຕີມໃນກໍລະນີທີ່ມີຄວາມສົງໄສໃນການ ກຳ ນົດຊະນິດຂອງໂລກເບົາຫວານແລະອາການແຊກຊ້ອນຂອງມັນ.
ໃນການບົ່ງມະຕິໂຣກເບົາຫວານ, ມັນບໍ່ພຽງພໍທີ່ຈະ ກຳ ນົດອາການ, ເຖິງແມ່ນວ່າມັນຈະເປັນປົກກະຕິ ສຳ ລັບພະຍາດນີ້. ຢັ້ງຢືນວ່າມີການຂາດອິນຊູລິນໂດຍໃຊ້ການກວດເລືອດ ສຳ ລັບນ້ ຳ ຕານ, ພ້ອມທັງການສຶກສາເພີ່ມເຕີມໃນກໍລະນີທີ່ມີຄວາມສົງໄສໃນການ ກຳ ນົດຊະນິດຂອງໂລກເບົາຫວານແລະອາການແຊກຊ້ອນຂອງມັນ.
ການກວດເລືອດ ສຳ ລັບນ້ ຳ ຕານແມ່ນປະຕິບັດຢ່າງ ໜ້ອຍ ສອງຄັ້ງເພື່ອຍົກເວັ້ນຜົນທີ່ບໍ່ຖືກຕ້ອງ, ເລືອດຂອງເດັກຈະຖືກ ນຳ ມາກິນຢູ່ໃນທ້ອງເປົ່າພາຍຫຼັງ 8 ຊົ່ວໂມງຈາກອາຫານສຸດທ້າຍ. ອາການຂອງໂລກເບົາຫວານແມ່ນ glycemia ສູງກວ່າ 6.1 mmol / L.
ສະພາບລະດັບປານກາງລະຫວ່າງປົກກະຕິແລະເບົາຫວານແມ່ນຕົວຊີ້ວັດໃນລະດັບຕັ້ງແຕ່ 5.5 ເຖິງ 6.1 mmol / L. ຜົນໄດ້ຮັບດັ່ງກ່າວສາມາດຖືວ່າເປັນໂຣກເບົາຫວານ. ຄົນເຈັບດັ່ງກ່າວອາດຈະຖືກ ກຳ ນົດໃຫ້ມີການກວດຄວາມກົດດັນ. ໂຣກເບົາຫວານຖືກພິຈາລະນາຢືນຢັນຖ້າ, ພາຍຫຼັງ 2 ຊົ່ວໂມງຈາກການກິນນ້ ຳ ຕານ, ຫຼືດ້ວຍການກວດເລືອດແບບສຸ່ມ, ນ້ ຳ ຕານສູງກວ່າ 11,1 mmol / L.
ເພື່ອໃຫ້ຄວາມກະຈ່າງແຈ້ງກ່ຽວກັບການບົ່ງມະຕິ, ການສຶກສາດັ່ງກ່າວແມ່ນໄດ້ ດຳ ເນີນ:
- ນ້ ຳ ຕານແລະ acetone ໃນຍ່ຽວ (ປົກກະຕິພວກມັນບໍ່ຄວນຈະເປັນ).
- ຄໍານິຍາມຂອງ C-peptide: ສຳ ລັບພະຍາດເບົາຫວານຊະນິດ 1 ທີ່ມັນຖືກຫຼຸດລົງ, ສຳ ລັບພະຍາດເບົາຫວານປະເພດ 2 ມັນແມ່ນເລື່ອງປົກກະຕິຫຼືສູງຂື້ນ. ສະທ້ອນຄວາມລັບຂອງ insulin.
- ອິນຊູລິນພູມຕ້ານທານ: ຫຼຸດລົງດ້ວຍປະເພດ 1, ມີໂຣກເບົາຫວານປະເພດ 2 - ປົກກະຕິຫລືເພີ່ມຂື້ນ.
- ການກວດສອບການລະດົມທຶນເພື່ອລະບຽບການຮັກສາໂຣກ retinopathy.
- ການສຶກສາກ່ຽວກັບການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງ: ການ ກຳ ນົດອັດຕາການຕອງຂອງ glomerular, urography excretory.
ການກໍານົດຂອງ hemoglobin glycated ຍັງຖືກປະຕິບັດ, ເຊິ່ງສະທ້ອນໃຫ້ເຫັນການປ່ຽນແປງຂອງ glucose ໃນ 90 ວັນທີ່ຜ່ານມາ. ເລື້ອຍກວ່າຕົວຊີ້ວັດນີ້ແມ່ນໃຊ້ເພື່ອຕິດຕາມກວດກາຄວາມຖືກຕ້ອງຂອງການປິ່ນປົວແລະການຊົດເຊີຍພະຍາດເບົາຫວານ. ໂດຍປົກກະຕິ, ອັດຕາສ່ວນຂອງ hemoglobin glycated ບໍ່ເກີນ 5,9%, ແລະກັບພະຍາດເບົາຫວານມັນແມ່ນຫຼາຍກ່ວາ 6,5%.
ຂໍ້ມູນກ່ຽວກັບອາການແລະຄຸນລັກສະນະຕ່າງໆຂອງວິຊາໂລກເບົາຫວານໃນເດັກນ້ອຍແມ່ນຖືກ ນຳ ສະ ເໜີ ໃນວິດີໂອໃນບົດຂຽນນີ້.