ໂຣກເບົາຫວານເປັນໂຣກທີ່ຮ້າຍແຮງທີ່ສາມາດສືບທອດໄດ້ຢ່າງງ່າຍດາຍ. ເພາະສະນັ້ນ, ແມ່ຍິງຫຼາຍຄົນມີຄວາມຢ້ານກົວຕໍ່ສຸຂະພາບຂອງລູກທີ່ຍັງບໍ່ທັນເກີດມາ. ພວກເຂົາສົງໄສຢ່າງບໍ່ຢຸດຢັ້ງວ່າມັນສາມາດເກີດລູກໃນໂລກເບົາຫວານໄດ້ບໍ? ກ່ອນທີ່ຈະຕອບ ຄຳ ຖາມນີ້, ຄວນສັງເກດທັນທີວ່າແພດ ຈຳ ແນກພະຍາດນີ້ຫຼາຍຊະນິດ:
- SD1. ພະຍາດປະເພດ 1, ເຊິ່ງມີລັກສະນະການລະເມີດບາງສ່ວນຫຼືຄົບຖ້ວນຂອງການສັງເຄາະອິນຊູລິນ. ມັນຖືກກວດພົບໂດຍສ່ວນໃຫຍ່ແມ່ນຢູ່ໃນໄວ ໜຸ່ມ, ເພາະວ່າປັດໃຈຕົ້ນຕໍໃນການພັດທະນາຂອງມັນແມ່ນການມີພູມ ລຳ ເນົາຕາມ ລຳ ດັບ.
- T2. ພະຍາດຊະນິດທີ 2 ເຊິ່ງໃນນັ້ນການສັງເຄາະສານອິນຊູລິນຖືກຮັກສາໄວ້, ແຕ່ຄວາມອ່ອນໄຫວຂອງຈຸລັງແລະເນື້ອເຍື່ອຂອງຮ່າງກາຍຕໍ່ຮໍໂມນນີ້ຈະສູນເສຍໄປ. ກວດພົບກັບໂຣກ T2DM ສ່ວນໃຫຍ່ແມ່ນຢູ່ໃນຄົນທີ່ມີອາຍຸ 40 ປີທີ່ເປັນໂລກອ້ວນ.
- ໂລກເບົາຫວານໃນທ້ອງ. ມັນຍັງຖືກເອີ້ນວ່າໂຣກເບົາຫວານໃນການຖືພາ, ເພາະວ່າພະຍາດນີ້ພັດທະນາຢ່າງຊັດເຈນໃນໄລຍະເວລາຂອງການມີລູກ. ເຫດຜົນສໍາລັບການພັດທະນາຂອງມັນແມ່ນການໂຫຼດຫຼາຍເກີນໄປໃນຮ່າງກາຍແລະການຕິດເຊື້ອທີ່ມີພູມຕ້ານທານ.
ໃນບັນດາແມ່ຍິງຖືພາ, ພະຍາດເບົາຫວານປະເພດ 1 ແມ່ນພົບເລື້ອຍທີ່ສຸດ, ຍ້ອນວ່າມັນເລີ່ມພັດທະນາມາຕັ້ງແຕ່ອາຍຸຍັງນ້ອຍ, ແລະໂລກເບົາຫວານໃນທ້ອງ. T2DM ໃນແມ່ຍິງທີ່ມີອາຍຸສູງສຸດການເກີດລູກເກືອບຈະບໍ່ພົບ, ເນື່ອງຈາກວ່າມັນພັດທະນາໄປແລ້ວໃນໄລຍະເລີ່ມຕົ້ນຂອງການ ໝົດ ປະ ຈຳ ເດືອນ.
ເຖິງຢ່າງໃດກໍ່ຕາມ, ຍ້ອນວ່າຄວາມຈິງທີ່ວ່າໂຣກເບົາຫວານປະເພດ 2 ໄດ້ຖືກພົບເຫັນໃນໄວ ໜຸ່ມ ຫຼາຍຂື້ນກັບຄວາມເປັນມາຂອງໂລກອ້ວນແລະອາຫານທີ່ບໍ່ເປັນປະໂຫຍດ, ຄວາມສ່ຽງຂອງການເກີດຂື້ນໃນແມ່ຍິງອາຍຸ 20-35 ປີ, ເຖິງວ່າຈະມີ ໜ້ອຍ ຫຼາຍ.
ໂລກເບົາຫວານໃນທ້ອງ
ດັ່ງທີ່ໄດ້ກ່າວມາຂ້າງເທິງ, ໂຣກເບົາຫວານໃນທ້ອງແມ່ນພຽງແຕ່ເລີ່ມພັດທະນາໃນເວລາຖືພາ. ມັນເກີດຂື້ນໃນແມ່ຍິງຢ່າງກະທັນຫັນແລະທັນທີທັນໃດທີ່ຫາຍໄປຫຼັງຈາກເກີດລູກ. ການພັດທະນາຂອງພະຍາດນີ້ແມ່ນເກີດມາຈາກການຜະລິດຮໍໂມນໃນຮ່າງກາຍຂອງແມ່ຍິງເພີ່ມຂື້ນ, ຈຳ ເປັນເພື່ອຮັກສາການຖືພາ. ພວກມັນປະຕິບັດບໍ່ພຽງແຕ່ກ່ຽວກັບອະໄວຍະວະຂອງລະບົບຈະເລີນພັນ, ແຕ່ກໍ່ຍັງມີຕໍ່ອົງການຈັດຕັ້ງທັງ ໝົດ ນຳ ອີກ.
ໂດຍສະເພາະແມ່ນຈາກການຜະລິດຮໍໂມນໃນການຖືພາຫຼາຍເກີນໄປ, ກະເພາະ ລຳ ໄສ້ໄດ້ຮັບຄວາມເດືອດຮ້ອນ, ຍ້ອນວ່າມັນມີຄວາມກົດດັນຮຸນແຮງ. ແຕ່ສິ່ງນີ້ບໍ່ໄດ້ຢຸດຢັ້ງນາງຈາກການຜະລິດອິນຊູລິນແລະຮັບມືກັບວຽກງານຕົ້ນຕໍຂອງນາງ, ສະນັ້ນຫຼັງຈາກເກີດລູກ, ຄວາມກ້າວ ໜ້າ ຂອງໂຣກເບົາຫວານເພີ່ມເຕີມ, ຕາມກົດລະບຽບບໍ່ເກີດຂື້ນ.

ໃນລະຫວ່າງການຖືພາ, ມັນມີຄວາມ ສຳ ຄັນຫຼາຍທີ່ຈະຕ້ອງຕິດຕາມລະດັບນ້ ຳ ຕານໃນເລືອດຢ່າງຕໍ່ເນື່ອງ, ເພາະວ່າແມ່ຍິງທຸກຄົນທີ່ມີອາຍຸເກີນ 25 ປີມີຄວາມສ່ຽງຕໍ່ການພັດທະນາ GDM
ມີໂລກເບົາຫວານໃນທ້ອງ, ແມ່ຍິງເປັນບາງໂອກາດມີນໍ້າຕານໃນເລືອດເພີ່ມຂື້ນແລະສ່ວນຫຼາຍມັນຈະເກີດຂື້ນໃນຊ່ວງເວລາໃດ ໜຶ່ງ (ໃນໄຕມາດທີສອງ). ປັດໄຈກະຕຸ້ນຫຼັກໃນການພັດທະນາພະຍາດນີ້ແມ່ນ:
- ອະໄວຍະວະເພດ;
- ໂລກອ້ວນ
- ຮວຍໄຂ່ polycystic (ການຖືພາໃນກໍລະນີນີ້ເກີດຂື້ນຫຼາຍທີ່ສຸດແລະເກືອບຈະປະກອບດ້ວຍອາການແຊກຊ້ອນ);
- ການປະກົດຕົວຂອງໂຣກເບົາຫວານໃນຮ່າງກາຍໃນປະຫວັດຂອງການຖືພາກ່ອນ ໜ້າ ນີ້.
ທ່ານສາມາດສົງໃສວ່າມີພະຍາດນີ້ຢູ່ໃນແມ່ຍິງຖືພາໂດຍອາການດັ່ງຕໍ່ໄປນີ້:
- ຄວາມຫິວໂຫຍຢ່າງບໍ່ຢຸດຢັ້ງແລະຄວາມຮູ້ສຶກຂອງປາກແຫ້ງ (ສັງເກດເຫັນດ້ວຍການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດ);
- ຄວາມອຶດຫີວ, ແມ່ນແຕ່ຫລັງຈາກກິນເຂົ້າແລ້ວ;
- dizziness ເລື້ອຍໆ;
- ຫຼຸດລົງ acuity ສາຍຕາ;
- ຖ່າຍເບົາເລື້ອຍໆແລະເພີ່ມຜົນຜະລິດປັດສະວະຕໍ່ມື້.
ຕາມກົດລະບຽບ, ແມ່ຍິງທີ່ປະສົບກັບໂຣກເບົາຫວານໃນທ້ອງແມ່ນມີເດັກນ້ອຍທີ່ມີນ້ ຳ ໜັກ ເກີນ. ນີ້ແມ່ນເນື່ອງມາຈາກຄວາມຈິງທີ່ວ່າໃນລະດັບທີ່ມີລະດັບນ້ ຳ ຕານໃນເລືອດສູງ, ບໍ່ພຽງແຕ່ເປັນໂຣກ ໝາກ ພ້າວຂອງແມ່ເທົ່ານັ້ນ, ແຕ່ວ່າລູກໃນທ້ອງຂອງນາງຍັງມີຄວາມ ໜັກ ໜ່ວງ ນຳ ອີກ. ເປັນຜົນມາຈາກສິ່ງນີ້, ລູກໃນທ້ອງໄດ້ຖືກລົບກວນໃນທາດແປ້ງທາດແປ້ງແລະໄຂມັນ, ເຊິ່ງກາຍເປັນເຫດຜົນຂອງການປາກົດຕົວຂອງນ້ ຳ ໜັກ ໃນຮ່າງກາຍ.

ຜົນສະທ້ອນຂອງໂຣກເບົາຫວານໃນທ່າທາງ
ຍິ່ງໄປກວ່ານັ້ນ, ໃນເວລາເກີດຂອງເດັກໃຫຍ່, ອາການແຊກຊ້ອນມັກຈະເກີດຂື້ນໃນເວລາເກີດລູກໃນຮູບແບບຂອງກະດູກຫັກແລະເລືອດອອກຢ່າງຮຸນແຮງ. ສະນັ້ນ, ແມ່ຍິງຕ້ອງມີສະຕິລະວັງຕົວໃນການຮັບປະທານອາຫານໃນເວລາຖືພາແລະຕິດຕາມລະດັບນ້ ຳ ຕານໃນເລືອດຂອງນາງຢູ່ສະ ເໝີ. ຖ້າມັນບໍ່ຫຼຸດລົງໂດຍການຊ່ວຍເຫຼືອຂອງຄາບອາຫານພິເສດ, ທ່ານຄວນເລີ່ມຕົ້ນກິນຢາທີ່ມີທາດ ນຳ ້ຕານ. ແຕ່ທ່ານສາມາດດື່ມພວກມັນໄດ້ຕາມ ຄຳ ແນະ ນຳ ຂອງທ່ານ ໝໍ ເທົ່ານັ້ນ.
ໂຣກເບົາຫວານປະເພດ 1
 ການເກີດລູກທີ່ເປັນໂລກເບົາຫວານໃນທ່າທາງ
ການເກີດລູກທີ່ເປັນໂລກເບົາຫວານໃນທ່າທາງໂຣກເບົາຫວານປະເພດ 1 ແມ່ນຮູບແບບທີ່ຮ້າຍແຮງທີ່ສຸດຂອງພະຍາດນີ້, ເນື່ອງຈາກວ່າໃນໄລຍະການພັດທະນາຂອງມັນມີໂຣກລະບົບປະສາດທີ່ສົມບູນ. ການປິ່ນປົວດ້ວຍທາດອິນຊູລິນຕະຫຼອດຊີວິດແມ່ນຖືກ ກຳ ນົດໃຫ້ຊົດເຊີຍທາດອິນຊູລິນໃນຮ່າງກາຍແລະຮັກສາລະດັບນ້ ຳ ຕານໃນເລືອດປົກກະຕິ.
ເມື່ອຖືກຖາມວ່າມັນສາມາດຖືພາໄດ້ກັບ T1DM, ທ່ານ ໝໍ ຕອບວ່າຮູບແບບຂອງພະຍາດນີ້ບໍ່ແມ່ນການບິດເບືອນການຖືພາ, ແຕ່ຖືວ່າມີຄວາມສ່ຽງທີ່ຮ້າຍແຮງຂອງອາການແຊກຊ້ອນຕ່າງໆທັງໃນແມ່ໃນເວລາມີລູກແລະໃນທ້ອງ.
ປະການ ທຳ ອິດ, ມັນມີໄພຂົ່ມຂູ່ຢ່າງຮ້າຍແຮງຂອງການມີເລືອດໃນເວລາເກີດລູກ. ອັນທີສອງ, ແມ່ຍິງມີແນວໂນ້ມທີ່ຈະພັດທະນາພະຍາດ nephropathy ພະຍາດເບົາຫວານ, ເຊິ່ງມີລັກສະນະໂດຍການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງທີ່ພິການແລະມີການພັດທະນາຂອງຄວາມຜິດປົກກະຕິຂອງ ໝາກ ໄຂ່ຫຼັງ.

ເພື່ອປ້ອງກັນການພັດທະນາຂອງພາວະແຊກຊ້ອນໃນເດັກ, ແມ່ຍິງຖືພາຕ້ອງໄດ້ໃຊ້ການສັກຢາອິນຊູລິນເປັນປະ ຈຳ
ອັນທີສາມ, ມີຄວາມສ່ຽງສູງຂອງ "ການຖ່າຍທອດ" T1DM ຕໍ່ເດັກ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ມັນທັງ ໝົດ ແມ່ນຂື້ນກັບພັນທຸ ກຳ. ຖ້າຫາກວ່າມີແມ່ພຽງແຕ່ເຈັບປ່ວຍທີ່ມີ T1DM ເທົ່ານັ້ນ, ຄວາມເປັນໄປໄດ້ຂອງການສືບທອດພະຍາດນີ້ໂດຍເດັກແມ່ນ 10%. ຖ້າຜູ້ເປັນພໍ່ເປັນໂຣກນີ້, ຄວາມສ່ຽງຈະເພີ່ມຂື້ນເຖິງ 20%, ເພາະວ່າພະຍາດນີ້ມັກຕິດຕໍ່ຈາກຄົນລຸ້ນ ໜຶ່ງ ຫາອີກລຸ້ນ ໜຶ່ງ ໂດຍຜ່ານເຊື້ອສາຍຊາຍ. ແຕ່ຖ້າ DM1 ໄດ້ຖືກກວດຫາໂຣກນີ້ທັນທີໃນພໍ່ແມ່ທັງສອງ, ຄວາມເປັນໄປໄດ້ຂອງການພັດທະນາໃນເດັກທີ່ຍັງບໍ່ທັນເກີດມາແມ່ນ 40%. ເຖິງຢ່າງໃດກໍ່ຕາມ, ໃນການປະຕິບັດດ້ານການແພດ, ມັນມັກຈະມີຫຼາຍກໍລະນີທີ່ເດັກນ້ອຍທີ່ມີສຸຂະພາບແຂງແຮງເກີດມາເປັນພະຍາດເບົາຫວານ. ແລະເຫດຜົນ ສຳ ລັບສິ່ງນີ້ແມ່ນການກະກຽມທີ່ຖືກຕ້ອງ ສຳ ລັບການຖືພາທີ່ ກຳ ລັງຈະມາເຖິງ.
ຖ້າແມ່ຍິງທີ່ເປັນໂລກເບົາຫວານຕ້ອງການທີ່ຈະເປັນແມ່, ລາວ ຈຳ ເປັນຕ້ອງວາງແຜນການຖືພາແລະເຮັດມັນໃຫ້ຖືກຕ້ອງ. ສິ່ງທີ່ກ່າວມານັ້ນແມ່ນວ່າເມື່ອມີການຖືພາໂດຍບັງເອີນ, ແມ່ຍິງຈະຮູ້ກ່ຽວກັບເລື່ອງນີ້ສອງສາມອາທິດຫຼັງຈາກເກີດລູກ, ໃນເວລາທີ່ embryo ໄດ້ວາງອະໄວຍະວະພາຍໃນຂອງມັນ. ພາຍໃຕ້ອິດທິພົນຂອງນ້ ຳ ຕານໃນເລືອດສູງ, ການສ້າງອະໄວຍະວະພາຍໃນແລະລະບົບຕ່າງໆບໍ່ສາມາດເກີດຂື້ນໄດ້ຕາມປົກກະຕິ. ໃນກໍລະນີນີ້, ເຖິງແມ່ນວ່າການຖືພາຈະ ດຳ ເນີນໄປໂດຍບໍ່ມີອາການແຊກຊ້ອນ, ຄວາມເປັນໄປໄດ້ຂອງການມີລູກທີ່ມີພະຍາດທາງເດີນທາງຕ່າງໆແມ່ນສູງຫຼາຍ.
ການກະກຽມ ສຳ ລັບການຖືພາທີ່ເປັນໂລກເບົາຫວານ
ດັ່ງທີ່ໄດ້ກ່າວມາແລ້ວ, ກັບການພັດທະນາຂອງໂລກເບົາຫວານ, ມັນກໍ່ເປັນໄປໄດ້ທີ່ຈະເຮັດແລະເກີດລູກທີ່ມີສຸຂະພາບແຂງແຮງ. ສິ່ງທີ່ ສຳ ຄັນແມ່ນການກະກຽມຢ່າງຖືກຕ້ອງ ສຳ ລັບການຖືພາທີ່ ກຳ ລັງຈະມາເຖິງ. ຜູ້ຍິງຕ້ອງການຫຍັງ? ໃນກໍລະນີນີ້, ນາງຕ້ອງການ:
- ບັນລຸການຊົດເຊີຍທີ່ຄົງທີ່;
- ການສູນເສຍນ້ໍາຫນັກ, ຖ້າມີ.
ເພື່ອບັນລຸການຊົດເຊີຍຖາວອນ, ແມ່ຍິງຕ້ອງໄດ້ຮັບການປິ່ນປົວຢ່າງເຕັມທີ່. ນາງຈະບໍ່ພຽງແຕ່ຕ້ອງການສັກຢາອິນຊູລິນເປັນປະ ຈຳ ແລະທັນເວລາ, ແຕ່ຍັງຕ້ອງຕິດຕາມອາຫານຂອງນາງຢູ່ສະ ເໝີ, ບໍ່ລວມອາຫານທີ່ມີເນື້ອໃນທາດແປ້ງທາດແປ້ງທີ່ຍ່ອຍໄດ້ງ່າຍຈາກມັນ, ພ້ອມທັງຫລິ້ນກິລາອີກດ້ວຍ.

ໂພຊະນາການທີ່ ເໝາະ ສົມແລະການໃຊ້ຢາໃຫ້ທັນເວລາຈະຊ່ວຍຫລີກລ້ຽງຜົນກະທົບທາງລົບຂອງພະຍາດເບົາຫວານໃນໄລຍະຖືພາ.
ການອອກ ກຳ ລັງກາຍປານກາງແມ່ນມີຄວາມ ສຳ ຄັນຫຼາຍໃນເລື່ອງນີ້, ຍ້ອນວ່າມັນມີຜົນກະທົບຕໍ່ນ້ ຳ ຕານໃນເລືອດ ນຳ ອີກ. ຄົນເຮົາຍ້າຍຫຼາຍເທົ່າໃດ, ຮ່າງກາຍຂອງລາວຈະໃຊ້ພະລັງງານຫຼາຍແລະເຮັດໃຫ້ລະດັບນໍ້າຕານໃນເລືອດຫຼຸດລົງ. ແຕ່ໃນທີ່ນີ້ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະບໍ່ເຮັດເກີນໄປເພື່ອປ້ອງກັນການເກີດຂື້ນຂອງສະພາບທີ່ມີອາການຫົດຫູ່.
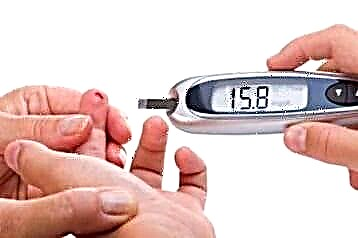
ຖ້າແມ່ຍິງປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ທັງ ໝົດ ຂອງທ່ານ ໝໍ ແລະປະຕິບັດຕາມຄາບອາຫານໂດຍສົມທົບກັບການອອກ ກຳ ລັງກາຍປານກາງ, ນາງຈະສາມາດບັນລຸການຊົດເຊີຍທີ່ ໝັ້ນ ຄົງພາຍໃນສອງສາມເດືອນ. ໃນໄລຍະການຮັກສາ, ມັນມີຄວາມ ສຳ ຄັນຫຼາຍທີ່ຈະຕ້ອງຕິດຕາມລະດັບນ້ ຳ ຕານໃນເລືອດຢ່າງຕໍ່ເນື່ອງ. ເພື່ອເຮັດສິ່ງນີ້, ທ່ານຄວນໃຊ້ອຸປະກອນພິເສດ - ກະຈົກ, ແລະຜົນໄດ້ຮັບທີ່ໄດ້ຮັບໃນລະຫວ່າງການ ນຳ ໃຊ້ຂອງມັນຕ້ອງຖືກບັນທຶກໄວ້ໃນປື້ມບັນທຶກແລະສະແດງໃຫ້ທ່ານ ໝໍ ຮູ້. ສະນັ້ນລາວຈະສາມາດ ກຳ ນົດປະສິດທິຜົນຂອງການປິ່ນປົວໄດ້ແລະຖ້າ ຈຳ ເປັນກໍ່ສາມາດປັບຕົວໄດ້.
ໃນຖານະເປັນ ສຳ ລັບນ້ ຳ ໜັກ ເກີນ, ຜູ້ຍິງຄວນເຂົ້າໃຈວ່ານ້ ຳ ໜັກ ເກີນແມ່ນຕົວຂອງມັນເອງເຊິ່ງເປັນປັດໃຈ ໜຶ່ງ ທີ່ສົ່ງຜົນກະທົບຢ່າງຮ້າຍແຮງຕໍ່ພະຍາດ. ສະນັ້ນ, ມັນ ຈຳ ເປັນທີ່ຈະຕ້ອງໄດ້ ກຳ ຈັດຢ່າງຮີບດ່ວນ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ຖ້ານາງຍຶດ ໝັ້ນ ອາຫານທີ່ມີຄາໂບໄຮເດຣດຕ່ ຳ, ປອນພິເສດຈະເລີ່ມຫາຍຕົວເອງ.
ການຂັດຂວາງການຖືພາ
ໂຣກເບົາຫວານປະເພດ 1, ເຖິງແມ່ນວ່າມັນບໍ່ແມ່ນການຕິດເຊື້ອໃນການຖືພາ, ແຕ່ມັນມັກຈະປະກອບດ້ວຍພະຍາດອື່ນໆທີ່ມັນບໍ່ໄດ້ແນະ ນຳ ໃຫ້ຖືພາ. ເຫຼົ່ານີ້ລວມມີ:
- ischemia;
- ຄວາມລົ້ມເຫຼວຂອງ renal;
- gastroenteropathy;
- ປັດໄຈທີ່ບໍ່ເຂົ້າກັນໄດ້.

ກ່ອນທີ່ຈະວາງແຜນທີ່ຈະກາຍເປັນແມ່ທີ່ເປັນໂລກເບົາຫວານ, ມັນ ຈຳ ເປັນຕ້ອງໄດ້ຜ່ານການກວດກາເບື້ອງຕົ້ນເພື່ອ ກຳ ນົດພະຍາດອື່ນໆທີ່ອາດຈະສົ່ງຜົນກະທົບໃນທາງລົບຂອງການຖືພາ.
ໃນເວລາທີ່ມີພະຍາດດັ່ງກ່າວ, ແມ່ຍິງທີ່ອອກລູກສາມາດມີບັນຫາຮ້າຍແຮງ. ຫນ້າທໍາອິດ, ຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງຫຼືໂຣກຫົວໃຈສາມາດເກີດຂື້ນໃນເວລາເກີດລູກ. ແລະອັນທີສອງ, ຖ້າປັດໃຈ Rh ບໍ່ສອດຄ່ອງພາຍໃຕ້ອິດທິພົນຂອງ T1DM, ການຫຼຸລູກຫຼືການອອກລູກກ່ອນໄວອັນຄວນສາມາດເກີດຂື້ນໄດ້.
ການຖືພາ
ດ້ວຍການພັດທະນາໂຣກເບົາຫວານປະເພດ 1, ທ່ານບໍ່ສາມາດເຮັດໄດ້ໂດຍບໍ່ຕ້ອງສັກຢາອິນຊູລິນ. ພວກມັນບໍ່ໄດ້ຖືກຍົກເລີກແມ່ນແຕ່ໃນຊ່ວງເລີ່ມຕົ້ນຂອງການຖືພາ, ເພາະວ່າສິ່ງນີ້ສາມາດ ນຳ ໄປສູ່ຜົນສະທ້ອນທີ່ ໜ້າ ເສົ້າ.
ເພື່ອໃຫ້ການຖືພາ ດຳ ເນີນໄປຕາມປົກກະຕິແລະເດັກນ້ອຍທີ່ຈະເກີດມາມີສຸຂະພາບດີ, ມັນ ຈຳ ເປັນຕ້ອງໄດ້ປັບຂະ ໜາດ ຂອງອິນຊູລິນໃນຂະ ໜາດ ທີ່ແຕກຕ່າງກັນ. ໃນໄຕມາດ ທຳ ອິດ, ພາຍໃຕ້ອິດທິພົນຂອງພື້ນຫລັງຮໍໂມນທີ່ປ່ຽນແປງ, ການສັງເຄາະອິນຊູລິນເພີ່ມຂື້ນ, ສະນັ້ນປະລິມານທີ່ຄວນຈະຫຼຸດລົງ. ແຕ່ດ້ວຍປະລິມານຢາອິນຊູລິນຫຼຸດລົງ, ມັນ ຈຳ ເປັນຕ້ອງຄວບຄຸມຄວາມເຂັ້ມຂົ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດເພື່ອປ້ອງກັນການເກີດຂື້ນຂອງ hyperglycemia.
ຕັ້ງແຕ່ອາທິດທີ 16 ຂອງການຖືພາ, ແຮ່ໄດ້ເລີ່ມຜະລິດ prolactin ແລະ glycogen ຢ່າງຫ້າວຫັນ, ເຊິ່ງປະຕິບັດກົງກັນຂ້າມກັບອິນຊູລິນ. ສະນັ້ນ, ໃນໄລຍະນີ້, ໃນທາງກົງກັນຂ້າມ, ມັນ ຈຳ ເປັນຕ້ອງເພີ່ມປະລິມານການສັກຢາ. ແຕ່ອີກເທື່ອ ໜຶ່ງ, ສິ່ງນີ້ຕ້ອງໄດ້ເຮັດຢ່າງລະມັດລະວັງ, ເພາະວ່າການເພີ່ມປະລິມານອິນຊູລິນສາມາດ ນຳ ໄປສູ່ການພັດທະນາຂອງໂລກເອດສ໌ໂລຫະ. ສອງສາມອາທິດກ່ອນການເກີດ, ແຮ່ຈະຫຼຸດລົງກິດຈະ ກຳ ຂອງມັນ, ສະນັ້ນປະລິມານຂອງອິນຊູລິນກໍ່ຫຼຸດລົງອີກ.
ມັນຄວນຈະເຂົ້າໃຈວ່າໂຣກເບົາຫວານແມ່ນພະຍາດທີ່ຮ້າຍແຮງທີ່ຕ້ອງການຕິດຕາມກວດກາເລື້ອຍໆ. ຖ້າແມ່ຍິງຕ້ອງການທີ່ຈະກາຍເປັນແມ່ທີ່ມີຄວາມສຸກຂອງເດັກທີ່ມີສຸຂະພາບແຂງແຮງ, ນາງຕ້ອງກຽມຕົວຢ່າງລະມັດລະວັງໃນການຖືພາ, ປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ຂອງທ່ານ ໝໍ ຢ່າງເຂັ້ມງວດ.