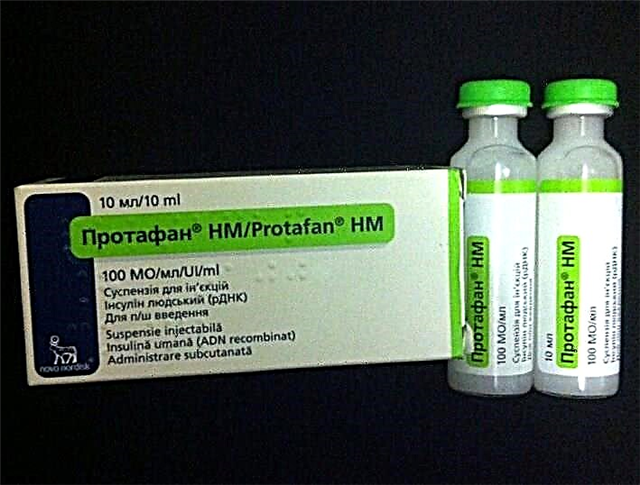
ທາດ Insulin Protafan ໝາຍ ເຖິງ Insulin ຂອງມະນຸດໃນລະດັບປານກາງ.
ຄວາມຕ້ອງການໃນການ ນຳ ໃຊ້ຢາ Insulin Protafan NM ໃນຢາອາດຈະເກີດຂື້ນກັບພະຍາດແລະສະພາບການຫຼາຍຢ່າງ. ກ່ອນອື່ນ ໝົດ, ມີໂລກເບົາຫວານປະເພດ 1 ແລະປະເພດ 2. ນອກຈາກນັ້ນ, ຢາດັ່ງກ່າວແມ່ນຖືກບົ່ງບອກຢູ່ໃນຂັ້ນຕອນຂອງການຕໍ່ຕ້ານກັບຢາເສບຕິດ hypoglycemic ໃນເບື້ອງຕົ້ນ.
ຢາດັ່ງກ່າວຍັງຖືກ ນຳ ໃຊ້ດ້ວຍວິທີການປິ່ນປົວແບບປະສົມປະສານ (ພູມຕ້ານທານສ່ວນ ໜຶ່ງ ຂອງຢາທີ່ມີທາດໂລຫິດຈ່ອຍໃນປາກ) ຖ້າພະຍາດເບົາຫວານຖືກກວດພົບໃນແມ່ຍິງຖືພາແລະຖ້າການປິ່ນປົວດ້ວຍອາຫານບໍ່ຊ່ວຍໄດ້;
ພະຍາດຕິດຕໍ່ແລະການແຊກແຊງໃນການຜ່າຕັດ (ລວມກັນຫຼືການປິ່ນປົວດ້ວຍໂຣກ monotherapy) ຍັງສາມາດເປັນເຫດຜົນຂອງການແຕ່ງຕັ້ງ.
ຂ້ອຍສາມາດທົດແທນຢາເສບຕິດໄດ້ແນວໃດ
- Insulin Bazal (ລາຄາປະມານ 1435 ຮູເບີນ);
- Humulin NPH (ລາຄາປະມານ 245 ຮູເບີນ);
- Protafan NM (ລາຄາປະມານ 408 ຮູເບີນ);
- Aktrafan NM (ລາຄາກ່ຽວກັບ
- Protafan NM Penfill (ລາຄາປະມານ 865 ຮູເບີນ).
ຄຸນລັກສະນະຂອງຢາ
ຢາແມ່ນການລະງັບທີ່ແນະ ນຳ ພາຍໃຕ້ຜິວ ໜັງ.
ກຸ່ມ, ສານທີ່ມີການເຄື່ອນໄຫວ:
Isulin insulin-semisynthetis ຂອງມະນຸດ (semisynthetic ຂອງມະນຸດ). ມັນມີໄລຍະເວລາສະເລ່ຍຂອງການກະ ທຳ. Protafan NM ແມ່ນມີຄວາມຕ້ານທານໃນ: insulinoma, hypoglycemia ແລະ hypersensitivity ກັບສານທີ່ມີການເຄື່ອນໄຫວ.
ວິທີການກິນແລະປະລິມານໃດ?
Insulin ຖືກສັກເທື່ອ ໜຶ່ງ ຫຼືສອງຄັ້ງຕໍ່ມື້, ເຄິ່ງຊົ່ວໂມງກ່ອນອາຫານເຊົ້າ. ຢູ່ບ່ອນນີ້, ບ່ອນທີ່ສັກຢາ, ມັນຄວນມີການປ່ຽນແປງເລື້ອຍໆ.
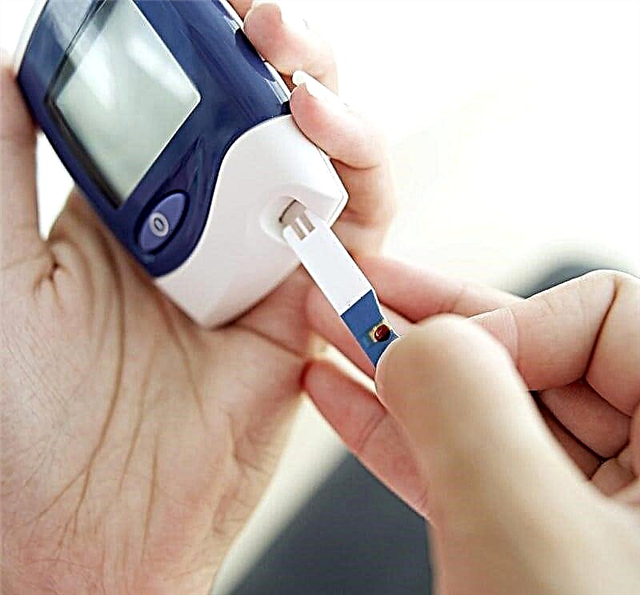
ປະລິມານດັ່ງກ່າວຄວນຖືກເລືອກໃຫ້ຄົນເຈັບແຕ່ລະຄົນເປັນສ່ວນບຸກຄົນ. ປະລິມານຂອງມັນຂື້ນກັບ ຈຳ ນວນ glucose ໃນປັດສະວະແລະກະແສເລືອດ, ພ້ອມທັງຄຸນລັກສະນະຂອງພະຍາດ. ໂດຍພື້ນຖານແລ້ວ, ປະລິມານທີ່ຖືກກໍານົດ 1 ຄັ້ງຕໍ່ມື້ແລະແມ່ນ 8-24 IU.
ໃນເດັກນ້ອຍແລະຜູ້ໃຫຍ່ຜູ້ທີ່ມີພູມຕ້ານທານກັບອິນຊູລິນ, ປະລິມານຢາແມ່ນຫຼຸດລົງເປັນ 8 IU ຕໍ່ມື້. ແລະ ສຳ ລັບຄົນເຈັບທີ່ມີຄວາມອ່ອນໄຫວໃນລະດັບຕໍ່າ, ແພດທີ່ເຂົ້າຮ່ວມອາດຈະ ກຳ ນົດປະລິມານເກີນ 24 IU ຕໍ່ມື້. ຖ້າປະລິມານປະຈໍາວັນເກີນ 0.6 IU ຕໍ່ກິໂລ, ຫຼັງຈາກນັ້ນ, ຢານີ້ຖືກຄວບຄຸມໂດຍການສັກສອງຄັ້ງ, ເຊິ່ງແມ່ນເຮັດຢູ່ບ່ອນທີ່ແຕກຕ່າງກັນ.
ຄົນເຈັບທີ່ໄດ້ຮັບ 100 IU ຫຼືຫຼາຍກວ່ານັ້ນຕໍ່ມື້, ໃນເວລາປ່ຽນອິນຊູລິນ, ຕ້ອງຢູ່ພາຍໃຕ້ການຊີ້ ນຳ ຂອງແພດ ໝໍ ຢູ່ສະ ເໝີ. ການທົດແທນຢາກັບຢາອື່ນຄວນຈະຖືກ ດຳ ເນີນດ້ວຍການຕິດຕາມກວດກາລະດັບນ້ ຳ ຕານໃນເລືອດຢ່າງຕໍ່ເນື່ອງ.
ຄຸນສົມບັດທາງການຢາ
ຄຸນສົມບັດຂອງ Insulin Protafan:
- ຫຼຸດຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດ;
- ປັບປຸງການດູດຊຶມຂອງ glucose ໃນແພຈຸລັງ;
- ປະກອບສ່ວນເຂົ້າໃນການປັບປຸງການສັງເຄາະທາດໂປຼຕີນ;
- ຕ່ ຳ ອັດຕາການຜະລິດນ້ ຳ ຕານໂດຍຕັບ;
- ເສີມຂະຫຍາຍ glycogenogenesis;
- ປັບປຸງ lipogenesis.
Microinteraction ກັບ receptors ໃນເຍື່ອຫ້ອງນອກສົ່ງເສີມການສ້າງສະລັບສັບຊ້ອນຂອງ receptor insulin. ໂດຍຜ່ານການກະຕຸ້ນໃນຈຸລັງຕັບແລະຈຸລັງໄຂມັນ, ການສັງເຄາະ CAMP ຫຼືການເຈາະເຂົ້າໄປໃນກ້າມຫຼືຈຸລັງ, ຕົວສະລັບສັບຊ້ອນອິນຊູລິນເຮັດໃຫ້ຂະບວນການທີ່ເກີດຂື້ນພາຍໃນຈຸລັງ.
ມັນຍັງເລີ່ມຕົ້ນການສັງເຄາະຂອງເອນໄຊທີ່ ສຳ ຄັນ ຈຳ ນວນ ໜຶ່ງ (glycogen synthetase, hexokinase, pyruvate kinase, ແລະອື່ນໆ).
ການຫຼຸດລົງຂອງນ້ ຳ ຕານໃນເລືອດເກີດມາຈາກ:
- ການຂົນສົ່ງ glucose ເພີ່ມຂື້ນພາຍໃນຈຸລັງ;
- ການກະຕຸ້ນຂອງ glycogenogenesis ແລະ lipogenesis;
- ການດູດຊືມແລະການດູດຊຶມຂອງ glucose ເພີ່ມຂື້ນໂດຍແພຈຸລັງ;
- ການສັງເຄາະທາດໂປຼຕີນ;
- ການຫຼຸດລົງຂອງອັດຕາການຜະລິດນ້ ຳ ຕານໂດຍຕັບ, i.e. ການຫຼຸດລົງຂອງການແບ່ງແຍກຂອງ glycogen ແລະອື່ນໆ.
ຢານີ້ຈະເຂົ້າໄປໃນເວລາໃດແລະມັນຈະໃຊ້ເວລາດົນປານໃດ?
ທັນທີຫຼັງຈາກການແນະ ນຳ ການລະງັບອອກ, ຜົນກະທົບກໍ່ບໍ່ເກີດຂື້ນ. ນາງເລີ່ມປະຕິບັດໃນ 60 - 90 ນາທີ.
ຜົນກະທົບສູງສຸດເກີດຂື້ນລະຫວ່າງ 4 ຫາ 12 ຊົ່ວໂມງໄລຍະເວລາຂອງການປະຕິບັດແມ່ນຕັ້ງແຕ່ 11 ເຖິງ 24 ຊົ່ວໂມງ - ມັນທັງ ໝົດ ແມ່ນຂື້ນກັບປະລິມານແລະສ່ວນປະກອບຂອງອິນຊູລິນ.
ຜົນຂ້າງຄຽງ
ການລະລາຍຂອງໂລກຕັບອັກເສບ (ຄວາມບົກຜ່ອງດ້ານວິໄສທັດແລະການປາກເວົ້າ, ຄວາມຜິດປົກກະຕິຂອງຜິວຫນັງ, ການເຄື່ອນໄຫວທີ່ສັບສົນ, ການເຫື່ອອອກເພີ່ມຂຶ້ນ, ການປະພຶດທີ່ແປກ, palpitations, ການລະຄາຍເຄືອງ, ການສັ່ນສະເທືອນ, ຄວາມອຸກອັ່ງ, ຄວາມຢາກອາຫານທີ່ເພີ່ມຂື້ນ, ຄວາມຢ້ານກົວ, ຄວາມວຸ້ນວາຍ, ນອນບໍ່ຫຼັບ, ຄວາມກັງວົນ, ເຫງົານອນ, ໂຣກກະເພາະໃນປາກ, ເຈັບຫົວ ;
ອາການແພ້ (ຄວາມດັນເລືອດຫຼຸດລົງ, urticaria, ຫາຍໃຈສັ້ນ, ໄຂ້, ໂຣກຊືມເສົ້າ);
ການເພີ່ມຂື້ນຂອງໂຕະຂອງພູມຕ້ານທານຕ້ານອິນຊູລິນກັບການເພີ່ມຂື້ນຂອງ glycemia ໃນຕໍ່ ໜ້າ;
ໂຣກເບົາຫວານແລະໂຣກ hyperglycemia (ຕໍ່ກັບຄວາມເປັນມາຂອງການຕິດເຊື້ອແລະໄຂ້, ການຂາດອາຫານ, ການສັກຢາທີ່ຂາດຫາຍໄປ, ການກິນ ໜ້ອຍ ທີ່ສຸດ): ການບວມນ້ ຳ ໃນໃບ ໜ້າ, ອາການງ່ວງເຫງົາ, ການສູນເສຍຄວາມຢາກອາຫານ, ຄວາມຢາກອາຫານຄົງທີ່);
ອາການມຶນຊາອັກເສບ;
ໃນໄລຍະເບື້ອງຕົ້ນຂອງການປິ່ນປົວ - ຄວາມຜິດພາດທີ່ສົດຊື່ນແລະໂຣກຜິວ ໜັງ (ປະກົດການຊົ່ວຄາວທີ່ເກີດຂື້ນກັບການຮັກສາຕໍ່ໄປ);
ຄວາມບົກຜ່ອງດ້ານສະຕິ (ບາງຄັ້ງສະຕິແລະເປັນພາວະຊຸດໂຊມເກີດຂື້ນ);
ຢູ່ບ່ອນສັກຢາ, ມີອາການຄັນ, hyperemia, lipodystrophy (hypertrophy ຫຼື atrophy ຂອງໄຂມັນ subcutaneous);
ໃນໄລຍະຕົ້ນຂອງການປິ່ນປົວແມ່ນຄວາມຜິດປົກກະຕິທາງສາຍຕາ;
ປະຕິກິລິຍາທາງພູມຕ້ານທານກັບອິນຊູລິນ.
ອາການຂອງການກິນເພາະຖ້າກິນ:
- cramps
- ເຫື່ອແຮງ;
- hypoglycemic coma;
- palpitations
- ນອນໄມ່ຫລັບ
- ຄວາມບົກຜ່ອງດ້ານວິໄສທັດແລະການປາກເວົ້າ;
- ສັ່ນສະເທືອນ
- ການເຄື່ອນໄຫວທີ່ຫຍຸ້ງຍາກ;
- ເຫງົານອນ
- ຄວາມຢາກອາຫານເພີ່ມຂຶ້ນ;
- ການປະພຶດທີ່ແປກ;
- ຄວາມກັງວົນໃຈ
- ອາການຄັນຄາຍ
- paresthesia ໃນຜົ້ງປາກ;
- ໂລກຊືມເສົ້າ
- pallor
- ຄວາມຢ້ານກົວ
- ເຈັບຫົວ.
ວິທີການຮັກສາການກິນເພາະຖ້າກິນ?
ຖ້າຄົນເຈັບຢູ່ໃນສະຕິ, ຫຼັງຈາກນັ້ນທ່ານ ໝໍ ສັ່ງໃຫ້ຢາ dextrose, ເຊິ່ງຖືກປະຕິບັດໂດຍການຢອດຢາ, ຢອດຢາຫຼືເສັ້ນເລືອດ. Glucagon ຫຼືການແກ້ໄຂບັນຫາ hypertonic dextrose ຍັງຖືກປະຕິບັດໃນທາງເສັ້ນເລືອດ.
ໃນກໍລະນີທີ່ມີອາການຕື້ນໃນເລືອດ, 20 ເຖິງ 40 ມລ, i.e. ວິທີແກ້ໄຂບັນຫາ 40% ຈົນກວ່າຄົນເຈັບຈະອອກຈາກສະຕິ.
ຂໍ້ສະ ເໜີ ແນະທີ່ ສຳ ຄັນ:
- ກ່ອນທີ່ທ່ານຈະເອົາອິນຊູລິນຈາກຊຸດ, ທ່ານ ຈຳ ເປັນຕ້ອງກວດເບິ່ງວ່າວິທີແກ້ໄຂໃນຂວດມີສີທີ່ໂປ່ງໃສ. ຖ້າການກົດ ໜີບ, ນໍ້າຝົນຫລືອົງການຈັດຕັ້ງຕ່າງປະເທດສາມາດເບິ່ງເຫັນໄດ້, ວິທີການດັ່ງກ່າວແມ່ນຖືກຫ້າມ.
- ອຸນຫະພູມຂອງຢາກ່ອນການບໍລິຫານຄວນຈະເປັນອຸນຫະພູມໃນຫ້ອງ.
- ໃນການມີພະຍາດຕິດຕໍ່, ການເຮັດວຽກຜິດປົກກະຕິຂອງຕ່ອມ thyroid, ພະຍາດ Addiosn, ຄວາມຜິດປົກກະຕິຂອງ ໝາກ ໄຂ່ຫຼັງ ຊຳ ເຮື້ອ, ໂລກເບົາຫວານ, ເຊັ່ນດຽວກັນກັບພະຍາດເບົາຫວານໃນເກນອາຍຸ, ປະລິມານຂອງອິນຊູລິນຕ້ອງໄດ້ຮັບການດັດປັບເປັນສ່ວນບຸກຄົນ.
ສາເຫດຂອງການເປັນໂລກເບົາຫວານສາມາດເປັນໄດ້:
- ກິນເພາະຖ້າກິນ
- ຮາກ
- ການປ່ຽນຢາ;
- ພະຍາດຕ່າງໆທີ່ຫຼຸດຜ່ອນຄວາມຕ້ອງການຂອງອິນຊູລິນ (ພະຍາດຕັບແລະ ໝາກ ໄຂ່ຫຼັງ, ພະຍາດຕ່ອມໄທລອຍ, ຕ່ອມໄທລອຍ, ຕ່ອມ adrenal);
- ການບໍ່ປະຕິບັດກັບການໄດ້ຮັບອາຫານ;
- ປະຕິ ສຳ ພັນກັບຢາອື່ນໆ;
- ຖອກທ້ອງ
- overvoltage ທາງດ້ານຮ່າງກາຍ;
- ການປ່ຽນສະຖານທີ່ສັກຢາ.
ໃນເວລາທີ່ໂອນຄົນເຈັບຈາກ insulin ສັດໄປ insulin ຂອງມະນຸດ, ການຫຼຸດລົງຂອງລະດັບ glucose ໃນເລືອດອາດຈະປາກົດ. ການຫັນປ່ຽນໄປສູ່ລະບົບອິນຊູລິນຂອງມະນຸດຄວນໄດ້ຮັບການພິຈາລະນາຈາກທັດສະນະທາງການແພດ, ແລະມັນຄວນຈະຖືກ ດຳ ເນີນພາຍໃຕ້ການຊີ້ ນຳ ຢ່າງເຂັ້ມງວດຂອງທ່ານ ໝໍ.
ໃນລະຫວ່າງແລະຫຼັງການເກີດລູກ, ຄວາມຕ້ອງການຂອງອິນຊູລິນສາມາດຫຼຸດລົງຢ່າງຫຼວງຫຼາຍ. ໃນລະຫວ່າງການດູດນົມ, ທ່ານ ຈຳ ເປັນຕ້ອງຕິດຕາມກວດກາແມ່ຂອງທ່ານເປັນເວລາຫລາຍເດືອນ, ຈົນກ່ວາຄວາມຕ້ອງການຂອງອິນຊູລິນ.
ການຄາດຄະເນຕໍ່ຄວາມຄືບ ໜ້າ ຂອງການເປັນໂລກເບົາຫວານສາມາດເຮັດໃຫ້ເສື່ອມໂຊມໃນຄວາມສາມາດຂອງຄົນເຈັບທີ່ຂັບຂີ່ພາຫະນະແລະຮັກສາກົນໄກແລະເຄື່ອງຈັກ.
ໂດຍການ ນຳ ໃຊ້ນ້ ຳ ຕານຫຼືອາຫານທີ່ມີຄາໂບໄຮເດຣດສູງ, ຜູ້ເປັນໂລກເບົາຫວານສາມາດຢຸດເຊົາການເປັນໂລກເບົາຫວານໃນຮູບແບບອ່ອນໆ. ມັນແມ່ນແນະນໍາໃຫ້ຄົນເຈັບສະເຫມີມີຢ່າງຫນ້ອຍ 20 g ຂອງນໍ້າຕານກັບລາວ.
ຖ້າຫາກວ່າການລະລາຍຂອງຕ່ອມນ້ ຳ ຕານຖືກເລື່ອນອອກໄປ, ມັນ ຈຳ ເປັນຕ້ອງແຈ້ງໃຫ້ທ່ານ ໝໍ ຊາບວ່າຜູ້ໃດຈະເຮັດການດັດສົມການຮັກສາ.
ໃນລະຫວ່າງການຖືພາ, ຄວນໄດ້ຮັບການພິຈາລະນາຫຼຸດລົງ (1 ເດືອນ) ຫຼືການເພີ່ມຂື້ນ (2-3 ສ່ວນຮ້ອຍ) ຂອງຄວາມຕ້ອງການໃນຮ່າງກາຍຂອງອິນຊູລິນ.
ຕິດຕໍ່ພົວພັນກັບຢາເສບຕິດອື່ນໆ
ການຄວບຄຸມໂລກເບົາຫວານແມ່ນຖືກປັບປຸງໂດຍ:
- ຢາຍັບຍັ້ງ MAO (selegiline, furazolidone, procarbazine);
- sulfonamides (sulfonamides, ຢາເສບຕິດປາກ hypoglycemic);
- NSAIDs, ACE inhibitors ແລະ salicylates;
- anabolic steroids ແລະ methandrostenolone, stanozolol, oxandrolone;
- carbonic anhydrase inhibitors;
- ເອທານອນ;
- androgens;
- chloroquine;
- bromocriptine;
- quinine;
- tetracyclines;
- quinidine;
- clofribate;
- pyridoxine;
- ketoconazole;
- Li + ການກະກຽມ;
- mebendazole;
- theophylline;
- fenfluramine;
- cyclophosphamide.
ການຄວບຄຸມໂລກເບົາຫວານແມ່ນ ອຳ ນວຍຄວາມສະດວກໂດຍ:
- H1 blockers - ຜູ້ຮັບວິຕາມິນ;
- glucagon;
- epinephrine;
- somatropin;
- phenytoin;
- GCS;
- ສານນິໂຄຕິນ;
- ການຄຸມ ກຳ ເນີດທາງປາກ;
- marijuana;
- estrogens;
- morphine;
- loop ແລະ thiazide diuretics;
- diazoxide;
- BMKK;
- antagonists ດ້ວຍທາດການຊຽມ;
- ຮໍໂມນ thyroid;
- clonidine;
- heparin;
- tricyclic antidepressants;
- sulfinpyrazone;
- danazole;
- sympathomimetics.
ມັນຍັງມີຢາທີ່ທັງສາມາດເຮັດໃຫ້ທັງອ່ອນແອແລະຊ່ວຍເພີ່ມຜົນກະທົບ glycemic ຂອງອິນຊູລິນ. ເຫຼົ່ານີ້ລວມມີ:
- pentamidine;
- beta-blockers;
- octreotide;
- reserpine.