ຄົນເຈັບທີ່ເປັນໂຣກເບົາຫວານສ່ວນຫລາຍຈະທົນຕໍ່ການຮັກສາອິນຊູລິນຖ້າຫາກວ່າໄດ້ຮັບການຄັດເລືອກຢ່າງຖືກຕ້ອງ. ແຕ່ໃນບາງກໍລະນີ, ອາການແພ້ຕໍ່ອິນຊູລິນຫຼືສ່ວນປະກອບເພີ່ມເຕີມຂອງຢາ, ພ້ອມທັງລັກສະນະອື່ນໆບາງຢ່າງສາມາດສັງເກດໄດ້.
ການສະແດງອອກໃນທ້ອງຖິ່ນແລະການບົ່ງມະຕິຄວາມເຄັ່ງຕຶງ, ຄວາມອົດທົນ
ການສະແດງຂອງທ້ອງຖິ່ນຢູ່ບ່ອນສັກຢາຂອງອິນຊູລິນ. ປະຕິກິລິຍາເຫຼົ່ານີ້ປະກອບມີອາການເຈັບ, ຕາແດງ, ໃຄ່ບວມ, ຄັນ, urticaria, ແລະຂະບວນການອັກເສບ.
ອາການເຫຼົ່ານີ້ສ່ວນຫຼາຍແມ່ນບໍ່ຮຸນແຮງແລະມີແນວໂນ້ມທີ່ຈະປາກົດພາຍໃນສອງສາມມື້ຫຼືຫຼາຍອາທິດຫຼັງຈາກເລີ່ມການປິ່ນປົວ. ໃນບາງກໍລະນີ, ມັນອາດຈະມີຄວາມ ຈຳ ເປັນທີ່ຈະທົດແທນອິນຊູລິນໂດຍຢາທີ່ບັນຈຸສານກັນບູດອື່ນໆຫຼືສານສະຖຽນ.
ອາການພູມຕ້ານທານໃນທັນທີ - ອາການແພ້ດັ່ງກ່າວພັດທະນາຂ້ອນຂ້າງ ໜ້ອຍ. ພວກມັນສາມາດພັດທະນາທັງອິນຊູລິນເອງແລະສານປະກອບຊ່ວຍ, ແລະສະແດງອອກເປັນປະຕິກິລິຍາຜິວ ໜັງ ທົ່ວໄປ:
- ຫຼອດປອດອັກເສບ,
- ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ
- ຫຼຸດລົງໃນຄວາມດັນເລືອດ, ຊshockອກ.
ນັ້ນແມ່ນ, ພວກມັນທັງ ໝົດ ສາມາດເປັນໄພຂົ່ມຂູ່ຕໍ່ຊີວິດຂອງຄົນເຈັບ. ດ້ວຍອາການແພ້ທົ່ວໄປ, ມັນ ຈຳ ເປັນຕ້ອງທົດແທນຢາດ້ວຍອິນຊູລິນສັ້ນແລະມັນກໍ່ ຈຳ ເປັນທີ່ຈະຕ້ອງປະຕິບັດມາດຕະການຕ້ານໂລກພູມແພ້.
ຄວາມທົນທານຂອງ insulin ບໍ່ດີເນື່ອງຈາກການຫຼຸດລົງຂອງອັດຕາປົກກະຕິຂອງ glycemia ສູງນິໄສຢູ່ດົນນານ. ຖ້າມີອາການດັ່ງກ່າວເກີດຂື້ນ, ທ່ານ ຈຳ ເປັນຕ້ອງຮັກສາລະດັບນ້ ຳ ຕານໃນລະດັບສູງປະມານ 10 ວັນ, ເພື່ອໃຫ້ຮ່າງກາຍສາມາດປັບຕົວເຂົ້າກັບຄຸນຄ່າທີ່ປົກກະຕິ.
ຄວາມບົກຜ່ອງດ້ານສາຍຕາແລະການລະງັບໂຊດຽມ
ຜົນຂ້າງຄຽງຈາກມຸມມອງຂ້າງ. ການປ່ຽນແປງຢ່າງແຂງແຮງໃນຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານໃນເລືອດເນື່ອງຈາກກົດລະບຽບສາມາດ ນຳ ໄປສູ່ຄວາມບົກຜ່ອງດ້ານສາຍຕາຊົ່ວຄາວ, ຍ້ອນວ່າເນື້ອເຍື່ອຂອງເນື້ອເຍື່ອແລະເລນມູນຄ່າປ່ຽນແປງດ້ວຍການຫຼຸດລົງຂອງການສະທ້ອນຂອງສາຍຕາ (ການເພີ່ມຂື້ນຂອງນ້ ຳ ໃນເລນ).
ປະຕິກິລິຍາດັ່ງກ່າວສາມາດສັງເກດໄດ້ໃນຕອນເລີ່ມຕົ້ນຂອງການໃຊ້ອິນຊູລິນ. ສະພາບການນີ້ບໍ່ ຈຳ ເປັນຕ້ອງມີການຮັກສາ, ທ່ານຕ້ອງການພຽງແຕ່:
- ຫຼຸດຜ່ອນໂຣກຕາ
- ໃຊ້ຄອມພິວເຕີ ໜ້ອຍ
- ອ່ານ ໜ້ອຍ
- ເບິ່ງໂທລະທັດ ໜ້ອຍ ລົງ.
ຄວາມເຈັບປວດປະຊາຊົນຄວນຮູ້ວ່າສິ່ງນີ້ບໍ່ໄດ້ສ້າງຄວາມອັນຕະລາຍແລະໃນສອງສາມອາທິດວິໄສທັດຈະໄດ້ຮັບການຟື້ນຟູ.
ການສ້າງພູມຕ້ານທານກັບການແນະ ນຳ ຂອງອິນຊູລິນ. ບາງຄັ້ງດ້ວຍປະຕິກິລິຍາດັ່ງກ່າວ, ການດັດປັບປະລິມານແມ່ນ ຈຳ ເປັນເພື່ອ ກຳ ຈັດຄວາມເປັນໄປໄດ້ຂອງການພັດທະນາໂລກ hyper- ຫຼືໂລກເອດສໃນເລືອດ.
ໃນກໍລະນີທີ່ຫາຍາກ, insulin ຊັກຊ້າການລະລາຍຂອງ sodium, ເຊິ່ງກໍ່ໃຫ້ເກີດອາການໃຄ່ບວມ. ນີ້ແມ່ນຄວາມຈິງໂດຍສະເພາະໃນກໍລະນີທີ່ການປິ່ນປົວດ້ວຍ insulin ແບບສຸມເຮັດໃຫ້ມີການປັບປຸງການເຜົາຜະຫລານອາຫານ. Insulin edema ເກີດຂື້ນໃນຕອນເລີ່ມຕົ້ນຂອງຂະບວນການປິ່ນປົວ, ມັນບໍ່ເປັນອັນຕະລາຍແລະມັກຈະຫາຍໄປພາຍຫຼັງ 3 ຫາ 4 ມື້, ເຖິງແມ່ນວ່າໃນບາງກໍລະນີມັນສາມາດແກ່ຍາວເຖິງສອງອາທິດ. ສະນັ້ນ, ມັນຈຶ່ງມີຄວາມ ສຳ ຄັນຫຼາຍທີ່ຈະຮູ້ວິທີສັກຢາອິນຊູລິນ.
Lipodystrophy ແລະຕິກິລິຍາຢາ
Lipodystrophy. ມັນສາມາດສະແດງອອກເປັນ lipoatrophy (ການສູນເສຍຂອງເນື້ອເຍື່ອ subcutaneous) ແລະ lipohypertrophy (ການເພີ່ມຂື້ນຂອງການສ້າງເນື້ອເຍື່ອ).
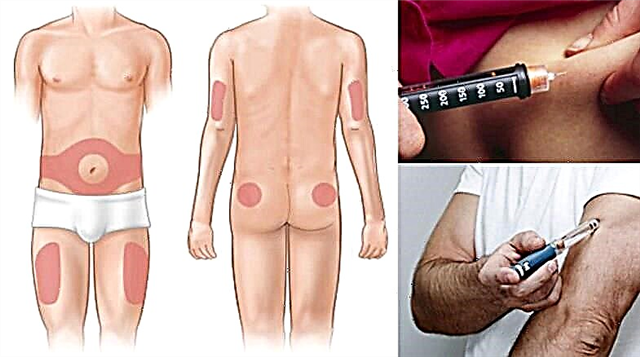
ຖ້າການສັກຢາອິນຊູລິນເຂົ້າໄປໃນເຂດ lipodystrophy, ຫຼັງຈາກນັ້ນ, ການດູດຊຶມຂອງອິນຊູລິນອາດຈະຊ້າລົງ, ເຊິ່ງຈະເຮັດໃຫ້ມີການປ່ຽນແປງທາງດ້ານ pharmacokinetics.
ເພື່ອຫຼຸດຜ່ອນການສະແດງອອກຂອງປະຕິກິລິຍານີ້ຫຼືເພື່ອປ້ອງກັນການເກີດຂື້ນຂອງ lipodystrophy, ແນະ ນຳ ໃຫ້ປ່ຽນສະຖານທີ່ສັກຢາຢູ່ໃນຂອບເຂດບໍລິເວນ ໜຶ່ງ ຂອງຮ່າງກາຍທີ່ມີຈຸດປະສົງໃນການບໍລິຫານອິນຊູລິນ.
ຢາບາງຊະນິດເຮັດໃຫ້ນ້ ຳ ຕານຫຼຸດລົງຜົນກະທົບຂອງອິນຊູລິນ. ຢາເຫຼົ່ານີ້ປະກອບມີ:
- glucocorticosteroids;
- diuretics;
- danazole;
- diazoxide;
- isoniazid;
- glucagon;
- estrogens ແລະ gestagens;
- ຮໍໂມນການຈະເລີນເຕີບໂຕ;
- ອະນຸພັນ phenothiazine;
- ຮໍໂມນ thyroid;
- sympathomimetics (salbutamol, adrenaline).
ເຫຼົ້າແລະ clonidine ສາມາດນໍາໄປສູ່ຜົນກະທົບ hypoglycemic ທັງເພີ່ມຂຶ້ນແລະອ່ອນແອລົງຂອງ insulin. Pentamidine ສາມາດນໍາໄປສູ່ການເປັນໂລກລະລາຍໃນເລືອດ, ເຊິ່ງຫຼັງຈາກນັ້ນກໍ່ຖືກທົດແທນໂດຍ hyperglycemia, ເປັນການປະຕິບັດດັ່ງຕໍ່ໄປນີ້.
ຜົນຂ້າງຄຽງແລະຜົນກະທົບອື່ນໆ
ໂຣກ Somoji ແມ່ນໂຣກ posthypoglycemic hyperglycemia ທີ່ເກີດຂື້ນຍ້ອນຜົນກະທົບທີ່ຊົດເຊີຍຂອງຮໍໂມນຕ້ານຮໍໂມນ (glucagon, cortisol, STH, catecholamines) ເປັນປະຕິກິລິຍາຕໍ່ການຂາດທາດນ້ ຳ ຕານໃນຈຸລັງສະ ໝອງ. ການສຶກສາສະແດງໃຫ້ເຫັນວ່າໃນ 30% ຂອງຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານມີໂຣກຕ່ອມນ້ ຳ ຕານໃນເລືອດທີ່ບໍ່ໄດ້ຮັບການວິນິດໄສ, ນີ້ບໍ່ແມ່ນບັນຫາທີ່ມີອາການໂລກເລືອດຈາງ, ແຕ່ມັນບໍ່ຄວນຈະຖືກລະເລີຍ.
ຮໍໂມນຂ້າງເທິງຊ່ວຍເພີ່ມ glycogenolysis, ຜົນຂ້າງຄຽງອີກ. ດັ່ງນັ້ນຈຶ່ງສະ ໜັບ ສະ ໜູນ ຄວາມເຂັ້ມຂຸ້ນທີ່ ຈຳ ເປັນຂອງອິນຊູລິນໃນເລືອດ. ແຕ່ຮໍໂມນເຫຼົ່ານີ້, ຕາມກົດລະບຽບ, ແມ່ນຖືກປິດລັບໃນປະລິມານຫຼາຍກ່ວາທີ່ ຈຳ ເປັນ, ຊຶ່ງ ໝາຍ ຄວາມວ່າການຕອບສະ ໜອງ ຂອງ glycemia ຍັງມີຫຼາຍກ່ວາຄ່າໃຊ້ຈ່າຍ. ສະພາບການນີ້ສາມາດຕັ້ງແຕ່ຫລາຍຊົ່ວໂມງຫາຫລາຍມື້ແລະໂດຍສະເພາະໃນຕອນເຊົ້າ.
ຄຸນຄ່າສູງຂອງການຫົດນ້ ຳ ໃນຕອນເຊົ້າສະເຫມີເຮັດໃຫ້ເກີດ ຄຳ ຖາມທີ່ວ່າ: ການຂາດທາດອິນຊູລິນດົນເກີນໄປຫຼືຂາດໃນເວລາກາງຄືນ? ຄຳ ຕອບທີ່ຖືກຕ້ອງຈະຮັບປະກັນວ່າທາດແປ້ງໃນຄາໂບໄຮເດຣດຈະໄດ້ຮັບການຊົດເຊີຍເປັນຢ່າງດີ, ເພາະວ່າໃນສະຖານະການ ໜຶ່ງ ປະລິມານຂອງອິນຊູລິນໃນຕອນກາງຄືນຄວນໄດ້ຮັບການຫຼຸດຜ່ອນລົງ, ແລະໃນອີກສະຖານະການ ໜຶ່ງ ມັນຄວນເພີ່ມຂື້ນຫຼືແຈກຢາຍແຕກຕ່າງກັນ.
The“ ອາລຸນ Phenomenon” ແມ່ນສະພາບຂອງໂລກ hyperglycemia ໃນຕອນເຊົ້າ (ຈາກ 4 ຫາ 9 ຊົ່ວໂມງ) ຍ້ອນການເພີ່ມຂື້ນຂອງ glycogenolysis, ໃນນັ້ນ glycogen ໃນຕັບຈະແຕກຍ້ອນການລະລາຍຮໍໂມນຮໍໂມນເພດຊາຍຫຼາຍເກີນໄປໂດຍບໍ່ມີການລະລາຍໃນໂລກກ່ອນ.
ດ້ວຍເຫດນີ້, ການຕໍ່ຕ້ານ insulin ເກີດຂື້ນແລະຄວາມຕ້ອງການຂອງ insulin ເພີ່ມຂື້ນ, ມັນສາມາດສັງເກດໄດ້ທີ່ນີ້ວ່າ:
- ຄວາມຕ້ອງການພື້ນຖານແມ່ນຢູ່ໃນລະດັບດຽວກັນຕັ້ງແຕ່ 10 ໂມງແລງຈົນເຖິງທ່ຽງຄືນ.
- ການຫຼຸດລົງຂອງມັນ 50% ແມ່ນເກີດຂື້ນຈາກ 12 a.m. ເຖິງ 4 a.m.
- ການເພີ່ມຂຶ້ນຂອງມູນຄ່າດຽວກັນຈາກ 4 ຫາ 9 ໃນຕອນເຊົ້າ.
ມັນຂ້ອນຂ້າງຍາກທີ່ຈະໃຫ້ glycemia ຄົງທີ່ໃນເວລາກາງຄືນ, ເພາະວ່າເຖິງແມ່ນວ່າການກະກຽມອິນຊູລິນຍັງທັນສະ ໄໝ ກໍ່ບໍ່ສາມາດຮຽນແບບການປ່ຽນແປງທາງສະລີລະສາດຢ່າງເຕັມສ່ວນໃນການປິດລັບອິນຊູລິນ.
ໃນໄລຍະເວລາທີ່ເກີດຈາກການວິທະຍາສາດທາງຮ່າງກາຍຫຼຸດລົງຄວາມຕ້ອງການອິນຊູລິນໃນຕອນກາງຄືນຫຼຸດລົງ, ຜົນຂ້າງຄຽງແມ່ນຄວາມສ່ຽງຂອງການເປັນໂຣກເລືອດຈາງໃນເວລາກາງຄືນດ້ວຍການແນະ ນຳ ໃຫ້ໃຊ້ຢາທີ່ຂະຫຍາຍກ່ອນນອນ, ຍ້ອນການເພີ່ມຂື້ນຂອງກິດຈະ ກຳ ຂອງອິນຊູລິນ. ການກະກຽມທີ່ຍາວນານ ໃໝ່ (ບໍ່ມີຈຸດເດັ່ນ), ຕົວຢ່າງເຊັ່ນ, glargine, ອາດຈະຊ່ວຍໃນການແກ້ໄຂບັນຫານີ້.
ມາຮອດປະຈຸບັນນີ້, ຍັງບໍ່ທັນມີການຮັກສາແບບ etiotropic ຂອງໂຣກເບົາຫວານປະເພດ 1, ເຖິງແມ່ນວ່າຄວາມພະຍາຍາມທີ່ຈະພັດທະນາມັນກໍ່ຍັງ ດຳ ເນີນຕໍ່ໄປ.