The Wirsung duct ເຮັດ ໜ້າ ທີ່ເປັນຕົ້ນຕໍ (ຕົ້ນຕໍ) ຂອງກະດູກສັນຫຼັງ, ທໍ່ນ້ອຍກ່ວາຕັດກັນຢູ່ໃນນັ້ນ. ການຂະຫຍາຍຕົວຫຼືຄວາມແຂງແກ່ນຂອງມັນ (ການຫຼຸດລົງຢ່າງຕໍ່ເນື່ອງ) ບໍ່ແມ່ນພະຍາດທີ່ເປັນເອກະລາດ, ແຕ່ເປັນອາການຂອງພະຍາດທາງເດີນທາງອື່ນໆ, ສ່ວນຫຼາຍມັກຈະເປັນອັກເສບອັກເສບສ້ວຍແຫຼມຫຼື ຊຳ ເຮື້ອ.
ຖ້າມີເສັ້ນແຄນນ້ອຍໆທີ່ແຄບລົງ, ການຮັກສາໂຣກນີ້ເກີດຂື້ນຄຽງຄູ່ກັບການປິ່ນປົວໂຣກຜີວຕົ້ນຕໍ. ການຟື້ນຕົວຮຽກຮ້ອງໃຫ້ ກຳ ຈັດແຫຼ່ງຕົ້ນຕໍຂອງອາການ. ໃນກໍລະນີຫຼາຍທີ່ສຸດ, ບັນຫາຕ້ອງການການແຊກແຊງທາງການຜ່າຕັດ.
ທໍ່ ທຳ ມະດາເຂົ້າໄປໃນທໍ່ນ້ ຳ ບີ, ຈາກນັ້ນກໍ່ເຂົ້າໄປໃນ duodenum. ໜ້າ ທີ່ຄືການສົ່ງນ້ ຳ ໝາກ ຂີ້ຫູດເຂົ້າສູ່ລະບົບຍ່ອຍອາຫານ. ຮູບຊົງຄ້າຍຄືກັບກະຕຸກ. ຊ່ອງທາງແມ່ນມາຈາກຫາງຂອງອະໄວຍະວະ, ຂ້າມຮ່າງກາຍທັງ ໝົດ ໄປຫາຫົວ. ຄວາມຍາວແຕກຕ່າງກັນ 15-20 ຊັງຕີແມັດແລະເສັ້ນຜ່າກາງ 4 mm.
ການໄຫລວຽນຂອງຄວາມລັບຂອງກະເພາະອາຫານແມ່ນຖືກຄວບຄຸມໂດຍໃຊ້ກ້າມກ້ຽງພິເສດ. ພະຍາດຂອງອະໄວຍະວະພາຍໃນເຮັດໃຫ້ການຜະລິດນ້ ຳ ໝາກ ໄມ້ຫຼຸດລົງຫຼືສົ່ງຜົນກະທົບຕໍ່ການຮຸກຮານຂອງເນື້ອເຍື່ອຂອງມັນເອງ. ດັ່ງນັ້ນ, ການອັກເສບຂອງທໍ່ນ້ ຳ ແມ່ນຖືກວິນິດໄສ, ເຊິ່ງເຮັດໃຫ້ເກີດການລົບກວນຂອງຂະບວນການຍ່ອຍອາຫານ.
ທໍ່ ທຳ ມະຊາດຕົ້ນຕໍຂອງກະຕຸນ
ທໍ່ທີ່ຜ່ານການສົ່ງຄວາມລັບເຂົ້າໄປໃນ duodenum 12 ແມ່ນຖືວ່າເປັນທໍ່ຫຼັກໃນ ລຳ ໄສ້. ຊ່ອງທາງ, ເປັນທໍ່ນ້ອຍໆທີ່ໄຫຼອອກມາ, ສ້າງເປັນລະບົບທັງ ໝົດ ຂອງຫຼອດລົມ. ໃນຕອນທ້າຍແມ່ນ sphincter ທີ່ຄວບຄຸມການໄຫຼວຽນຂອງນ້ ຳ ທາງຊີວະພາບ.
ຮູບຮ່າງຖືກໂຄ້ງ, ເຮັດຊ້ ຳ ຄືນຂອງງໍຂອງກະຕ່າຍ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ການປ່ຽນແປງບາງຢ່າງຂອງຮ່າງກາຍສາມາດເຮັດໃຫ້ມີຮູບຊົງທີ່ຫົວເຂົ່າຫຼືຮູບຊົງ S. ແຕ່ລະຄົນມີ ຈຳ ນວນທໍ່ແຕກຕ່າງກັນທີ່ແຕກຕ່າງກັນ.
ຖ້າຄອງ Wirsung ມີລັກສະນະໂຄງສ້າງຕົ້ນຕໍ, ຫຼັງຈາກນັ້ນບຸກຄົນ ໜຶ່ງ ມີທໍ່ສົ່ງຜົນຜະລິດນ້ອຍປະມານ 30 ໜ່ວຍ. ເມື່ອເວົ້າເຖິງໂຄງສ້າງທີ່ບໍ່ສະ ໝໍ່າ ສະ ເໝີ ຫລືວ່າງ, ຫຼັງຈາກນັ້ນກໍ່ມີຫລາຍກວ່າ 50.
ໃນສະຖານະການຂອງໂຄງສ້າງຕົ້ນຕໍ, ຊ່ອງທາງ lobular ຊ່ວຍໃນທ້ອງຖິ່ນແມ່ນຢູ່ໃນໄລຍະຫ່າງ 2 ຊມຈາກກັນແລະກັນ. ໃນເວລາທີ່ຄົນເຈັບມີລະບົບວ່າງທີ່ບໍ່ມີປະສິດຕິພາບ, ຊ່ອງຫວ່າງຈະສັ້ນລົງຢ່າງຫຼວງຫຼາຍ.
ທໍ່ ທຳ ມະຊາດຕົ້ນຕໍຂອງຕ່ອມຂົມປະສົມກັບທໍ່ນ້ ຳ ບີ ທຳ ມະດາແລະຕໍ່ມາໄຫລລົງສູ່ duodenum. ແຕ່ວ່າໃນການປະຕິບັດທາງການແພດມີບາງກໍລະນີເມື່ອໂຄງສ້າງທາງກາຍຍະວິພາກມີການປ່ຽນແປງບາງຢ່າງ. ຍົກຕົວຢ່າງ, ທໍ່ Wirsung ໄຫລເຂົ້າໄປໃນລະບົບຂອງ ລຳ ໄສ້ ລຳ ໄສ້, ເຊິ່ງແຍກອອກຈາກທໍ່ນ້ ຳ ບີ ທຳ ມະດາ. ການທ້ອງຖິ່ນດັ່ງກ່າວແມ່ນປົກກະຕິ ສຳ ລັບປະຊາຊົນ 15-20%, ມັນບໍ່ໄດ້ຖືກພິຈາລະນາເປັນພະຍາດ.
ມີການປ່ຽນແປງຂອງໂຄງສ້າງຂອງອະໄວຍະວະພາຍໃນ, ເຊິ່ງຕໍ່ຕ້ານ, ພາຍໃຕ້ອິດທິພົນຂອງປັດໃຈບາງຢ່າງ, ສາຂາທໍ່ຫລັກເປັນ 2 ສາຂາ, ເຮັດວຽກແຍກຕ່າງຫາກ, ເຊິ່ງຜົນໄດ້ຮັບຈາກສອງຊ່ອງທາງຕົ້ນຕໍ.
ໂຄງສ້າງດັ່ງກ່າວແມ່ນເກີດມາແຕ່ເກີດໃນ ທຳ ມະຊາດ, ແມ່ນຂ້ອນຂ້າງຫາຍາກ, ເຮັດໃຫ້ເສັ້ນແຄບແຄບຫລືປິດຢ່າງສົມບູນ.
ໂຄງສ້າງ duct ຜິດລັກ
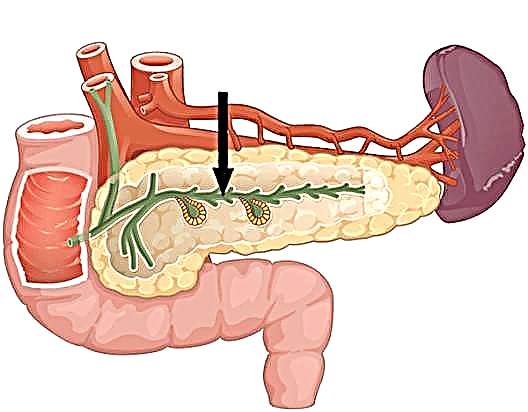 ການປ່ຽນແປງຂອງຕ່ອມໃຕ້ສະ ໝອງ, ການເປີດຊ່ອງທາງເພີ່ມເຕີມ, ການຂະຫຍາຍທໍ່ ລຳ ໄສ້ໃຫຍ່, ຂະ ໜາດ ແຄບແລະອື່ນໆຂອງຂະບວນການຜິດປົກກະຕິ - ທັງ ໝົດ ນີ້ ນຳ ໄປສູ່ການລົບກວນຂອງລະບົບຍ່ອຍອາຫານ.
ການປ່ຽນແປງຂອງຕ່ອມໃຕ້ສະ ໝອງ, ການເປີດຊ່ອງທາງເພີ່ມເຕີມ, ການຂະຫຍາຍທໍ່ ລຳ ໄສ້ໃຫຍ່, ຂະ ໜາດ ແຄບແລະອື່ນໆຂອງຂະບວນການຜິດປົກກະຕິ - ທັງ ໝົດ ນີ້ ນຳ ໄປສູ່ການລົບກວນຂອງລະບົບຍ່ອຍອາຫານ.
ຂໍ້ບົກຜ່ອງທາງພັນທຸ ກຳ ສາມາດເຮັດໃຫ້ເກີດການບິດເບືອນຂອງຄອງທີ່ ສຳ ຄັນ, ເປັນຜົນມາຈາກການທີ່ສາຂາຫຼາຍໆຄູ່ສ້າງຕັ້ງຂຶ້ນ. ເມື່ອຄອງແຄບແຄບ, ພວກເຂົາເວົ້າເຖິງພະຍາດສະ ໝອງ ບິດ - ແຄບຂອງຄອງ.
ຍ້ອນການຢຸດສະງັກຫລືອຸດຕັນຂອງຫລອດນ້ອຍທີ່ສຸດ, ບັນຫາກ່ຽວກັບເຄື່ອງຍ່ອຍເກີດຂື້ນ. ການຢຸດສະງັກແລະການປ່ຽນແປງຂອງແຫຼວເຮັດໃຫ້ເກີດການພັດທະນາຂອງໂຣກ fibrosis cystic, ເຊິ່ງເຮັດໃຫ້ເກີດການປ່ຽນແປງທີ່ແຜ່ກະຈາຍບໍ່ພຽງແຕ່ຢູ່ໃນຕ່ອມ, ແຕ່ຍັງມີບາງລະບົບຂອງຮ່າງກາຍ.
ຂະ ໜາດ ປົກກະຕິ, ໂດຍສະເພາະ, ເສັ້ນຜ່າກາງຂອງທໍ່ຫຼັກແມ່ນ 2 ມມ. ຖ້າຫາກວ່າການເພີ່ມຂື້ນຫລືຫຼຸດລົງຂອງມັນຖືກສັງເກດເຫັນ, ຫຼັງຈາກນັ້ນ, ການເຮັດວຽກຂອງ pancreas ຈະຖືກລົບກວນໂດຍອັດຕະໂນມັດ. ໃນເວລາທີ່ທໍ່ Wirsung ຂອງກະຕຸກໄດ້ຖືກຂະຫຍາຍ, ມັນເຮັດໃຫ້ການສ້າງກ້ອນຫີນ, ໂຣກ neoplasms.
ເມື່ອທໍ່ລະບົບປະສາດພາຍໃນຖືກກີດຂວາງ, ໂຣກຜີວ ໜັງ ອັກເສບຊໍ້າເຮື້ອພັດທະນາ. ການໂຈມຕີທີ່ຮຸນແຮງ, ເກີດຂື້ນເລື້ອຍໆດ້ວຍຄວາມຖີ່ທີ່ແຂງແຮງ, ມັກຈະຮຽກຮ້ອງໃຫ້ມີການແຊກແຊງທາງການຜ່າຕັດດ້ວຍການສົ່ງຕໍ່ທີ່ສົມບູນຂອງອະໄວຍະວະພາຍໃນ.
ສາເຫດແລະອາການຂອງການຂະຫຍາຍຕົວຂອງທໍ່ຫລັກ
ການຂະຫຍາຍຕົວຂອງ Wirsung duct ຂອງຕ່ອມຂົມໃນຜູ້ໃຫຍ່ 80% ເກີດຂື້ນພ້ອມກັບຄວາມຮູ້ສຶກຂອງໂລກອື່ນໆຂອງອະໄວຍະວະພາຍໃນ. ໃນປະມານ 30% ຂອງຮູບພາບທາງຄລີນິກ, ມັນບໍ່ສາມາດ ກຳ ນົດເຫດຜົນຂອງການເພີ່ມຂື້ນດັ່ງກ່າວ, ເຊິ່ງຜົນຈາກການທີ່ພະຍາດດັ່ງກ່າວຍັງຄົງເປັນຄວາມລຶກລັບ.
ປັດໃຈທີ່ກະຕຸ້ນຂອງການຂະຫຍາຍປານກາງຫຼືຫຼາຍເກີນໄປປະກອບມີ: ການຜ່າຕັດໃນກະເພາະ ລຳ ໄສ້ຫລືກະເພາະອາຫານ, ພະຍາດທາງເດີນຂອງ duodenum 12, ຄວາມເຈັບປວດໃນເຍື່ອຫຸ້ມທ້ອງ.
 ສາເຫດຂອງຂະບວນການອັກເສບຊ້າໃນກະຕ່າຍແມ່ນຍ້ອນການດື່ມເຫຼົ້າ, ການໃຊ້ຢາບາງຊະນິດ (ຢາຕ້ານເຊື້ອແລະຮໍໂມນ). ເຊັ່ນດຽວກັນກັບຄວາມບໍ່ສົມດຸນຂອງຮໍໂມນ, ພະຍາດຕິດຕໍ່.
ສາເຫດຂອງຂະບວນການອັກເສບຊ້າໃນກະຕ່າຍແມ່ນຍ້ອນການດື່ມເຫຼົ້າ, ການໃຊ້ຢາບາງຊະນິດ (ຢາຕ້ານເຊື້ອແລະຮໍໂມນ). ເຊັ່ນດຽວກັນກັບຄວາມບໍ່ສົມດຸນຂອງຮໍໂມນ, ພະຍາດຕິດຕໍ່.
ໃນເວລາທີ່ duct pancreatic ແມ່ນ dilated, ບາງຄັ້ງພະຍາດ pathogenesis ແມ່ນອີງໃສ່ການ predisposition ທີ່ມີເຊື້ອ. ໃນກໍລະນີນີ້, ໂຣກຕັບອັກເສບ "ພັນທຸ ກຳ" ຈະ ນຳ ໄປສູ່ການປ່ຽນແປງຂອງອະໄວຍະວະໃກ້ຄຽງແລະເນື້ອເຍື່ອອ່ອນ.
ການສະແດງອອກທາງຄລີນິກຕົ້ນຕໍລວມມີການລະເມີດລະບົບຍ່ອຍອາຫານ. ໂຣກ Pancreatitis ສາມາດເຮັດໃຫ້ທັງສອງແຄບແລະເພີ່ມຂື້ນໃນທໍ່ຫຼັກ. ໃນການປະຕິບັດທາງການແພດ, ໂຣກນີ້ເອີ້ນວ່າ "ຕ່ອງໂສ້ຂອງທະເລສາບ."
ບັນດາເສັ້ນທາງອ້ອມຂອງຮ່ອງຂອງ pancreatic ໄດ້ກາຍເປັນບໍ່ເທົ່າກັນ, ໃນ lumen ມີການລວມແຂງ - ແກນ. ການສະແດງທາງດ້ານການຊ່ວຍ:
- ໂຣກອາການເຈັບປວດທີ່ແຮງທີ່ສຸດໃນໂຣກ hypochondrium. ຢາບໍ່ຊ່ວຍບັນເທົາອາການເຈັບ.
- ການຍ່ອຍອາຫານ, ສະແດງອອກໂດຍການຖອກທ້ອງເປັນເວລາດົນພ້ອມກັບການແຍກອາຫານທີ່ບໍ່ມີປະໂຫຍດ.
- ປວດຮາກ, ປວດຮາກທີ່ບໍ່ສາມາດຍ່ອຍໄດ້.
- ຫຼຸດລົງໃນຄວາມຢາກອາຫານ, ແລະອື່ນໆ.
ອາການສະເພາະ, ເຊິ່ງສະແດງໃຫ້ເຫັນເຖິງການຂະຫຍາຍຕົວຢ່າງຕໍ່ເນື່ອງຂອງທໍ່ ລຳ ໃສ້ຕົ້ນຕໍຂອງໂຣກມະເລັງ, ບໍ່ມີ.
ການວິນິດໄສ
 ມາດຕະການບົ່ງມະຕິທີ່ທັນສະ ໄໝ ຊ່ວຍໃນການ ກຳ ນົດການປ່ຽນແປງຂອງທໍ່ນ້ ຳ, ເຮັດໃຫ້ມີການປະເມີນສະພາບຂອງພະຍາດມະເລັງ. Pancreatocholangiography Endoscopic retrograde ເບິ່ງຄືວ່າເປັນເທັກນິກທີ່ໃຫ້ຂໍ້ມູນທີ່ສຸດ ສຳ ລັບການປະເມີນເສັ້ນຜ່າສູນກາງຂອງຊ່ອງທາງ.
ມາດຕະການບົ່ງມະຕິທີ່ທັນສະ ໄໝ ຊ່ວຍໃນການ ກຳ ນົດການປ່ຽນແປງຂອງທໍ່ນ້ ຳ, ເຮັດໃຫ້ມີການປະເມີນສະພາບຂອງພະຍາດມະເລັງ. Pancreatocholangiography Endoscopic retrograde ເບິ່ງຄືວ່າເປັນເທັກນິກທີ່ໃຫ້ຂໍ້ມູນທີ່ສຸດ ສຳ ລັບການປະເມີນເສັ້ນຜ່າສູນກາງຂອງຊ່ອງທາງ.
ວິທີການບົ່ງມະຕິສະເພາະນີ້ເຮັດໃຫ້ຜູ້ຊ່ຽວຊານດ້ານການແພດມີຄວາມຄິດບໍ່ພຽງແຕ່ກ່ຽວກັບຄອງ, ແຕ່ຍັງກ່ຽວກັບສະຖານະການທີ່ເປັນປະໂຫຍດຂອງທໍ່ ລຳ ໄສ້ແລະທໍ່ລະບາຍ. ໃນໄລຍະການ ໝູນ ໃຊ້ທາງການແພດ, ທ່ານ ໝໍ ໄດ້ຕື່ມຂໍ້ມູນໃສ່ຄອງໂດຍການຊ່ວຍເຫຼືອຂອງຕົວແທນທີ່ກົງກັນຂ້າມ, ຫຼັງຈາກນັ້ນເຄື່ອງ X-ray ໄດ້ຖືກ ນຳ ໃຊ້.
ການທົດສອບໃນຫ້ອງທົດລອງແມ່ນໄດ້ຖືກປະຕິບັດ. ມັນເປັນສິ່ງ ຈຳ ເປັນທີ່ຈະຕ້ອງເຮັດການກວດເລືອດທີ່ມີຊີວະເຄມີລາຍລະອຽດ, ສຶກສາໂປຼຕີນ lipid, ສ່ວນປະກອບຂອງຄຸນນະພາບຂອງເລືອດ, ກຳ ນົດຄວາມເຂັ້ມຂົ້ນຂອງເອນໄຊໃນລະບົບຍ່ອຍອາຫານ, ແລະການວິເຄາະທົ່ວໄປໃນປັດສະວະ.
ວິທີການບົ່ງມະຕິເພີ່ມເຕີມປະກອບມີ:
- Sonography (ultrasound) ຂອງອະໄວຍະວະທ້ອງ. ມັນຊ່ວຍໃຫ້ທ່ານສາມາດເບິ່ງເຫັນຊ່ອງທາງຕົ້ນຕໍ, ວັດແທກເສັ້ນຜ່າສູນກາງຂອງມັນ. ເຕັກນິກດັ່ງກ່າວມີປະສິດທິຜົນໃນຮູບເຫລົ່ານັ້ນເມື່ອຄົນເຈັບບໍ່ອ້ວນ. ຊ່ອງທາງ Wirsung ແມ່ນສາມາດເບິ່ງເຫັນໄດ້ງ່າຍຂື້ນຢູ່ໃນຮ່າງກາຍຂອງກະຕ່າຍກ່ວາຢູ່ໃນຫາງຫລືຫົວ, ເຊິ່ງແມ່ນຍ້ອນຄວາມບົ່ມຊ້ອນຂອງການທ້ອງຖິ່ນກ່ຽວກັບສາຍໄຟຟ້າຂອງຄື້ນ ultrasonic.
- MRI ຊ່ວຍໃນການເບິ່ງເຫັນເສັ້ນສັນຍາລັກແລະທໍ່ຂອງ ລຳ ໄສ້, ຊ່ວຍໃຫ້ທ່ານສາມາດກວດເບິ່ງລາຍລະອຽດກ່ຽວກັບເສັ້ນໃຍອ້ອມຂ້າງ.
Pancreatocholangiography Endoscopic ແມ່ນເຕັກນິກທີ່ສະແດງ, ສະນັ້ນມັນຖືກ ກຳ ນົດໄວ້ໃນກໍລະນີທີ່ MRI ແລະ ultrasound ບໍ່ແມ່ນວິທີການໃຫ້ຂໍ້ມູນ.
ມາດຕະການ ບຳ ບັດ
 ເມື່ອການບົ່ງມະຕິຢືນຢັນການຂະຫຍາຍຂອງທໍ່ຫລັກ, ທ່ານ ໝໍ, ໂດຍສະເພາະແມ່ນແພດຜ່າຕັດ, ເລືອກກົນລະຍຸດຂອງການປິ່ນປົວດ້ວຍການຜ່າຕັດ. ມັນແມ່ນຍ້ອນຄຸນລັກສະນະຂອງຮູບພາບທາງຄລີນິກ, ອາຍຸຂອງຄົນເຈັບ, ລະດັບແຄບແລະປັດໃຈອື່ນໆ.
ເມື່ອການບົ່ງມະຕິຢືນຢັນການຂະຫຍາຍຂອງທໍ່ຫລັກ, ທ່ານ ໝໍ, ໂດຍສະເພາະແມ່ນແພດຜ່າຕັດ, ເລືອກກົນລະຍຸດຂອງການປິ່ນປົວດ້ວຍການຜ່າຕັດ. ມັນແມ່ນຍ້ອນຄຸນລັກສະນະຂອງຮູບພາບທາງຄລີນິກ, ອາຍຸຂອງຄົນເຈັບ, ລະດັບແຄບແລະປັດໃຈອື່ນໆ.
ແພດຜ່າຕັດສາມາດລະງັບບໍລິເວນທີ່ເປັນຜື່ນໂດຍຜ່ານການຜ່າຕັດໂລກຂໍ້ອັກເສບ. ໃນຖານະເປັນທາງເລືອກ, ການເປີດຄືນ ໃໝ່ ຂອງທໍ່ Wirsung ແລະທໍ່ນ້ ຳ ບີຫຼືການຢ່ອນຄືນ ໃໝ່ ຂອງຫົວກະເພາະໂດຍການຜ່າຕັດປຼາສະຕິກຕໍ່ໆມາຂອງກະເພາະ ລຳ ໄສ້ແມ່ນຖືກປະຕິບັດ. ທາງເລືອກສຸດທ້າຍແມ່ນຫາຍາກທີ່ສຸດ.
ການປິ່ນປົວດ້ວຍການຂະຫຍາຍທໍ່ນັ້ນກົງກັບລະບົບວິທີການໃນການປິ່ນປົວພະຍາດທາງຕົ້ນຕໍ - ໂຣກກະເພາະ. ເມື່ອການເຄື່ອນໄຫວຂອງອະໄວຍະວະພາຍໃນມີຄວາມເປັນປົກກະຕິ, ຂະບວນການອັກເສບຈະຖືກລະດັບ, ແລະທໍ່ສົ່ງຈະກັບສູ່ສະພາບປົກກະຕິ.
ລະບຽບການປິ່ນປົວໂຣກຜີວອັກເສບສ້ວຍແຫຼມ:
- ການປະຕິເສດຂອງອາຫານ. ການຖືສິນອົດເຂົ້າກັບໂຣກ pancreatitis ຕ້ອງໄດ້ຮັບການສັງເກດເຫັນຕະຫຼອດໄລຍະທີ່ຮ້າຍແຮງກວ່າເກົ່າ.
- ການນໍາໃຊ້ຂອງ antispasmodics.
- ການບໍລິຫານແບບ intravenous ຂອງ colloidal ແລະເຄັມ.
- ການສັ່ງຢາທີ່ຊ່ວຍຢັບຢັ້ງກິດຈະ ກຳ ຂອງເອນໄຊໃນການຍ່ອຍອາຫານ.
ບາງຄັ້ງການຜ່າຕັດແມ່ນ ຈຳ ເປັນ. ຍົກຕົວຢ່າງ, ການຢ່ອນຄືນບາງສ່ວນຂອງສ່ວນ ໜຶ່ງ ຂອງກະຕຸກ, ຫຼືການເອົາກ້ອນຫີນອອກໃນທໍ່.
ໂຣກຜີວ ໜັງ ຊ້າ, ເຊິ່ງກະຕຸ້ນໃຫ້ມີການຂະຫຍາຍຕົວຢ່າງຕໍ່ເນື່ອງຂອງທໍ່ຕົ້ນຕໍ, ໄດ້ຮັບການຮັກສາດ້ວຍອາຫານສຸຂະພາບ, ວິຕາມິນແລະສະລັບສັບຊ້ອນແຮ່ທາດ. ການຮັກສາອາການເຈັບແມ່ນຍັງຖືກ ກຳ ນົດໄວ້, ການປິ່ນປົວດ້ວຍການທົດແທນຢາເອນໄຊແມ່ນແນະ ນຳ ໃຫ້ໃຊ້.
ການວິນິດໄສຕໍ່ກັບຄວາມເປັນມາຂອງການປິ່ນປົວໂຣກຜີວ ໜັງ ໃຫ້ທັນເວລາແລະພຽງພໍແມ່ນເປັນບວກ. ມາດຕະການຕ່າງໆເພື່ອປ້ອງກັນການຂະຫຍາຍຕົວຂອງທໍ່ສົ່ງລວມມີອາຫານເລກ 5, ການປະຕິເສດເຄື່ອງດື່ມທີ່ມີທາດເຫຼົ້າ, ການຮັກສາທັນທີຂອງທໍ່ນ້ ຳ ບີແລະພະຍາດທາງເດີນອາຫານ.
ວິທີການຫລີກລ້ຽງອາການແຊກຊ້ອນແລະວິທີການປິ່ນປົວໂຣກຜີວອັກເສບສ້ວຍແຫຼມແມ່ນຖືກອະທິບາຍໄວ້ໃນວີດີໂອໃນບົດຂຽນນີ້.